MÖTET MED VÅRDEN
Kontaktuppgifter
I den här vårdplanen står det genomgående om äggstockscancer. Informationen gäller även för dig som har fått någon av dessa diagnoser:
- cancer i äggstocken (ovarialcancer)
- cancer i äggledaren (tubarcancer)
- cancer i bukhinnan (primär peritonealcancer)
- cancer i buken (cancer abdominis).
Samma information gäller för alla dessa diagnoser eftersom de är likartade och behandlas på samma sätt
Min vårdplan gör att du kan vara delaktig i din vård så mycket du vill och kan. Innehållet ska alltid utgå från dina behov och aktiveras tillsammans med dig. Syftet är att ge tydlig information och stöd till dig och dina närstående.
Min vårdplan får du information om din sjukdom, behandling och rehabilitering och dina rättigheter. Du får också individuellt anpassade råd om egenvård, alltså vad du kan göra själv för att må bättre och sådant som sjukvården överlåter åt dig att göra. Råden du får i Min vårdplan ska vara kopplade till den planering du och vårdpersonalen gör tillsammans, så att du själv kan medverka på bästa sätt i din rehabilitering. Det ska vara tydligt för dig vilken planering som gäller.
Min vårdplan ska bidra till att du
- känner dig trygg, informerad och delaktig
- har inflytande över det som är viktigt för dig
- förstår vad som händer i din vård och behandling
- vet hur du kan stärka din hälsa före, under, mellan och efter behandlingsperioderna.
Du och kontaktsjuksköterskan, eller annan vårdpersonal, uppdaterar Min vårdplan tillsammans när vården och behandlingen ändras på ett sätt som har betydelse för dig.

Du aktiverar innehåll till Min vårdplan och planerar vården tillsammans med din kontaktsjuksköterska eller annan vårdpersonal.
Vad innehåller Min vårdplan?
Innehållet i Min vårdplan anpassas efter dina behov och önskemål. Det betyder att alla patienter har olika Min vårdplan. Du kan också bidra själv genom att skatta hur du mår, kommunicera med vårdpersonalen och vara delaktig i planeringen. Viss information är dock alltid med, eftersom den gäller alla som behandlas för din typ av cancer.
Informationen i Min vårdplan går att läsa som en bok från början till slut. Men den är mer tänkt som ett uppslagsverk som du kan komma tillbaka till när planeringen eller förutsättningarna ändras, eller när du vill läsa på om någon del.
Vem tar fram Min vårdplan?
Min vårdplan tas fram av Regionala cancercentrum i samverkan, RCC. Innehållet kvalitetsgranskas och uppdateras regelbundet.
Prata med din kontaktsjuksköterska eller annan vårdpersonal om du undrar över något i Min vårdplan.
Du har rätt att förstå informationen du får och vara delaktig i din vård. Inför besöket kan du skriva ner vad du vill berätta och fråga om. Du kan få hjälp av en tolk om du behöver. Du kan också ta med en närstående som stöd.
Så kan du förbereda dig
Inför ditt besök kan du förbereda dig genom att skriva ner vad du vill berätta och fråga om. Du kan få fylla i ett formulär med frågor om hur du mår inför ditt besök.
Tänk igenom detta före besöket:
- Vilka är dina förväntningar på besöket?
- Är det något särskilt som besvärar dig?
- Vad är viktigt för dig just nu?
- Vilka frågor vill du ha svar på?
Du har rätt att förstå
När du besöker vården är det viktigt att du förstår vad som sägs och vad det innebär. Du har rätt att få information som är anpassad till dig. Du kan till exempel få hjälp av en tolk om du har nedsatt syn eller hörsel, eller om du har svårt att tala eller förstå svenska. Kontakta mottagningen före besöket och säg att du behöver en tolk. Om du har svårt att förstå information på grund av en funktionsnedsättning kan du ibland få hjälp av en arbetsterapeut.
Ha gärna med dig en närstående, som kan vara ett stöd och hjälpa till att komma ihåg vad som sägs. Det är alltid du som bestämmer om dina närstående ska få ta del av informationen. Personalen kommer att fråga vem de får lämna uppgifter till. Avsluta gärna mötet med att repetera vad du har uppfattat och stäm av att du har förstått rätt.
Om du har svårt att förstå informationen i Min vårdplan eller på andra webbsidor kan du använda ett verktyg i webbläsaren för att översätta det du ser på skärmen till ditt språk. Fråga vårdpersonalen hur du kan göra.
- Läs mer på 1177.se. Sök på Tolkning till mitt språk eller Tolktjänster för dig som har en funktionsnedsättning.
Du kan erbjudas ett digitalt vårdmöte
Vissa mottagningar erbjuder digitala vårdmöten. Då kopplar du upp dig via telefon, surfplatta eller dator till ett videosamtal med vården. Ett digitalt vårdmöte fungerar som ett vanligt besök, men du behöver inte åka till sjukhuset för att träffa till exempel din kontaktsjuksköterska, läkare eller fysioterapeut.
Du kan behöva gå igenom undersökningar och provtagningar i anslutning till digitala vårdmöten. I så fall får du veta hur du ska göra.
Du har rätt att vara delaktig
Du har rätt att vara delaktig i din vård och få information om
- ditt hälsotillstånd
- vilka alternativ du har för undersökningar, vård och behandlingar
- vilka för- och nackdelar som finns med olika undersökningar och behandlingar
- när och hur du ska få svar på dina undersökningar och provtagningar
- när och hur du kan förvänta dig att få vård och hjälp vid biverkningar och symtom
- vart du ska vända dig om du blir sämre
- vilken vård du kan behöva efter behandlingen och hur uppföljningen ser ut
- vad du kan göra själv eller med hjälp av en närstående eller personlig assistent.
Genom att vara delaktig ökar du möjligheten att påverka och få det stöd du behöver.
- Läs mer på 1177.se. Sök på Tips inför ditt besök i vården och Videosamtal med vården.
I medier och på internet finns mycket information om cancer men den är inte alltid korrekt. Om du undrar över något du har läst kan du fråga vårdpersonalen. Det du läser i Min vårdplan följer aktuella riktlinjer för svensk cancervård. En annan bra källa till information är patientföreningar.
Var källkritisk
Det forskas mycket om cancer. Kunskapen om olika typer av cancer ökar därför snabbt, liksom tillgången på nya effektiva behandlingar. Men det krävs mycket kunskap för att tolka forskningsresultat. Därför återges slutsatserna från forskningen inte alltid helt korrekt i medierna. Ovetenskapliga och rent felaktiga uppgifter om cancer och cancerbehandlingar kan också få stor spridning i till exempel sociala medier. Det är därför viktigt att du tar ställning till om källan till informationen verkar trovärdig och pålitlig. Utvecklingen går också så snabbt att det är viktigt att ta reda på när informationen eller forskningen de hänvisar till publicerades.
Vilka informationskällor finns?
Vården i Sverige utgår från vårdprogram och nationella riktlinjer där aktuell och bästa tillgängliga kunskap finns samlad. Det du läser i Min vårdplan stämmer överens med vad som står i de nationella vårdprogrammen för cancersjukdomar och ska spegla den vård som ges vid svenska sjukhus. Dessutom är innehållet utvalt så att du bara får den information som är aktuell för dig.
Min vårdplan innehåller även länkar till andra webbplatser med innehåll som är kontrollerat och faktagranskat, till exempel 1177 och Livsmedelsverket.
Ibland vill du kanske läsa mer om sjukdomen. En del läser då direkt i vårdprogrammen eller i nationella kvalitetsregister. Det är viktigt att tänka på att informationen som står där är avsedd för vårdpersonal och beskriver hur det ser ut på gruppnivå. Information från register kan också behöva tolkas i ett sammanhang, till exempel när data samlades in.
Patientföreningarna kan vara en bra källa till information. Ibland kan man via deras webbplatser ställa frågor till en expert eller en chattbot, eller prata med andra som har samma sjukdom som du. Tänk på att den som svarar på frågorna inte har all information om just dig och din sjukdom och sällan kan ge exakta svar om din situation.
Fråga vårdpersonalen om du är osäker
Fråga gärna vårdpersonalen om du känner dig osäker på något du har läst om cancer, till exempel på internet.
Du och dina närstående kan även kontakta Cancerlinjen eller Cancerrådgivningen, där erfaren vårdpersonal svarar på allmänna frågor om cancer.
Cancerlinjen, Cancerfonden
- Webbplats: cancerfonden.se. Sök på Cancerlinjen.
- Telefon: 010-199 10 10
Cancerrådgivningen
- Webbplats med chatt: cancercentrum.se. Sök på Cancerrådgivningen.
- Telefon: 08-123 138 00
Min vårdplan är en del av e-tjänsterna på 1177. Där kan du också till exempel se dina bokade tider och läsa din journal. Du väljer själv vilket innehåll du vill se när du är inloggad. Innehållet kan också variera mellan olika regioner och mottagningar.
När du är inloggad på 1177 har du tillgång till tjänster som kompletterar informationen i Min vårdplan. Du kan till exempel
- se dina bokade tider, på de mottagningar som använder denna tjänst och som du eller vården lägger till under rubriken Mottagningar
- hantera dina läkarintyg och läkarutlåtanden
- se och förnya dina recept om mottagningen är ansluten
- se hur långt du har kvar till frikort genom högkostnadsskyddet för läkemedel
- läsa delar av din journal.
Du väljer vilket innehåll du vill se
Du kommer aldrig direkt in i något av dessa system när du loggar in på 1177. Innehållet ligger dolt under olika ikoner eller flikar och du väljer aktivt vad du vill se.
Det varierar mellan olika regioner hur mycket och vilken information man kan se inloggad på 1177. Fråga vårdpersonalen om du undrar vilka tjänster som erbjuds. Vissa regioner använder andra appar och system som kan vara kopplade till 1177 eller användas fristående.
Viktigt att veta när du läser din journal
När du söker och får vård dokumenteras det i en journal. Syftet är att vårdpersonalen ska få tillräckligt med information om dig och din vård, så att vården blir så bra och säker som möjligt. Journalen är ett arbetsredskap för vårdpersonalen och kan därför vara svår att förstå.
När du öppnar Journalen i 1177 kan du välja att se även det nyaste innehållet som kanske inte har hunnit vidimeras, alltså kontrolleras, av den ansvariga vårdpersonalen. Den kan också innehålla ny information som du ännu inte har hunnit få höra av vårdpersonalen.
Prata med din kontaktsjuksköterska eller läkare om du har frågor eller tankar om något du har läst i din journal.
Som vårdnadshavare kan du vara ombud och läsa barnets journal tills barnet har fyllt 13 år. Därefter kan du få förlängd tillgång i samråd med vården. Ungdomar kan själva läsa sin journal från 16 års ålder.
- Läs mer på 1177.se. Sök på När du loggar in på 1177
- Läs mer på 1177.se. Sök på Så gör du för att boka, omboka eller avboka en tid och Läs din journal på 1177.
I vården kan du möta personal med många olika roller. Här kan du läsa om olika roller vårdpersonalen kan ha.
Allmänläkaren är specialist i allmänmedicin och arbetar på vårdcentralen. När du inte behöver specialiserad cancervård ska du få en remiss till din läkare på vårdcentralen. Allmänläkaren har det medicinska huvudansvaret för allt som inte rör cancersjukdomen eller annan specialiserad vård. Allmänläkaren kallas även distriktsläkare eller husläkare.
Arbetsterapeuten kan stödja dig i att hitta nya sätt att göra saker i vardagen som du tycker är svåra. Det kan till exempel handla om anpassningar hemma, hjälpmedel för att underlätta eller strategier för att fördela din energi under dygnet.
AT-läkaren är en grundutbildad läkare som arbetar under handledning för att få sin läkarlegitimation.
Barnmorskan är specialiserad på sexuell och reproduktiv hälsa. Barnmorskan arbetar på en gynmottagning eller gynavdelning.
BT-läkaren är en legitimerad läkare som är i början av sin specialistutbildning.
Cytodiagnostikern undersöker cellprover.
Dietisten är specialiserad på att ge råd och stöd om mat och näring. Dietisten kan även skriva ut kosttillägg när den vanliga maten inte räcker till.
Distriktssköterskan är en specialistsjuksköterska som du träffar på vårdcentralen, hälsocentralen eller hemma. Du kan få hjälp med bland annat sprutor, omläggning och provtagning. Distriktssköterskan kan även stödja dig i att leva hälsosamt under och efter behandlingen.
Fysioterapeuten, även kallad sjukgymnasten, ger råd och stöd om fysisk aktivitet, balans, smärta och andningsbesvär. Fysioterapeuten kan också skapa träningsprogram som är anpassade till dig. Fysioterapeuter kan ha olika specialiteter, till exempel bäckenbottenbesvär. Vissa är även lymfterapeuter.
Gynekologen är en läkare som är specialiserad på sjukdomar i kvinnans könsorgan.
Gynonkologen är en läkare som är specialiserad på medicinsk behandling och strålbehandling av cancer i kvinnans könsorgan.
Gynekologiska tumörkirurgen är en läkare som är specialiserad på operation av cancer i kvinnans könsorgan.
Kirurgen är en läkare som är specialiserad på operation och ansvarar för vården före och efter en operation.
Klinisk apotekare eller klinisk farmaceut ger råd om ordinationer och hantering av läkemedel.
Kontaktsjuksköterskan har specialistkunskaper om cancervård. Hen stöttar dig och dina närstående med information, råd och samtal om din diagnos, behandling, rehabilitering och uppföljning. Du och din kontaktsjuksköterska går tillsammans igenom planeringen av din vård. Kontaktsjuksköterskan förmedlar kontakt med andra yrkesgrupper inom vården när det behövs, informerar om nästa steg och ansvarar för att lämna över information till andra vårdgivare du träffar, till exempel andra sjukhus, vårdcentralen eller hemtjänsten.
Du kan ha fler än en kontaktsjuksköterska om du får flera behandlingar för din sjukdom. Du kan även ha kontakt med behandlingsansvarig sjuksköterska, behandlingssjuksköterska och omvårdnadsansvarig sjuksköterska.
Kuratorn ger samtalsstöd och kan hjälpa dig och dina närstående att hantera situationen känslomässigt. Kuratorn kan även vägleda dig vidare om du behöver hjälp med ekonomin eller behöver komma i kontakt med myndigheter.
Lymfterapeuten (medicinsk lymfterapeut) ger råd om och behandlar lymfödem.
Läkaren är ytterst ansvarig för att planera utredningen, ställa diagnos och behandla sjukdomen och ska informera dig om varje steg. Läkaren kallas ibland för fast vårdkontakt eller PAL, patientansvarig läkare.
Narkosläkaren, även kallad anestesiologen, är specialiserad på att söva och övervaka dig under och efter en operation eller undersökning i narkos.
Narkossjuksköterskan har specialistkompetens inom narkos och förbereder dig inför och övervakar dig under och efter en operation.
Onkologen är en läkare som är specialiserad på cancersjukdomar och arbetar med medicinsk behandling och strålbehandling.
Operationskoordinatorn planerar och samordnar operationer.
Patologen är en specialistutbildad läkare som studerar och analyserar förändringar i kroppens vävnader, celler och vätskor för att diagnostisera sjukdomar.
Psykologen och psykoterapeuten kan ge samtalsstöd och hjälper dig och dina närstående att hantera situationen känslomässigt.
Rehabiliteringskoordinatorn ger stöd för att du ska kunna börja arbeta eller studera efter sjukdom och behandling.
Röntgenläkaren eller radiologen är specialiserad på att tolka röntgenbilder.
Sexologen eller sexualrådgivaren kan ge samtalsstöd och råd om sex och samlevnad och stödja sexuell rehabilitering.
Sjukhusfysikern arbetar med strålbehandling av cancer och bilddiagnostik.
Sjuksköterskan har specialistkompetens inom omvårdnad och arbetar med att förbättra, återställa och bevara god hälsa.
Specialistsjuksköterskan är en sjuksköterska med specialistkompetens inom ytterligare område(n) utöver omvårdnad, till exempel onkologi eller kirurgi.
ST-läkaren gör sin specialisttjänstgöring, till exempel inom onkologi eller kirurgi.
SVF-koordinatorn underlättar sjukvårdens arbete med standardiserade vårdförlopp (SVF) genom att samordna utredningen av patienter med välgrundad misstanke om cancer.
Stomiterapeuten är en sjuksköterska specialiserad inom stomivård som kan ge dig information och praktiskt stöd i att hantera en stomi.
Undersköterskan och vårdbiträdet ansvarar för praktisk omvårdnad, till exempel personlig hygien.
Underläkaren kan vara en läkarstudent i slutet av sin utbildning eller en legitimerad läkare som inte har utbildat sig inom någon specialitet.
Uroterapeuten utreder och behandlar personer med urinläckage, urinträngningar, smärta i underlivet, svårigheter att tömma urinblåsan eller svag bäckenbotten.
- Läs mer på 1177.se. Sök på Kontaktsjuksköterskan – ditt stöd i vården vid cancer.
- Se filmen Kontaktsjuksköterskan - din fasta punkt i cancerrehabiliteringen.

Scanna QR-koden för att komma till filmen.
I vården kan du möta ord du inte känner igen. Här förklaras några av de vanligaste orden.
|
Ord |
Förklaring |
|
Abrasio |
Skrapning av livmodern eller livmoderhalsen för att ta vävnadsprover. |
|
Adjuvant behandling |
Tilläggsbehandling, till exempel cytostatika efter operation. |
|
Agraff |
Klämma av metall för att stänga ett operationssår. |
|
Analgetika |
Läkemedel mot smärta. |
|
Anamnes |
Sjukdomshistoria. |
|
Anestesi |
Att inte känna. Ofta i betydelsen narkos, sövning. |
|
Angiogeneshämmare |
Påverkar cancertumörens blodkärl så att det blir svårare för cancercellerna att växa till och sprida sig |
|
Antiemetika |
Läkemedel mot illamående. |
|
Antikroppsbehandling |
En grupp målriktade läkemedel som påverkar särskilda ämnen i blodet eller på cellernas yta och därmed hindrar cancerns tillväxt. |
|
Ascites |
Vätska fritt i buken. |
|
Atypi |
Avvikelse från det normala. Kan ha både godartade och elakartade orsaker. |
|
Antikoagulantia |
Läkemedel som behandlar eller förebygger blodproppar. |
|
Baseline |
Utgångsvärde. |
|
Benign |
Godartad, alltså inte cancer. |
|
Bilateral |
På båda sidorna, tvåsidig. |
|
Biopsi |
Prov från organ eller vävnad som undersöks i mikroskop av en läkare som kallas patolog. |
|
Bladderscan |
Mätning av resturin (urin som är kvar i blåsan efter att du har kissat) med ultraljud. |
|
Brachyterapi, inre strålbehandling |
Metod där strålbehandling ges inuti eller nära tumören. |
|
BRCA |
Bröstcancergener. Mutationer (förändringar) i dessa gener ger högre risk att utveckla äggstockscancer och bröstcancer. |
|
Brytpunktssamtal |
Samtal mellan patient, närstående och läkare när man övergår från botande och bromsande vård till palliativ vård i livets slutskede. |
|
Cancer in situ |
Första stadiet av cancer. Cellerna är nu så förändrade att de har blivit cancer. De växer fortfarande på ett avgränsat ställe, ”in situ” = på plats. Cancern växer i den celltyp och det organ där den uppstod, utan att växa in i andra vävnader eller organ. |
|
Central venkateter, CVK |
Tunn slang i ett av kroppens större blodkärl på halsen eller under nyckelbenet. Används bland annat för att kunna ge läkemedel, blod eller näring direkt i blodet eller ta blodprover. |
|
Cervix uteri |
Livmoderhals. |
|
Corpus uteri |
Livmoderkropp. |
|
Cysta |
Vätskefylld blåsa. De flesta cystor som uppstår på äggstockarna försvinner av sig själva, men en del kräver behandling. |
|
Cystoskopi |
Undersökning av urinblåsan och urinröret med ett instrument. |
|
Cytologi |
Analys av celler. |
|
Cytostatika, cellgifter eller kemoterapi |
En grupp läkemedel som dödar cancerceller eller gör så att de slutar växa. |
|
Datortomografi, skiktröntgen, DT eller CT |
Röntgenundersökning som skapar mycket detaljerade bilder av kroppens organ. |
|
Differentieringsgrad
|
Anger hur mycket en tumör skiljer sig från den friska vävnaden. En låg differentieringsgrad betyder att tumören skiljer sig mycket från den friska vävnaden, medan en hög betyder att den skiljer sig lite. |
|
Dränage |
Slang som leder bort vätska från till exempel ett operationsområde. |
|
dVIN |
Förstadier till vulvacancer som vanligen har sitt ursprung i en hud- eller slemhinnesjukdom som inte är relaterad till HPV, såsom lichen sclerosus. |
|
Dysplasi |
Cellerna ökar i antal och börjar förändra sitt utseende och tappa sin ursprungliga funktion. Ett förstadium till cancer. |
|
Egenvård |
Sådant du kan göra själv eller med hjälp av en närstående eller personlig assistent. Det kan vara saker du själv kan göra för att må så bra som möjligt, till exempel pröva avslappningsövningar mot sömnbesvär. Det kan också vara uppgifter som sjukvården överlåter åt dig, till exempel ta blodförtunnande sprutor. |
|
ERAS |
Enhanced recovery after surgery. Ett standardiserat program som används för att återhämtningen efter en operation ska bli så snabb och bra som möjligt. |
|
Endoret |
Tunn slang för att ta prov av livmoderslemhinnan. Kallas även pipelle. |
|
Extern |
Utanpå, yttre. |
|
Fatigue |
En särskild trötthet som du inte kan vila bort. Kan uppstå i samband med sjukdom och behandling. |
|
Fertilitet |
Förmågan att få biologiska barn. |
|
FIGO |
International Federation of Gynecology and Obstetrics, en förening som har tagit fram den internationella stadieindelningen för gynekologisk cancer. |
|
Finnålspunktion |
Provtagning när man med en tunn nål tar ut celler från till exempel en tumör för mikroskopisk undersökning. |
|
Fistel |
Onormal förbindelse mellan två inre organ eller mellan ett organ och kroppsytan. |
|
Fördröjd primärkirurgi |
Operation efter att du har fått ett antal cytostatikabehandlingar. |
|
Gray, Gy |
Enhet för att mäta strålningsdos. |
|
Hematom |
Blåmärke. |
|
Hematuri |
Blod i urinen. |
|
Hemoglobin, HB |
Ett järnhaltigt protein i de röda blodkropparna som bland annat transporterar syre till kroppens organ. |
|
Hereditet |
Ärftlighet. |
|
Histologi |
Vävnadslära. |
|
Hormonell behandling, endokrin behandling eller antihormonbehandling |
Läkemedel som påverkar könshormonerna. Rekommenderas vid vissa typer av cancer, till exempel bröstcancer och prostatacancer. |
|
HPV |
Humant papillomvirus. |
|
HSIL |
Förstadier till cancer som är relaterade till HPV. |
|
Hyperplasi |
Cellerna ökar i antal men beter sig fortfarande som vanligt. Det kan vara ett förstadium till cancer, men behöver inte vara det. |
|
Hysterektomi |
Operation där man tar bort livmodern. |
|
Hysteroskopi |
Vaginal undersökning med kamera för att titta i livmodern. |
|
Immunterapi |
Läkemedel som aktiverar kroppens immunförsvar så att det angriper cancercellerna och gör så att de slutar växa. |
|
Individuell patientöversikt, IPÖ |
IPÖ är ett komplement till din journal som visar ditt sjukdomsförlopp och dina behandlingar på en tidslinje. Är under utveckling och finns i dag för vissa diagnoser i vissa verksamheter. |
|
Interventionsradiolog |
En läkare som utför operationer med hjälp av bilddiagnostik, till exempel röntgen eller ultraljud. |
|
Intramuskulär |
I en muskel. Används till exempel om ett läkemedel som ges i en muskel. |
|
Intravenös |
När till exempel läkemedel, näring eller annan vätska ges i ett blodkärl. |
|
Invasiv cancer |
Cancercellerna växer in i organ och annan vävnad som ligger runt omkring. |
|
Isotopinjektion |
Spruta med radioaktivt ämne som kan ges vid till exempel en skintigrafi eller operation för att kunna identifiera portvaktslymfkörtlarna. |
|
Kirurgi |
Operation. |
|
Klimakteriet |
Övergångsåldern. |
|
Kolposkopi |
Mikroskopisk undersökning av livmodertappen som enkelt görs vid en vanlig gynekologisk undersökning. |
|
Komplementär och integrativ medicin, KIM |
Ett samlingsnamn för många olika metoder som oftast inte används inom den vanliga hälso- och sjukvården. |
|
Konisering |
Ingrepp där man tar bort cellförändringar på livmodertappen. |
|
Konkomitant behandling |
När två eller fler behandlingar ges samtidigt. |
|
Kortison |
Ett läkemedel som minskar inflammation genom att minska bildningen av olika ämnen som är verksamma vid inflammation. |
|
Kreatinin, krea |
Blodprov som visar njurarnas funktion. |
|
Kurativ |
Botande. Används om behandling. |
|
Körtelutrymning |
Operation där lymfkörtlar opereras bort. |
|
Lambå |
Egen hud från en annan del av kroppen som täcker operationsområdet. |
|
Laparocentes |
Stick i buken för att tappa ur vätska. |
|
Laparoskopi |
Titthålsoperation. |
|
Laparotomi |
Operation via ett snitt i bukväggen. |
|
Leukocyter, LPK |
Vita blodkroppar. |
|
Lichen sclerosus |
Kronisk hudinflammation. |
|
LSIL |
HPV-relaterade förändringar som inte är förstadier till cancer. |
|
LVSI |
Lymfovaskulär infiltration. Kärlinväxt. |
|
Lymfkörtlar |
Körtlar anslutna till lymfbanor längs blodkärlen och som är en del av kroppens immunförsvar. Kallas också lymfknutor. |
|
Lymfödem |
Lymfvätska som har samlats i en kroppsdel så att kroppsdelen svullnar. |
|
Magnetkameraundersökning, MR |
Undersökning som ger detaljerade bilder av kroppens organ. Utförs med hjälp av ett magnetfält och radiovågor. |
|
Makroskopisk |
Som går att se med blotta ögat. |
|
Malign |
Elakartad. Maligna tumörer är det som i dagligt tal kallas cancer. |
|
Malignitetsgrad, tumörgrad |
Anger hur aggressiv en cancer är. |
|
Metastas, dottertumör |
Tumör som har bildats efter spridning från den första tumören. |
|
Metastaserande cancer |
Cancercellerna har tagit sig ut i blodkärlen och lymfsystemet. På så sätt sprider de sig till andra delar av kroppen. Kallas även spridd cancer. |
|
Menopaus |
Äggstockarna slutar att producera hormoner, vilket så småningom leder till att du inte längre får mens. |
|
Miktion |
Urinering, att kissa. |
|
Morbiditet |
Sjukdomsfrekvens, beskriver antalet sjukdomsfall. |
|
Morbus Paget |
Eksemliknande förändringar i underlivet. Kallas även Pagets sjukdom. |
|
Multidisciplinär konferens, MDK |
En konferens där olika professioner träffas, diskuterar och tar fram förslag på bästa behandling. |
|
Myom |
En godartad tumör av bindväv och muskelvävnad som sitter inne i livmoderväggen. |
|
Målriktad behandling, målstyrd behandling |
Läkemedelsbehandling riktad direkt mot cancercellerna. Man utnyttjar till exempel antikroppars funktion att identifiera och koppla till antigener på cancercellen, eller proteinkinashämmare som kan påverka processer som är unika för en viss sorts cancerceller. |
|
Neoadjuvant behandling |
Förberedande behandling som ges före annan behandling. Det kan till exempel vara cytostatikabehandling med målet att krympa tumören före en operation. |
|
Non-steroidal anti-inflammatory drugs, NSAID |
Läkemedel som används för att behandla bland annat smärta, inflammationer och feber. Kan innehålla verksamma ämnen som ibuprofen, naproxen, nabumeton och acetylsalicylsyra. |
|
Ny medicinsk bedömning, second opinion |
Sjukdomen bedöms av en annan specialist än den som har gjort den första bedömningen. |
|
Närstående |
Person som du anser dig ha en nära relation till. |
|
Oment |
Bukhinnenät. Kallas också tarmkäx. |
|
Opioider |
Receptbelagt läkemedel som bland annat används för att behandla svår smärta. Vissa opioider kallades förr opiater. |
|
Palliativ onkologisk behandling |
Cancerbehandling som ges för att förlänga livet, bromsa sjukdomen, lindra symtom och besvär och öka livskvaliteten när sjukdomen inte går att bota. |
|
Palliativ vård |
Vård som ges för att lindra symtom och öka livskvaliteten vid livshotande sjukdom. Vården ska ta hänsyn till fysiska, psykiska, sociala och existentiella behov och erbjuda stöd till närstående. |
|
Palpabel |
Som går att känna med händer och fingrar. |
|
Palpation i narkos, PIN |
Gynekologisk undersökning där du är sövd. |
|
Patologisk anatomisk diagnos, PAD |
Sammanfattande iakttagelser utifrån en mikroskopisk undersökning av ett vävnadsprov. |
|
PARP-hämmare |
Påverkar cancercellens förmåga att laga de DNA-skador som ofta uppstår i friska och sjuka celler. Det gör att cancercellerna till slut dör. |
|
Perifer neuropati |
Känselbortfall och stickningar i händer och fötter. Kan göra att du får svårare att röra händer och fötter. |
|
Perifer venkateter, PVK |
En tunn slang som läggs in i ett ytligt blodkärl. Används bland annat för att kunna ge läkemedel, blod eller näring direkt i blodet eller ta blodprover. |
|
Perifert inlagd central venkateter, PICC-line |
En tunn slang som förs in i ett av kroppens större blodkärl genom ett mindre kärl på överarmen. Används bland annat för att kunna ge läkemedel, blod eller näring direkt i blodet eller ta blodprover. |
|
Peritoneum |
Bukhinnan. |
|
Perkutan endoskopisk gastrostomi, PEG |
En tunn slang som sitter genom huden på magen in i magsäcken. Används bland annat för att ge näring och läkemedel. |
|
PET-kameraundersökning, PET-DT eller PET-CT |
En undersökning som med ett radioaktivt ämne gör att cancerceller och inflammatoriska celler syns tydligare. |
|
Pipelle |
Tunn slang för att ta prov av livmoderslemhinnan. Kallas även endoret. |
|
Polyp |
Onormal tillväxt av slemhinnan. |
|
Portvaktskörtel |
Den lymfkörtel som cancerceller från tumören sprider sig till först, om sjukdomen sprider sig till lymfkörtlarna. |
|
Postoperativ |
Efter operation. |
|
Prehabilitering |
Förebyggande insatser kring fysisk förmåga, näring, levnadsvanor och psykosocial situation. |
|
Preoperativ |
Före operation. |
|
Primärtumör |
Den ursprungliga tumören, där cancercellerna först uppstod. |
|
Progesteron |
Ett könshormon. |
|
Progress |
Att cancern har ökat, till exempel att tumören blir större, att det finns fler cancerceller i blodet eller att cancern sprider sig. |
|
Prolaps |
Framfall. |
|
PX |
Kirurgisk utskärning av vävnadsprov. |
|
Radikal |
Borttagen med god marginal. |
|
Radiokemoterapi |
Kombinationsbehandling med strålbehandling och cytostatika. |
|
Recidiv |
Återfall. |
|
Regress |
Återgång eller tillbakagång av sjukdomen. |
|
Remission |
Att cancern har minskat. |
|
Rehabilitering |
Insatser som ska förebygga och minska biverkningar av sjukdom och behandling. Insatserna ska ge dig och dina närstående stöd och förutsättningar att leva ett så bra liv som möjligt. |
|
Robotassisterad total laparoskopisk hysterektomi, RTLH |
Livmodern tas bort med titthålsteknik, där instrumenten styrs med hjälp av en robot. |
|
Salpingektomi |
Äggledaren tas bort. |
|
Salpingooforektomi, SOE |
Äggledaren och äggstocken tas bort. |
|
Sentinel node |
Portvaktskörtel. Den lymfkörtel som cancerceller från tumören sprider sig till först vid spridning till lymfkörtlarna. |
|
Stroma |
Den stödjande vävnaden i ett organ. |
|
Strålbehandling, radioterapi – yttre |
Joniserande strålning som ges via en apparat som riktar strålning mot tumören. |
|
Subkutan venport, SVP |
Liten dosa med en slang som opereras in under huden under nyckelbenet, och som har förbindelse med ett av kroppens större blodkärl. Används för att kunna ge bland annat läkemedel, blod eller näring direkt i blodet eller ta blodprover. Kallas ibland port-a-cath. |
|
Trombocyter, TPK |
Blodplättar. |
|
Trakelektomi |
Fertilitetsbevarande kirurgi vid livmoderhalscancer, där bara en del av livmoderhalsen opereras bort. |
|
Tumör |
En knöl som beror på att celler har börjat föröka sig. Tumörer kan vara godartade (benigna) eller elakartade (maligna). |
|
Tumör, nod, metastas, TNM |
Ett internationellt klassificeringssystem som sammanfattar tumörers storlek och om de har spridit sig till lymfkörtlarna, eller andra organ. T anger primärtumörens utbredning och storlek. N anger om det finns cancerceller i lymfkörtlarna. M anger om det finns metastaser. |
|
Ultraljud |
Undersökning med ljudvågor som ger en bild av inre organ och vävnader. |
|
Undersökning i narkos, UIN |
Gynekologisk undersökning där du är sövd. |
|
Unilateral |
På ena sidan. |
|
Uretra |
Urinrör. |
|
Uretär |
Urinledare. |
|
Urinretention |
Oförmåga att helt eller delvis tömma urinblåsan. |
|
Vulva |
De yttre könsorganen, alltså de inre och yttre blygdläpparna, klitoris, urinrörsöppningen, slidöppningen och mellangården. |
|
Vårdcentral, hälsocentral, husläkarmottagning eller distriktsläkarmottagning |
Mottagning inom primärvården. |
|
Vårdprogram |
Nationella riktlinjer som anger hur patienter med en viss sjukdom ska vårdas på bästa sätt. Riktlinjerna bygger på forskning, kunskap och samsyn inom hälso- och sjukvården. |
|
Vävnad |
Celler med liknande utseende och samma egenskaper som tillsammans bygger upp kroppens olika delar. |
|
Östrogen |
Ett könshormon. |
IPÖ står för individuell patientöversikt och är ett komplement till din journal. Översikten visar ditt sjukdomsförlopp och dina behandlingar på en tidslinje.
I IPÖ finns information om bland annat
- vårdkontakter, exempelvis besök och telefonsamtal
- undersökningar, exempelvis olika röntgenundersökningar
- behandlingar, exempelvis läkemedel, strålbehandling och operation
- analysresultat, exempelvis blodprover
ifyllda enkäter, exempelvis svar på frågor om hur du mår.
Din läkare eller sjuksköterska kan skicka en kopia av din IPÖ till dig via 1177. Det du ser i 1177 uppdateras inte automatiskt när din IPÖ ändras. För att se nya uppgifter behöver du få en ny kopia.
Syftet med Min vårdplan är att du ska känna dig trygg, informerad och delaktig i din vård. Min vårdplan ska utgå från dina behov. Därför vill vi att du skriver vad som är viktigt för dig. Du kan fylla i formuläret när som helst när du vill berätta för vården vad som är viktigt för dig, eller om någonting har ändrats.
Datum:
Detta är viktigt för mig:
Här kan du och din kontaktsjuksköterska eller annan vårdpersonal skriva in ungefärliga tider för läkarbesök och behandling. Vårdpersonalen talar om för dig hur du får veta exakta tider.
| Datum | Tid | Händelse |
UTREDNING, UNDERSÖKNING OCH DIAGNOS
En cancerutredning innebär att du får gå igenom olika undersökningar och provtagningar. Utredningen görs för att din läkare ska kunna ställa diagnos och rekommendera en behandling som passar dig.
Under utredningen undersöker vårdpersonalen också hur du mår. Du kan erbjudas olika insatser för att du ska må så bra som möjligt.
Vanliga undersökningar och provtagningar
Gynekologisk undersökning – gynekologen tittar, känner och tar eventuellt prover via slidan.
Gynekologiskt ultraljud – kan göras i samband med den gynekologiska undersökningen. Med hjälp av ljudvågor syns organ och vävnader i lilla bäckenet.
Datortomografi, DT, även kallat skiktröntgen eller CT – en röntgenundersökning som skapar detaljerade bilder av kroppens organ.
Magnetkameraundersökning, MR – en undersökning som ger detaljerade bilder av kroppens organ. Görs med hjälp av ett magnetfält och radiovågor.
PET-DT – en undersökning som görs med radioaktiva spårämnen och kan visa var eventuella tumörer och metastaser sitter i kroppen.
Blodprover.
Vävnadsprover och cellprover – analyseras i mikroskop av patologer för att upptäcka eventuella förändringar i vävnader och celler. Prov från livmoderslemhinnan kallas endometriebiopsi.
PIN (palpation i narkos) eller UIN (undersökning i narkos) – gynekologisk undersökning där du är sövd.
Du kan behöva gå igenom ytterligare undersökningar och provtagningar. Vilka som blir aktuella för dig beror på vilka symtom du har och resultatet av de undersökningar som har gjorts. Du kan bli kallad till undersökningar och besök med kort varsel. Det är därför viktigt att du meddelar vården dina aktuella kontaktuppgifter.
Utredningen följer ett standardiserat vårdförlopp
Utredningen av äggstockscancer följer ett standardiserat vårdförlopp. Det innebär att alla som utreds för äggstockscancer i Sverige bör handläggas så lika som möjligt. Vårdförloppet startar vid en välgrundad (stark) misstanke om cancer, och avslutas när den första behandlingen startar eller när misstanken om cancer avskrivs.
Många som utreds enligt standardiserade vårdförlopp visar sig inte ha cancer, utan symtomen beror på något annat. Att utredas enligt ett standardiserat vårdförlopp är därför inte samma sak som att få en cancerdiagnos.
Specialister diskuterar resultatet vid en konferens
När alla svar på dina undersökningar och provtagningar är klara, genomförs ofta en multidisciplinär konferens, MDK. Där deltar flera olika specialister som gynekologisk tumörkirurg, röntgenläkare, gynonkolog, patolog och kontaktsjuksköterska. De bedömer resultatet av din utredning och tar gemensamt fram ett behandlingsförslag.
När får jag resultatet av utredningen?
När utredningen börjar ska du få veta ungefär när du kommer att få resultatet. Resultatet får du vid ett läkarbesök, och du och läkaren diskuterar då gemensamt nästa steg.
- Läs mer på 1177.se. Sök på Standardiserade vårdförlopp, Undersökning med magnetkamera, Datortomografi, Ultraljudsundersökning och PET-kameraundersökning.
Du utreds för äggstockscancer, som i vissa fall kan vara kopplad till genetiska förändringar. Om du får diagnosen äggstockscancer kommer vävnad från tumören att skickas till ett genetiskt laboratorium. Analysen visar om tumören har någon genförändring som är vanlig vid äggstockscancer.
De vanligaste genförändringar vid äggstockscancer som vi känner till idag, finns i någon av generna BRCA1 eller BRCA2. Förändringar i dessa gener är den vanligaste orsaken till ärftlig bröstcancer och äggstockscancer. Drygt var tionde person med äggstockscancer har en förändring i någon av de generna.
Genförändringar kan påverka valet av behandling
Informationen om vilka genetiska egenskaper din äggstockscancer har påverkar vilken behandling du rekommenderas. De genförändringar som kan påverka valet av behandling är BRCA1, BRCA2 och tumörens HRD-status (homologous recombinant deficiency).
Om det inte finns någon genförändring i tumörvävnaden behövs oftast ingen ytterligare genetisk utredning.
Om det finns en genförändring i tumörvävnaden, kan den antingen ha uppkommit i tumören som en del av cancersjukdomen eller vara ärftlig. För att avgöra om genförändringen finns i alla kroppens celler och är ärftlig behövs ytterligare utredning med blodprov. Blodprovet visar om du har genförändringen i alla celler.
Om blodprovet visar ärftliga genförändringar
Om blodprovet visar att du har genförändringar som är ärftliga kommer du att erbjudas remiss till en mottagning för ärftlig cancer, en så kallad cancergenetisk mottagning. Dessa mottagningar finns vid universitetssjukhusen i Sverige. Där får du information om din genförändring. Du kommer också att få information om dina släktingars risker att bära på samma genförändring och om de behöver få möjlighet till genetisk testning.
Du kommer att få hjälp av den cancergenetiska mottagningen med hur du ska informera dina släktingar.
De som har en ärftlig förändring som ger ökad risk för olika cancersjukdomar rekommenderas regelbundna skräddarsydda kontroller. Ibland rekommenderas förebyggande operation efter att man har fött barn.
Om blodprovet inte visar ärftliga genförändringar
Om blodprovet visar att du inte har några genförändringar är din cancersjukdom inte ärftlig och då behövs oftast ingen ytterligare utredning. Om läkaren av någon annan anledning misstänker att det finns en ärftlig orsak till att du har fått cancer så kommer du att få ytterligare information och erbjudande om fortsatt utredning.
Ibland har cancer en ärftlig orsak. För att ta reda på det behövs en utredning som innebär att du får lämna ett blodprov. Du får göra utredningen om vårdpersonalen bedömer att det behövs och du själv vill. Om din cancer har en ärftlig orsak kan det påverka vilken behandling du får
Ibland har cancer en ärftlig orsak. För att ta reda på det behövs en utredning som innebär att du får lämna ett blodprov. Du får göra utredningen om vårdpersonalen bedömer att det behövs och du själv vill. Om din cancer har en ärftlig orsak kan det påverka vilken behandling du får.
En del personer har en ärftligt ökad risk att få cancer. Det beror på en medfödd genförändring. Gener är samma sak som arvsanlag. Alla har gener. Du har ärvt dina gener från de två personer som bidrog med ägget och spermien när du bildades. De är dina genetiska föräldrar.
Även om man har en ärftligt ökad risk är det inte säkert att man får cancer.
När görs en ärftlighetsutredning?
För att ta reda på om din cancer har en ärftlig orsak behövs en utredning. Det är frivilligt att delta i utredningen och att lämna blodprov, om du erbjuds att göra det.
Vid vissa cancerformer är det vanligare att det finns en ärftlig orsak.
Det är vårdpersonalen som bedömer om en ärftlighetsutredning behövs. Bedömningen kan gå till på olika sätt. Du kan få svara på frågor eller fylla i ett formulär, till exempel om vilka släktingar som har haft cancer. Ibland kan utredaren behöva ta del av dina släktingars journaler.
Så går det till
Utredningen görs på den klinik där du får behandling mot cancer, eller vid en cancergenetisk mottagning. Du får lämna ett särskilt blodprov som kallas anlagsbärartest. Blodprovet kan visa om det finns en ärftlig orsak till cancern.
Om man inte hittar någon genförändring
Det är ganska vanligt att det inte går att hitta någon genförändring. Det innebär oftast att du inte har någon ärftligt ökad risk för cancer.
Vad händer om jag har en ärftligt ökad risk för cancer?
Om du har en medfödd genförändring kan det påverka vilken cancerbehandling du får.
En del genförändringar ökar risken för mer än en sorts cancer. Beroende på vilken gen förändringen sitter i kommer du att få ett individuellt anpassat kontrollprogram.
En genförändring kan ha funnits i en släkt i flera generationer. Förändringen kan också uppstå hos en person som blir den första i sin släkt att kunna föra den vidare. Genförändringar kan föras vidare från föräldrar till barn. Men det är inte säkert att förändringen förs vidare till ett barn som ärver gener från dig.
En ärftligt ökad risk för cancer kan alltså ha betydelse inte bara för dig, utan även för dina genetiska släktingar. Du kommer att få hjälp av en cancergenetisk mottagning med hur du ska informera dina släktingar.
- Läs mer på 1177.se. Sök på Ärftligt ökad risk för cancer
Under en cancerutredning kan du få vänta en tid på besked om vilken sjukdom det är och vilken behandling du ska få. Det kan vara jobbigt även om utredningen går helt enligt plan, och oavsett om sjukdomen är allvarlig eller inte. Det finns saker du kan göra själv för att hantera oro under väntetiden.
Det kan behövas många undersökningar för att ställa diagnos
För att kunna ge bästa behandling är det viktigt med en korrekt diagnos. Ibland är det svårt att hitta rätt diagnos och man behöver göra flera undersökningar. Det kan också ta olika lång tid innan svaren på undersökningarna kommer. Vissa prover eller undersökningar kan även behöva kompletteras eller göras om för att få ett tydligt svar. Hur många undersökningar du behöver genomgå och hur lång tid utredningen tar säger ingenting om hur sjuk du är eller hur allvarlig cancerformen som misstänks är.
Om undersökningarna visar andra sjukdomar än cancer kommer vården att följa upp det också.
Vårdförloppet anger vad du kan förvänta dig av vården
Utredningen följer ett standardiserat vårdförlopp. Syftet med vårdförloppet är att det ska bli tydligt för dig vad du kan förvänta dig av vården i olika steg av utredningen.
Det standardiserade vårdförloppet anger också hur lång tid du som mest ska behöva vänta på diagnos och behandling. Tiden är olika beroende på vilken diagnos det är som misstänks.
När diagnosen är fastställd planerar och beslutar du tillsammans med din läkare när behandlingen ska påbörjas. Hur länge du får vänta på behandling ska avgöras av sjukdomen och vad som är den bästa behandlingen av den.
Om det tar längre tid eller om dina symtom blir värre
Om du har symtom som ändras eller blir värre eller om du får nya symtom, hör av dig till din kontaktsjuksköterska eller annan fast vårdkontakt.
Om behandlingen inte startar inom utlovad tid eller om du upplever att det tar för lång tid, vänd dig i första hand till din kontaktsjuksköterska. Läs mer om hur du gör när du inte är nöjd med vården i kapitlet Mina rättigheter som patient.
Utredningen kan väcka oro
När du utreds för en allvarlig sjukdom är det normalt att känna oro och få tankar och känslor kring liv och död. Det kan vara många funderingar som väcks. Det kan också vara praktiska saker som oroar, som ekonomin eller vem som tar hand om det du brukar göra om du inte orkar. En del känner också oro kring att behöva gå igenom olika undersökningar och behandlingar. Oron kan göra att du sover sämre eller får svårare att koncentrera dig eller minnas saker. Aptiten kan också bli annorlunda.
Detta brukar kallas en krisreaktion. Den kan ge olika symtom och vara olika svår att ta sig igenom. Under tiden finns det saker du kan göra för att må bättre.
Vad kan jag göra själv?
- Fortsätt med dina vanliga rutiner och aktiviteter så mycket du kan och orkar.
- Fysisk aktivitet, att vara utomhus och att äta bra mat kan göra dig lugnare och ge bättre sömn. Det är dessutom bra förberedelser för en eventuell kommande behandling.
- Fundera på vad som är viktigt för dig och ger dig lugn och kraft, och försök att göra mer av det.
- Om du oroar dig mycket, gör något för att bryta oron. Du kan till exempel läsa en bok, ringa en vän eller gå en promenad.
- Prata med någon du känner som du har förtroende för. Om du hellre vill prata med någon utomstående, fråga din kontaktsjuksköterska som kan hjälpa dig att få samtalsstöd.
- Om dina närstående får veta att du utreds för en allvarlig sjukdom kan de stödja dig bättre. Om du är osäker på vad du ska berätta, fråga vårdpersonalen om råd. De kan också prata med och ge stöd till dina närstående.
- Tänk på att vården ofta ringer från dolt nummer och att du kan bli kallad till undersökningar och provtagningar med kort varsel. Se därför till att du har lämnat aktuella kontaktuppgifter och att du har aktiverat aviseringar i 1177 eller andra digitala tjänster som vården använder.
Skaffa dig den kunskap du behöver
Det finns mycket information om cancer och andra sjukdomar på internet. Pålitlig information finns bland annat här i Min vårdplan och på 1177. Fråga gärna vårdpersonalen om du har frågor om sådant du läser på nätet. Läs mer i modulen Mötet med vården under rubriken Källkritik.
Om du har frågor om cancer, prata gärna med till exempel Cancerrådgivningen eller Cancerlinjen. Hit kan både du som är patient och dina närstående ringa för information och stöd från legitimerad personal med lång erfarenhet.
Fundera på om du vill läsa på mer om sjukdomen som du kanske har, eller om du mår bättre av att låta bli. Är du en person som blir lugnare eller mer orolig av information?
- Läs mer på 1177.se. Sök på Att känna oro inför ett vårdbesök.
- Läs mer på 1177.se Sök på att vara orolig och Att hamna i kris.
Stödlinjer
- Webbplats: cancerfonden.se. Sök på Cancerlinjen.
- Telefon: 010-199 10 10
- Webbplats med chatt: cancercentrum.se. Sök på Cancerrådgivningen.
- Telefon: 08-123 138 00
Vad bör jag vara försiktig med?
- Om du funderar på att pröva alternativa behandlingar, berätta alltid detta för din kontaktsjuksköterska eller annan vårdkontakt. Vissa naturläkemedel kan påverka både sjukdomen, resultatet av prover och undersökningar, och effekten av behandlingen. Läs mer om alternativa metoder i modulen Behandling, under rubriken Komplementär, alternativ och integrativ medicin.
- Använd inte nikotin, tobak, alkohol eller andra droger för att lindra oro. Detta påverkar din hälsa negativt och kan på sikt öka oro och ångest istället för att lindra
När ska jag kontakta vården?
- Om du känner stark oro som du inte kan hantera själv.
- Om du har symtom som ändras eller blir värre, eller om du får nya symtom.
Undersökningar
Datortomografi är en form av röntgen som ger detaljerade bilder av kroppens inre organ. Bilderna gör att din läkare kan bedöma sjukdomen och vilka behandlingar du bör erbjudas, och se hur en behandling har fungerat. De kan också hjälpa kirurgen eller onkologen att planera en operation eller strålbehandling.
Datortomografi kallas också för DT, skiktröntgen eller CT, från engelskans computed tomography.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
- Du får ligga på en brits som åker in i en röntgenapparat.
- Ofta används kontrastmedel som du dricker eller får direkt i blodet. Det ger ännu tydligare bilder.
Undersökningen går mycket snabbt. Själva bildtagningen tar inte mer än högst 15–20 sekunder.
För att bilderna ska bli skarpa är det viktigt att du ligger helt stilla under bildtagningen.
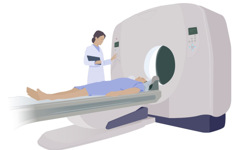
Vid en undersökning med datortomografi ligger du på en brits som åker in i en cirkelformad röntgenapparat.
Hur mår jag efteråt?
Oftast mår du som vanligt efter undersökningen. Om du har druckit kontrastmedel kan du bli lite orolig i magen. Om du har fått kontrastmedel i blodet är det bra att dricka mycket under det första dygnet, för att få ut kontrastmedlet ur kroppen genom urinen.
Om du har fått lugnande eller läkemedel som påverkar ögonen, får du inte köra bil efteråt.
Om du får utslag eller andra tecken på allergisk reaktion, hör av dig till röntgenavdelningen eller ring telefonnummer 1177 för att få råd.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
- Läs mer på 1177.se. Sök på Datortomografi.
En magnetkamera kan ta bilder av nästan alla inre organ i kroppen. Undersökningen görs för att upptäcka sjukdomar, kartlägga skador och följa upp behandlingar. Magnetkameran använder inte röntgenstrålar, utan tar bilder med hjälp av magnetfält och radiovågor.
Om du har frågor eller känner dig orolig inför att ligga länge i apparaten, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Du får inte ha några metallföremål på dig när undersökningen görs.
Innan undersökningen görs får du svara på frågor om ifall du har opererats i hjärtat eller huvudet. Om du till exempel har en pacemaker inopererad får du särskild information om vad som gäller.
Så går det till
Du får ligga på en brits som åker in i en så kallad magnettunnel.
- Ibland används kontrastmedel som du dricker eller får direkt i blodet. Det ger ännu tydligare bilder.
- Undersökningen tar 20–45 minuter och du måste ligga helt stilla. Du kan hela tiden kommunicera med en sjuksköterska.
- Det hörs ett ganska kraftigt knackande och surrande ljud när magnetkameran tar bilderna. Därför får du ha hörselskydd eller hörlurar på.
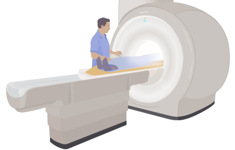
Vid en undersökning med magnetkamera ligger du på en brits som åker in i en magnettunnel.
Hur mår jag efteråt?
Oftast mår du som vanligt efter undersökningen. Om du har druckit kontrastmedel kan du bli lite orolig i magen. Om du har fått kontrastmedel i blodet är det bra att dricka mycket under det första dygnet, för att få ut kontrastmedlet ur kroppen genom urinen.
Om du har fått lugnande eller läkemedel som påverkar ögonen, får du inte köra bil efteråt.
Om du får utslag eller andra tecken på allergisk reaktion, hör av dig till röntgenavdelningen eller ring telefonnummer 1177 för att få råd.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
- Läs mer på 1177.se. Sök på Undersökning med magnetkamera.
PET-kamera används för att undersöka inre organ i kroppen, bedöma sjukdomar och följa effekterna av en behandling. Du får ett radioaktivt ämne i blodet för att cancerceller och inflammatoriska celler ska synas tydligare.
PET är en förkortning av positronemissionstomografi. PET-kameraundersökning görs oftast tillsammans med datortomografi och kallas då PET-DT eller PET-CT.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
Innan undersökningen får du en biologisk substans, exempelvis glukos, direkt i blodet. Substansen är bunden till ett radioaktivt ämne som gör att cancerceller och inflammatoriska celler syns tydligare på bilderna. Det radioaktiva ämnet ger en dos som motsvarar några års bakgrundsstrålning från naturliga källor som luft och mark.
Under undersökningen får du ligga på en brits som åker in i en kamera. Kameran har formen av en stor ring. Ringen är öppen på bägge sidorna.
Bildtagningen tar cirka 20–30 minuter. Det är viktigt att du ligger stilla så att bilderna blir skarpa. Du kan hela tiden kommunicera med en sjuksköterska.
Totalt tar undersökningen cirka 2 timmar eftersom du behöver vila både före och efter bildtagningen.
Hur mår jag efteråt?
Du mår som vanligt efter undersökningen. Det är bra att dricka mycket under det första dygnet, eftersom det radioaktiva ämnet lämnar kroppen genom urinen.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
- Läs mer på 1177.se. Sök på PET-kameraundersökning.
Skelettskintigrafi är en metod för att ta bilder av skelettet med hjälp av radioaktiva läkemedel. Undersökningen kan användas för att söka efter inflammationer och frakturer eller för att utesluta eller hitta tumörer. Cancerceller tar upp mer av det radioaktiva ämnet än andra celler och syns därför på bilderna.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
Inför undersökningen får du ett radioaktivt läkemedel direkt i blodet. Läkemedlet ger en dos som motsvarar några års bakgrundsstrålning från naturliga källor som luft och mark.
Det behöver gå 2–4 timmar från att du får läkemedlet i blodet till dess att bilderna tas. Då hinner läkemedlet spridas till hela skelettet. Under tiden ska du dricka ungefär en halv liter.
Bilderna tas sedan med en gammakamera som visar hur läkemedlet har fördelats i kroppen.
Bildtagningen tar 30–60 minuter.
Skelettskintigrafin kombineras ofta med en datortomografi.
Hur mår jag efteråt?
Du mår som vanligt efter undersökningen.
Det är bra att dricka mycket under det första dygnet, eftersom det radioaktiva ämnet lämnar kroppen genom urinen.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
Med ultraljud går det att undersöka många vävnader och organ, till exempel hud, muskler, leder, senor, blodkärl och alla organ i magen. Ultraljud kan till exempel användas för att ta reda på vilken sjukdom du har, se hur en behandling har fungerat eller hjälpa kirurgen under en operation.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
Ultraljud görs med hjälp av en givare som skickar in svaga ljudvågor i kroppen. Ljudvågorna reflekteras tillbaka och omvandlas till rörliga bilder som kan sparas. Under undersökningen kan läkaren ta prover av vävnader, om det behövs.
En ultraljudsundersökning kan göras utanpå eller inuti kroppen, beroende på vilken del av kroppen som ska undersökas.
Ultraljud utanpå kroppen
Du får gel på huden ovanför det område som ska undersökas. Gelen gör att bilden blir skarpare. Gelen torkas bort direkt efter undersökningen.
Ultraljud inuti kroppen
Man använder givare som är utformade på olika sätt beroende på vad som ska undersökas. Undersökningar av matstrupen görs genom munnen, av prostatan genom ändtarmen och av livmodern eller äggstockarna genom slidan.
En del upplever det som obehagligt, men det brukar inte göra ont. Om det behövs kan du få lugnande eller smärtstillande läkemedel.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
- Läs mer på 1177.se. Sök på Ultraljudsundersökning.
För att ställa rätt diagnos tas oftast ett cell- eller vävnadsprov, eller båda.
Cellprov
Cellprov tar man för att analysera cellernas uppbyggnad och innehåll. Det tas med hjälp av en nål, plastspatel eller borste beroende på vilka celler som ska undersökas. Provtagningen tar ett par minuter. Ibland kan man få lokalbedövning innan. Provet analyseras därefter i mikroskop.
Vävnadsprov – biopsi
Vävnadsprov, även kallat biopsi, innebär att man tar en bit av en vävnad för att analysera den. Större bitar kan tas i samband med en operation, och för mindre prov används ofta nål- eller stansbiopsi. Ibland kan man få lokalbedövning inför provtagningen. Provet analyseras därefter i mikroskop.
När får jag provsvaret?
Du kommer överens med din läkare/sjuksköterska om hur du får svaret och du får även veta ungefär hur lång tid det kan ta innan svaret kommer.
- Läs mer på 1177.se. Sök på Vävnadsprov och cellprov.
En mellannålsbiopsi är en form av provtagning och en del av utredningen av cancer. Undersökningen innebär att man tar prover från tumören och skickar till ett laboratorium för analys.
Hur ska jag förbereda mig?
Du kommer att få veta vad som gäller för dig.
Informera vården om du använder blodförtunnande medicin. Du kan behöva göra uppehåll med medicinen eller ändra dosen.
Så går det till
Du kommer till sjukhuset för att göra undersökningen.
En läkare använder ultraljud för att hitta ett säkert ställe att sticka i tumören, genom antingen magen eller slidan.
Om man sticker genom huden på magen rengörs stickstället, och du får lokalbedövning. Efteråt får du ett förband på huden. Du kan låta förbandet sitta 1–2 dagar, om det sitter bra och inte har blött igenom. Om det har blött igenom kan du byta till ett nytt.
Om man sticker via slidan rengörs stickstället med en bomullsboll. Efteråt trycker läkaren med en bomullsboll över stickstället. Ibland lägger man in en tamponad (en typ av kompress) av biologiskt material som stöts ut av sig själv.
Läkaren tar oftast 2–3 prover från tumören. Proverna skickas sedan till ett laboratorium för analys.
Hela undersökningen tar en halvtimme, men själva provtagningen tar bara några sekunder. Oftast stannar du på sjukhuset cirka 20–30 minuter efteråt. I vissa fall kan du behöva stanna några timmar för observation.
Hur mår jag efteråt?
Du ska inte göra tunga lyft, till exempel lyfta matkassar eller göra snabba rörelser samma dag som undersökningen.
Det är normalt att blöda lite om man har stuckit genom slidan, men det brukar sluta inom några timmar.
När får jag svaret?
Din läkare berättar hur lång tid det tar att få svar från din provtagning.
När ska jag kontakta vården?
- Om du får feber eller om området för biopsin blir rött eller börjar göra mer ont.
- Om du börjar blöda mycket och blödningen inte slutar av sig själv.
- Om du blir yr eller mår dåligt på ett sätt som du inte gjorde innan undersökningen.
Ett benmärgsprov innebär att läkaren tar lite vätska eller benmärg från ditt höftben. Det kan göra ont, men du får bedövning och smärtan går oftast fort över.
Benmärgsprov tas ibland för att bekräfta diagnosen men oftare inför behandlingsstart och om du får sämre blodvärden.
I benmärgsprovet ser man bland annat hur den normala produktionen av blodkroppar ser ut, och om du har stor mängd avvikande cancerceller Ofta undersöker man också om benmärgsprovet har kromosomavvikelser som är vanliga vid lymfom. Det är inte avgörande för att ställa diagnosen, men kan påverka vilken behandling man väljer.
Så går det till
Provet tas oftast från höftbenet på ryggsidan. Du får ligga ner på en brits. Läkaren rengör och bedövar stället där provet ska tas. Först får du bedövning i huden, sedan i benhinnan. Det kan svida en stund.
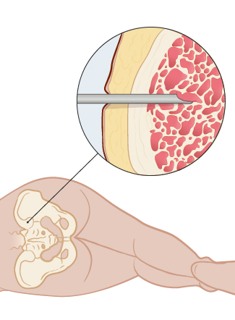
Benmärgsprov tas med en nål från höftbenet.
Läkaren suger sedan ut lite benmärgsvätska (aspirat) eller tar en bit benmärg (biopsi), eller båda. Detta kan kännas obehagligt eller göra ont, men går oftast över fort. Du kan ta smärtstillande tabletter före provtagningen för att lindra eventuell smärta.
Vad händer efteråt?
Du kan vara öm i området i ett par dagar.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
- Läs mer på 1177.se. Sök på Benmärgsprov.
En lumbalpunktion innebär att läkaren tar lite vätska från din ryggrad. Det tar en stund men gör inte ont eftersom du får bedövning.
Lumbalpunktion kallas också LP eller ryggvätskeprov. Ryggvätska är den vätska som finns i hjärnans och ryggmärgens hålrum.
Inför ett ryggvätskeprov
Du kan ta med en närstående som stöd under provtagningen om du känner dig orolig.
Det är bra om du kan hitta en skön och avslappnad ställning så att du klarar att ligga eller sitta still under hela undersökningen. Det finns till exempel avslappningsövningar och andningstekniker som du kan lyssna på hemma som förberedelse.
Prata med läkaren om du är orolig. Läkaren kan förklara allt som ska hända.
Så går det till
Du kan ligga ner eller sitta upp när ryggvätskeprovet tas. Läkaren kommer att be dig att böja eller kuta på ryggen så mycket du kan. Det underlättar för läkaren, eftersom det då blir större mellanrum mellan kotorna. Du kan också få hålla en kudde i knäet om du ska sitta när provet tas.
Provet tas vanligtvis mitt i ländryggen. Läkaren känner på ryggen och höfterna för att hitta rätt plats för sticket, och tvättar med sprit där provet ska tas. Du kan få lokalbedövning om du vill, men det lindrar inte helt utan du kan ändå känna ett tryck. Utan lokalbedövning känner du själva sticket genom huden under några sekunder.
När nålen har gått igenom huden förs den in till den så kallade spinalkanalen, eller ryggradskanalen, som innehåller ryggvätska.
När nålen är på plats får ryggvätska droppa ner och ut i ett provrör.
Totalt brukar hela undersökningen ta ungefär 30 minuter. Den tar så lång tid för att ryggvätskan rinner långsamt, en droppe i taget. Ibland behöver läkaren mäta trycket i din hjärna genom att koppla på ett tunn slang till ryggvätskenålen. Exakt hur lång tid provtagningen tar beror på hur mycket ryggvätska som behövs, och det beror i sin tur på varför provet tas. Ofta behövs 5–25 milliliter. Ryggvätskan nybildas och tas upp kontinuerligt, du får ingen brist av ryggvätska efter provtagningen.
Provtagningen gör vanligtvis inte ont eftersom du har fått bedövning. Efter provet kan du få ligga ner och vila en stund, vanligtvis 15–30 minuter.
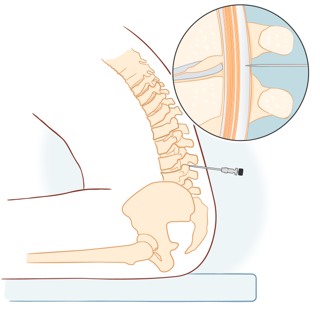
Ryggvätskeprov tas med en nål, oftast mitt i ländryggen.
Hur mår jag efteråt?
De flesta mår som vanligt efter provtagningen men en del får ont i huvudet. Besvären kommer efter ett par timmar och kan finnas kvar i flera dagar.
Huvudvärken kan vara besvärlig, men det betyder inte att något är fel. Vanliga receptfria smärtstillande läkemedel hjälper oftast inte helt men det kan hjälpa att ligga ner. Ligg gärna utan kudde så att huvudet är i höjd med ryggraden. Det spelar ingen roll om du väljer att ligga på rygg, sida eller mage.
För att lindra huvudvärken kan du också pröva att dricka kaffe eller ta koffeintabletter som finns att köpa receptfritt på apoteket.
Komplikationer
Det är mycket ovanligt med allvarliga komplikationer efter ett ryggvätskeprov.
Sök vård om du efter ett ryggvätskeprov får:
- feber utan tydlig orsak
- svaghet eller känselnedsättning i benen.
Ring till din kontaktsjuksköterska eller till mottagningen eller avdelningen där du gjorde provet. Då kan du få hjälp med att bedöma dina symtom eller få veta var du kan söka vård.
- Läs mer på 1177.se. Sök på Ryggvätskeprov – lumbalpunktion.
- Läs mer på 1177.se. Sök på Avslappning genom andning.
- Läs mer på 1177.se. Sök på Lokalbedövning.
Diagnos
Cancer är ett samlingsnamn för många olika sjukdomar. Alla cancersjukdomar beror på att celler förändras och börjar fungera annorlunda. Att allt fler får en cancerdiagnos beror på att vi blir äldre och att vården blir bättre på att hitta cancer.
Cancersjukdomar har olika symtom och behandlas på olika sätt
Cancer uppstår på grund av en skada eller förändring i en eller flera celler. Cellen börjar sedan fungera allt mer annorlunda för varje celldelning och kan utvecklas till cancer. Cancer kan uppstå på olika ställen i kroppen och olika cancersjukdomar har olika symtom och behandlas på olika sätt. Chanserna att bli av med cancern varierar också mellan olika cancersjukdomar.
Oftast går det inte att säga varför någon får cancer
Flera saker har betydelse för att cancer ska utvecklas. Många cancerformer är vanligare vid högre ålder. Det tar också olika lång tid för cancer att utvecklas. För det mesta är det omöjligt att säga varför en enskild person får cancer.
Cancer är vanligt
Mer än 60 000 svenskar får någon form av cancer varje år. Av dessa är cirka 40 procent under 65 år. I dag finns det runt 500 000 människor i Sverige som antingen har eller tidigare har haft cancer. Att fler och fler personer får en cancerdiagnos nu beror dels på att befolkningen blir äldre och dels på att sjukvården har blivit bättre på att hitta cancer.
- Läs mer på 1177.se. Sök på Vad är cancer?
Äggstockscancer innebär att det har bildats en cancertumör i äggstocken, äggledaren eller bukhinnan. Det kan dröja innan sjukdomen ger symtom och därför ställs diagnosen ofta sent.
Varje år får cirka 700 personer i Sverige äggstockscancer (ovarialcancer). Det är den näst vanligaste gynekologiska cancerformen. Cancer i äggledarna (tubae) eller bukhinnan (peritoneum) brukar ingå i benämningen äggstockscancer, eftersom de är likartade och behandlas på samma sätt.
Ibland kallas sjukdomen för bukens tysta tumör, eftersom de tidiga symtomen ofta är vaga och diagnosen därför ofta ställs sent.
De flesta som får sjukdomen är mellan 40 och 80 år.
BILD
Bäckenet i genomskärning. I benämningen äggstockscancer ingår även cancer i äggledaren och bukhinnan.
Olika slags äggstockstumörer
Det finns många olika slags äggstockstumörer, vilket beror på att äggstockarna innehåller många olika typer av celler och vävnader.
Utöver godartade och elakartade tumörer kan man ha cellförändringar i äggstockarna. De är mindre farliga och kallas borderlinetumörer.
Äggstockarnas funktion
Äggstockarna tillhör de inre könsorganen. Du har två äggstockar, fästa på varsin sida av livmodern. De är 3–4 centimeter långa och har formen av en mandel. Äggstockarnas uppgift är att utsöndra hormonerna östrogen och progesteron (gulkroppshormon) samt att styra ägglossningen. När du kommer i klimakteriet avtar äggstockarnas aktivitet och de blir mindre.
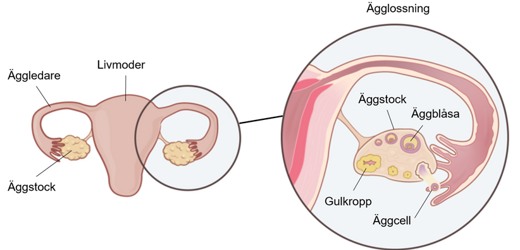
Äggstockarna utsöndrar hormoner och styr ägglossningen.
Cancercellerna kan sprida sig
Cancern kan sprida sig som små knottror av cancerceller. Det kallas karcinomatos och kan bland annat spridas mellan äggstockarna, äggledarna, livmodern och bukhinnan. Bukhinnan omsluter de flesta organen i buken, från urinblåsan i bäckenet till diafragman under revbenen. I buken finns mycket utrymme och därför kan denna typ av cancer sprida sig innan man får symtom. Cancercellerna kan också spridas med lymfvätskan och blodet till andra delar av kroppen.
Detta skyddar mot äggstockscancer
P-piller hämmar ägglossningen och skyddar därför mot äggstockscancer. Även graviditet och amning skyddar. Risken för äggstockscancer minskar också efter sterilisering, eller om äggledarna eller livmodern har opererats bort.
Prognos
Tack vare förbättrade behandlingsmetoder blir allt fler kvinnor framgångsrikt behandlade eller kan leva lång tid med sjukdomen. Prognosen är relativt god om cancern upptäcks tidigt.
- Läs mer på 1177.se. Sök på Äggstockscancer.
- Läs mer på 1177.se. Sök på Vad är cancer.
- Läs mer på 1177.se. Sök på Så fungerar det kvinnliga könsorganet.
BEHANDLING
Behandling
Efter utredningen tar vården fram ett behandlingsförslag utifrån sjukdomens egenskaper, dina förutsättningar och riktlinjerna i det nationella vårdprogrammet. Vilken eller vilka behandlingar som rekommenderas för just dig diskuteras ofta på en multidisciplinär konferens.
Äggstockscancer kan behandlas med operation, cytostatika, målriktad behandling, eller antihormonell behandling. Ofta kombinerar man dessa behandlingar.
Om det visar sig att du har en så kallad borderlinetumör behövs ingen mer behandling efter operationen.
Detta påverkar behandlingsförslaget
Faktorer som kan påverka behandlingsförslaget är storleken på tumören och om cancerceller har spridit sig till andra delar av kroppen eller inte, det vill säga vilket stadium sjukdomen är i. Cancercellernas genetiska uppbyggnad kan också ha betydelse för valet av behandling. Annat som påverkar är hur du mår, om du har andra sjukdomar, vilka läkemedel du tar och om du är gravid eller ammar. Vad du själv vill och behöver vägs också in.
Du diskuterar förslaget med din läkare
Du diskuterar behandlingsförslaget tillsammans med din läkare och ni kommer överens om vilken behandling du ska få. Du har alltid rätt att tacka nej till behandling. Närstående har inte rätt att bestämma.
Din behandling kan komma att ändras allteftersom din behandling följs upp, och utifrån hur sjukdomen svarar på behandlingen och hur du mår.
De vanligaste behandlingarna vid äggstockscancer kan påverka fertiliteten, alltså förmågan att få biologiska barn. Ibland går det att bevara fertiliteten genom olika åtgärder och försöka bli gravid senare. Men ibland gör sjukdomen eller cancerbehandlingen att det är olämpligt.
Din läkare ska berätta om cancerbehandlingen kan påverka din fertilitet och vilka alternativ som finns för dig. Även om fertilitetsbevarande åtgärder inte är aktuella för dig kan det kännas bra att få diskutera med en fertilitetsklinik innan din behandling påbörjas.
Fertilitet efter operation
Vid behandling av äggstockscancer är det vanligt att äggstockarna och livmodern opereras bort. Detta påverkar hur och om du kan få barn i framtiden. Om livmodern opereras bort kan du inte bli gravid. Du kommer inte heller att ha mens.
Om du vill få barn i framtiden och cancern upptäcks i ett tidigt skede, kan det i vissa fall räcka att bara operera bort en äggstock och på så sätt bevara fertiliteten.
Fertilitet under och efter cytostatika
Om du behandlas med cytostatika kan fertiliteten påverkas även om du har livmodern och någon av dina äggstockar kvar. Cytostatika kan göra att mensen upphör under behandlingen. Du kan få tillbaka mensen efter behandlingen om du har kvar din livmoder. Det är viktigt att du inte blir gravid under behandlingen, eftersom cytostatika kan påverka fostret. Använd därför säkra preventivmedel, och rådgör med din läkare om när det är lämpligt att försöka bli gravid.
Behandlingar för att kunna bli gravid senare
Det går i vissa fall att frysa ner befruktade ägg (embryon), obefruktade ägg eller äggstocksvävnad och försöka bli gravid senare med hjälp av till exempel IVF.
Du kan avrådas från fertilitetsbehandling om det innebär att behandlingen mot din cancersjukdom försenas eller om din sjukdom gör det olämpligt. För att ta ut ägg eller embryon krävs en behandling med hormoner. Det tar tid och är i vissa fall inte lämpligt med tanke på sjukdomen.
För att få fertilitetsbehandling måste du också ha en livmoder som fungerar, det vill säga att livmodern inte har tagits bort eller skadats av behandlingen.
Regionernas kliniker har en åldersgräns för IVF. Privata kliniker kan ha andra åldersgränser.
Surrogatmoderskap är inte lagligt i Sverige. Det innebär även att du inte kan ta med dina egna ägg till ett land där det är lagligt för att hitta en surrogatmamma.
Om du har fryst in embryon tillsammans med en partner ”äger” ni embryot tillsammans och du får inte sätta in embryot på egen hand.
|
Nedfrysning av befruktade ägg, embryon |
Nedfrysning av obefruktade ägg |
Nedfrysning av äggstocksvävnad |
|
Kräver hormonbehandling. |
Kräver hormonbehandling. |
Kräver inte hormonbehandling. |
|
Par delar rätten till embryona, vilket förutsätter att paret fortfarande är tillsammans när embryona ska användas. |
Resultatet är beroende av antalet ägg som är mogna och antalet ägg som klarar upptining och blir befruktade efter upptining. |
Vävnaden tas ut vid en operation och sätts tillbaka vid en ny operation. Vävnaden kan bara sättas tillbaka om man bedömer att cancern inte har spridit sig till äggstockarna. |
- Läs mer på 1177.se. Sök på Fertiliteten efter cancerbehandlingen.
Det finns ett nationellt vårdprogram som anger hur man bäst behandlar äggstockscancer. Operation och cytostatika är de vanligaste behandlingarna, ofta i kombination.
Nedan finns en översiktlig bild som visar vilka olika behandlingsalternativ som finns. Cirka 10–15 procent av de som har äggstockscancer har en variant som kallas låggradig, serös äggstockscancer. Då avviker ibland behandlingen från detta schema.
Prata med din läkare eller kontaktsjuksköterska om du har frågor om din behandling.
BILD
Bilden visar de olika stegen vid behandlingen av äggstockscancer. Vilken behandling just du får baseras på en individuell bedömning.
Efter utredningen tar vården fram ett behandlingsförslag, ofta på en multidisciplinär konferens, MDK. Om det inte redan har gjorts ett gentest så görs det nu, i form av blodprov och analys av tumörvävnad.
Behandling som börjar med operation
Om du har en tumör i stadium I kan du efter operation i vissa fall (beroende på tumörens typ) rekommenderas behandling med cytostatika.
Om du har en tumör i stadium II, III eller IV rekommenderas du behandling med cytostatika. Vid stadium III och IV kan du även, under vissa förutsättningar, rekommenderas målriktad behandling.
Behandling som börjar med cytostatika
Om du rekommenderas cytostatika som första behandling, hålls en ny multidisciplinär konferens efter cirka tre cytostatikabehandlingar för att bedöma om du ska rekommenderas operation eller fortsatt cytostatika. Om du rekommenderas en operation fortsätter cytostatikabehandlingen efteråt och då är det också vanligt att rekommenderas målriktad behandling.
Uppföljning
Efter avslutad behandling följs du upp enligt riktlinjerna i det nationella vårdprogrammet för äggstockscancer. Vissa regioner kan ha modifierat dessa något.
Det finns ett nationellt vårdprogram som anger hur man bäst behandlar återfall i äggstockscancer. Vilken behandling du rekommenderas beror på när du får återfallet.
Nedan finns en översiktlig bild som visar vilka olika behandlingsalternativ som finns.
Prata med din läkare eller kontaktsjuksköterska om du har frågor kring din behandling.
BILD
Bilden visar de olika stegen vid behandlingen av återfall av äggstockscancer. Vilken behandling just du får baseras på en individuell bedömning.
Behandling vid återfall senare än 6 månader efter avslutad behandling
Om du får ett återfall senare än 6 månader efter avslutad behandling kommer du att rekommenderas behandling med cytostatika. I vissa fall kan operation före cytostatikabehandlingen vara aktuell.
Om det inte har gjorts ett gentest när du fick din diagnos, så görs det nu.
Ibland kan du också rekommenderas målinriktad behandling under och/eller efter pågående cytostatikabehandling.
Behandling vid återfall tidigare än 6 månader efter avslutad behandling
Om du får ett återfall tidigare än 6 månader efter avslutad behandling görs en individuell bedömning. Du kan rekommenderas cytostatikabehandling och eventuellt målinriktad behandling.
I vissa fall rekommenderas du att avvakta behandling, till exempel om du inte har symtom, om tecknen på återfall är oklara eller om du fortfarande behöver återhämta dig från din förra behandling. Du kommer i så fall erbjudas regelbunden uppföljning.
Uppföljning
Efter avslutad behandling följs du upp enligt dina individuella behov.
