MÖTET MED VÅRDEN
Min vårdplan gör att du kan vara delaktig i din vård så mycket du vill och kan. Innehållet ska alltid utgå från dina behov och aktiveras tillsammans med dig. Syftet är att ge tydlig information och stöd till dig och dina närstående.
I Min vårdplan får du information om din sjukdom, behandling och rehabilitering och dina rättigheter. Du får också individuellt anpassade råd om egenvård, alltså vad du kan göra själv för att må bättre och sådant som sjukvården överlåter åt dig att göra. Råden du får i Min vårdplan ska vara kopplade till den planering du och vårdpersonalen gör tillsammans, så att du själv kan medverka på bästa sätt i din rehabilitering. Det ska vara tydligt för dig vilken planering som gäller.
Min vårdplan ska bidra till att du
- känner dig trygg, informerad och delaktig
- har inflytande över det som är viktigt för dig
- förstår vad som händer i din vård och behandling
- vet hur du kan stärka din hälsa före, under, mellan och efter behandlingsperioderna.
Du och kontaktsjuksköterskan, eller annan vårdpersonal, uppdaterar Min vårdplan tillsammans när vården och behandlingen ändras på ett sätt som har betydelse för dig.
Du aktiverar innehåll till Min vårdplan och planerar vården tillsammans med din kontaktsjuksköterska eller annan vårdpersonal.
Vad innehåller Min vårdplan?
Innehållet i Min vårdplan anpassas efter dina behov och önskemål. Det betyder att alla patienter har olika Min vårdplan. Du kan också bidra själv genom att skatta hur du mår, kommunicera med vårdpersonalen och vara delaktig i planeringen. Viss information är dock alltid med, eftersom den gäller alla som behandlas för din typ av cancer.
Informationen i Min vårdplan går att läsa som en bok från början till slut. Men den är mer tänkt som ett uppslagsverk som du kan komma tillbaka till när planeringen eller förutsättningarna ändras, eller när du vill läsa på om någon del.
Vem tar fram Min vårdplan?
Min vårdplan tas fram av Regionala cancercentrum i samverkan, RCC. Innehållet kvalitetsgranskas och uppdateras regelbundet.
Prata med din kontaktsjuksköterska eller annan vårdpersonal om du undrar över något i Min vårdplan.
Du har rätt att förstå informationen du får och vara delaktig i din vård. Inför besöket kan du skriva ner vad du vill berätta och fråga om. Du kan få hjälp av en tolk om du behöver. Du kan också ta med en närstående som stöd.
Så kan du förbereda dig
Inför ditt besök kan du förbereda dig genom att skriva ner vad du vill berätta och fråga om. Du kan få fylla i ett formulär med frågor om hur du mår inför ditt besök.
Tänk igenom detta före besöket:
- Vilka är dina förväntningar på besöket?
- Är det något särskilt som besvärar dig?
- Vad är viktigt för dig just nu?
- Vilka frågor vill du ha svar på?
Du har rätt att förstå
När du besöker vården är det viktigt att du förstår vad som sägs och vad det innebär. Du har rätt att få information som är anpassad till dig. Du kan till exempel få hjälp av en tolk om du har nedsatt syn eller hörsel, eller om du har svårt att tala eller förstå svenska. Kontakta mottagningen före besöket och säg att du behöver en tolk. Om du har svårt att förstå information på grund av en funktionsnedsättning kan du ibland få hjälp av en arbetsterapeut.
Ha gärna med dig en närstående, som kan vara ett stöd och hjälpa till att komma ihåg vad som sägs. Det är alltid du som bestämmer om dina närstående ska få ta del av informationen. Personalen kommer att fråga vem de får lämna uppgifter till. Avsluta gärna mötet med att repetera vad du har uppfattat och stäm av att du har förstått rätt.
Om du har svårt att förstå informationen i Min vårdplan eller på andra webbsidor kan du använda ett verktyg i webbläsaren för att översätta det du ser på skärmen till ditt språk. Fråga vårdpersonalen hur du kan göra.
> Läs mer på 1177.se. Sök på Tolkning till mitt språk eller Tolktjänster för dig som har en funktionsnedsättning.
Du kan erbjudas ett digitalt vårdmöte
Vissa mottagningar erbjuder digitala vårdmöten. Då kopplar du upp dig via telefon, surfplatta eller dator till ett videosamtal med vården. Ett digitalt vårdmöte fungerar som ett vanligt besök, men du behöver inte åka till sjukhuset för att träffa till exempel din kontaktsjuksköterska, läkare eller fysioterapeut.
Du kan behöva gå igenom undersökningar och provtagningar i anslutning till digitala vårdmöten. I så fall får du veta hur du ska göra.
Du har rätt att vara delaktig
Du har rätt att vara delaktig i din vård och få information om
- ditt hälsotillstånd
- vilka alternativ du har för undersökningar, vård och behandlingar
- vilka för- och nackdelar som finns med olika undersökningar och behandlingar
- när och hur du ska få svar på dina undersökningar och provtagningar
- när och hur du kan förvänta dig att få vård och hjälp vid biverkningar och symtom
- vart du ska vända dig om du blir sämre
- vilken vård du kan behöva efter behandlingen och hur uppföljningen ser ut
- vad du kan göra själv eller med hjälp av en närstående eller personlig assistent.
Genom att vara delaktig ökar du möjligheten att påverka och få det stöd du behöver.
> Läs mer på 1177.se. Sök på Tips inför ditt besök i vården och Videosamtal med vården.
I medier och på internet finns mycket information om cancer men den är inte alltid korrekt. Om du undrar över något du har läst kan du fråga vårdpersonalen. Det du läser i Min vårdplan följer aktuella riktlinjer för svensk cancervård. En annan bra källa till information är patientföreningar.
Var källkritisk
Det forskas mycket om cancer. Kunskapen om olika typer av cancer ökar därför snabbt, liksom tillgången på nya effektiva behandlingar. Men det krävs mycket kunskap för att tolka forskningsresultat. Därför återges slutsatserna från forskningen inte alltid helt korrekt i medierna. Ovetenskapliga och rent felaktiga uppgifter om cancer och cancerbehandlingar kan också få stor spridning i till exempel sociala medier. Det är därför viktigt att du tar ställning till om källan till informationen verkar trovärdig och pålitlig. Utvecklingen går också så snabbt att det är viktigt att ta reda på när informationen eller forskningen de hänvisar till publicerades.
Vilka informationskällor finns?
Vården i Sverige utgår från vårdprogram och nationella riktlinjer där aktuell och bästa tillgängliga kunskap finns samlad. Det du läser i Min vårdplan stämmer överens med vad som står i de nationella vårdprogrammen för cancersjukdomar och ska spegla den vård som ges vid svenska sjukhus. Dessutom är innehållet utvalt så att du bara får den information som är aktuell för dig.
Min vårdplan innehåller även länkar till andra webbplatser med innehåll som är kontrollerat och faktagranskat, till exempel 1177 och Livsmedelsverket.
Ibland vill du kanske läsa mer om sjukdomen. En del läser då direkt i vårdprogrammen eller i nationella kvalitetsregister. Det är viktigt att tänka på att informationen som står där är avsedd för vårdpersonal och beskriver hur det ser ut på gruppnivå. Information från register kan också behöva tolkas i ett sammanhang, till exempel när data samlades in.
Patientföreningarna kan vara en bra källa till information. Ibland kan man via deras webbplatser ställa frågor till en expert eller en chattbot, eller prata med andra som har samma sjukdom som du. Tänk på att den som svarar på frågorna inte har all information om just dig och din sjukdom och sällan kan ge exakta svar om din situation.
Fråga vårdpersonalen om du är osäker
Fråga gärna vårdpersonalen om du känner dig osäker på något du har läst om cancer, till exempel på internet.
Du och dina närstående kan även kontakta Cancerlinjen eller Cancerrådgivningen, där erfaren vårdpersonal svarar på allmänna frågor om cancer.
Cancerlinjen, Cancerfonden
> Webbplats: cancerfonden.se. Sök på Cancerlinjen.
> Telefon: 010-199 10 10
Cancerrådgivningen
> Webbplats med chatt: cancercentrum.se. Sök på Cancerrådgivningen.
> Telefon: 08-123 138 00
Min vårdplan är en del av e-tjänsterna på 1177. Där kan du också till exempel se dina bokade tider och läsa din journal. Du väljer själv vilket innehåll du vill se när du är inloggad. Innehållet kan också variera mellan olika regioner och mottagningar.
När du är inloggad på 1177 har du tillgång till tjänster som kompletterar informationen i Min vårdplan. Du kan till exempel
- se dina bokade tider, på de mottagningar som använder denna tjänst och som du eller vården lägger till under rubriken Mottagningar
- hantera dina läkarintyg och läkarutlåtanden
- se och förnya dina recept om mottagningen är ansluten
- se hur långt du har kvar till frikort genom högkostnadsskyddet för läkemedel
- läsa delar av din journal.
Du väljer vilket innehåll du vill se
Du kommer aldrig direkt in i något av dessa system när du loggar in på 1177. Innehållet ligger dolt under olika ikoner eller flikar och du väljer aktivt vad du vill se.
Det varierar mellan olika regioner hur mycket och vilken information man kan se inloggad på 1177. Fråga vårdpersonalen om du undrar vilka tjänster som erbjuds. Vissa regioner använder andra appar och system som kan vara kopplade till 1177 eller användas fristående.
Viktigt att veta när du läser din journal
När du söker och får vård dokumenteras det i en journal. Syftet är att vårdpersonalen ska få tillräckligt med information om dig och din vård, så att vården blir så bra och säker som möjligt. Journalen är ett arbetsredskap för vårdpersonalen och kan därför vara svår att förstå.
När du öppnar Journalen i 1177 kan du välja att se även det nyaste innehållet som kanske inte har hunnit vidimeras, alltså kontrolleras, av den ansvariga vårdpersonalen. Den kan också innehålla ny information som du ännu inte har hunnit få höra av vårdpersonalen.
Prata med din kontaktsjuksköterska eller läkare om du har frågor eller tankar om något du har läst i din journal.
Som vårdnadshavare kan du vara ombud och läsa barnets journal tills barnet har fyllt 13 år. Därefter kan du få förlängd tillgång i samråd med vården. Ungdomar kan själva läsa sin journal från 16 års ålder.
> Läs mer på 1177.se. Sök på När du loggar in på 1177
> Läs mer på 1177.se. Sök på Så gör du för att boka, omboka eller avboka en tid och Läs din journal på 1177.
I vården kan du möta personal med många olika roller. Här kan du läsa om olika roller vårdpersonalen kan ha.
Allmänläkaren är specialist i allmänmedicin och arbetar på vårdcentralen. När du inte behöver specialiserad cancervård ska du få en remiss till din läkare på vårdcentralen. Allmänläkaren har det medicinska huvudansvaret för allt som inte rör cancersjukdomen eller annan specialiserad vård. Allmänläkaren kallas även distriktsläkare eller husläkare.
Arbetsterapeuten kan stödja dig i att hitta nya sätt att göra saker i vardagen som du tycker är svåra. Det kan till exempel handla om anpassningar hemma, hjälpmedel för att underlätta eller strategier för att fördela din energi under dygnet.
AT-läkaren är en grundutbildad läkare som arbetar under handledning för att få sin läkarlegitimation.
Barnmorskan är specialiserad på sexuell och reproduktiv hälsa. Barnmorskan arbetar på en gynmottagning eller gynavdelning.
BT-läkaren är en legitimerad läkare som är i början av sin specialistutbildning.
Cytodiagnostikern undersöker cellprover.
Dietisten är specialiserad på att ge råd och stöd om mat och näring. Dietisten kan även skriva ut kosttillägg när den vanliga maten inte räcker till.
Distriktssköterskan är en specialistsjuksköterska som du träffar på vårdcentralen, hälsocentralen eller hemma. Du kan få hjälp med bland annat sprutor, omläggning och provtagning. Distriktssköterskan kan även stödja dig i att leva hälsosamt under och efter behandlingen.
Fysioterapeuten, även kallad sjukgymnasten, ger råd och stöd om fysisk aktivitet, balans, smärta och andningsbesvär. Fysioterapeuten kan också skapa träningsprogram som är anpassade till dig. Fysioterapeuter kan ha olika specialiteter, till exempel bäckenbottenbesvär. Vissa är även lymfterapeuter.
Gynekologen är en läkare som är specialiserad på sjukdomar i kvinnans könsorgan.
Gynonkologen är en läkare som är specialiserad på medicinsk behandling och strålbehandling av cancer i kvinnans könsorgan.
Gynekologiska tumörkirurgen är en läkare som är specialiserad på operation av cancer i kvinnans könsorgan.
Kirurgen är en läkare som är specialiserad på operation och ansvarar för vården före och efter en operation.
Klinisk apotekare eller klinisk farmaceut ger råd om ordinationer och hantering av läkemedel.
Kontaktsjuksköterskan har specialistkunskaper om cancervård. Hen stöttar dig och dina närstående med information, råd och samtal om din diagnos, behandling, rehabilitering och uppföljning. Du och din kontaktsjuksköterska går tillsammans igenom planeringen av din vård. Kontaktsjuksköterskan förmedlar kontakt med andra yrkesgrupper inom vården när det behövs, informerar om nästa steg och ansvarar för att lämna över information till andra vårdgivare du träffar, till exempel andra sjukhus, vårdcentralen eller hemtjänsten.
Du kan ha fler än en kontaktsjuksköterska om du får flera behandlingar för din sjukdom. Du kan även ha kontakt med behandlingsansvarig sjuksköterska, behandlingssjuksköterska och omvårdnadsansvarig sjuksköterska.
Kuratorn ger samtalsstöd och kan hjälpa dig och dina närstående att hantera situationen känslomässigt. Kuratorn kan även vägleda dig vidare om du behöver hjälp med ekonomin eller behöver komma i kontakt med myndigheter.
Lymfterapeuten (medicinsk lymfterapeut) ger råd om och behandlar lymfödem.
Läkaren är ytterst ansvarig för att planera utredningen, ställa diagnos och behandla sjukdomen och ska informera dig om varje steg. Läkaren kallas ibland för fast vårdkontakt eller PAL, patientansvarig läkare.
Narkosläkaren, även kallad anestesiologen, är specialiserad på att söva och övervaka dig under och efter en operation eller undersökning i narkos.
Narkossjuksköterskan har specialistkompetens inom narkos och förbereder dig inför och övervakar dig under och efter en operation.
Onkologen är en läkare som är specialiserad på cancersjukdomar och arbetar med medicinsk behandling och strålbehandling.
Operationskoordinatorn planerar och samordnar operationer.
Patologen är en specialistutbildad läkare som studerar och analyserar förändringar i kroppens vävnader, celler och vätskor för att diagnostisera sjukdomar.
Psykologen och psykoterapeuten kan ge samtalsstöd och hjälper dig och dina närstående att hantera situationen känslomässigt.
Rehabiliteringskoordinatorn ger stöd för att du ska kunna börja arbeta eller studera efter sjukdom och behandling.
Röntgenläkaren eller radiologen är specialiserad på att tolka röntgenbilder.
Sexologen eller sexualrådgivaren kan ge samtalsstöd och råd om sex och samlevnad och stödja sexuell rehabilitering.
Sjukhusfysikern arbetar med strålbehandling av cancer och bilddiagnostik.
Sjuksköterskan har specialistkompetens inom omvårdnad och arbetar med att förbättra, återställa och bevara god hälsa.
Specialistsjuksköterskan är en sjuksköterska med specialistkompetens inom ytterligare område(n) utöver omvårdnad, till exempel onkologi eller kirurgi.
ST-läkaren gör sin specialisttjänstgöring, till exempel inom onkologi eller kirurgi.
SVF-koordinatorn underlättar sjukvårdens arbete med standardiserade vårdförlopp (SVF) genom att samordna utredningen av patienter med välgrundad misstanke om cancer.
Stomiterapeuten är en sjuksköterska specialiserad inom stomivård som kan ge dig information och praktiskt stöd i att hantera en stomi.
Undersköterskan och vårdbiträdet ansvarar för praktisk omvårdnad, till exempel personlig hygien.
Underläkaren kan vara en läkarstudent i slutet av sin utbildning eller en legitimerad läkare som inte har utbildat sig inom någon specialitet.
Uroterapeuten utreder och behandlar personer med urinläckage, urinträngningar, smärta i underlivet, svårigheter att tömma urinblåsan eller svag bäckenbotten.
> Läs mer på 1177.se. Sök på Kontaktsjuksköterskan – ditt stöd i vården vid cancer.
> Se filmen Kontaktsjuksköterskan - din fasta punkt i cancerrehabiliteringen, Sahlgrenska Universitetssjukhuset.

Eller, scanna QR-koden för att komma till filmen.
I vården kan du möta ord du inte känner igen. Här förklaras några av de vanligaste orden.
Abrasio
Skrapning av livmodern eller livmoderhalsen för att ta vävnadsprover.
Adjuvant behandling
Tilläggsbehandling, till exempel cytostatika efter operation.
Agraff
Klämma av metall för att stänga ett operationssår.
Analgetika
Läkemedel mot smärta.
Anamnes
Sjukdomshistoria.
Anestesi
Att inte känna. Ofta i betydelsen narkos, sövning.
Angiogeneshämmare
Påverkar cancertumörens blodkärl så att det blir svårare för cancercellerna att växa till och sprida sig
Antiemetika
Läkemedel mot illamående.
Antikroppsbehandling
En grupp målriktade läkemedel som påverkar särskilda ämnen i blodet eller på cellernas yta och därmed hindrar cancerns tillväxt.
Ascites
Vätska fritt i buken.
Atypi
Avvikelse från det normala. Kan ha både godartade och elakartade orsaker.
Antikoagulantia
Läkemedel som behandlar eller förebygger blodproppar.
Baseline
Utgångsvärde.
Benign
Godartad, alltså inte cancer.
Bilateral
På båda sidorna, tvåsidig.
Biopsi
Prov från organ eller vävnad som undersöks i mikroskop av en läkare som kallas patolog.
Bladderscan
Mätning av resturin (urin som är kvar i blåsan efter att du har kissat) med ultraljud.
Brachyterapi, inre strålbehandling
Metod där strålbehandling ges inuti eller nära tumören.
BRCA
Bröstcancergener. Mutationer (förändringar) i dessa gener ger högre risk att utveckla äggstockscancer och bröstcancer.
Brytpunktssamtal
Samtal mellan patient, närstående och läkare när man övergår från botande och bromsande vård till palliativ vård i livets slutskede.
Cancer in situ
"Första stadiet av cancer. Cellerna är nu så förändrade attde har blivit cancer. De växer fortfarande på ett avgränsat ställe, ”in situ” = på plats. Cancern växer i den celltyp och det organ där den uppstod, utan att växa in i andra vävnader eller organ."
Central venkateter, CVK
Tunn slang i ett av kroppens större blodkärl på halsen eller under nyckelbenet. Används bland annat för att kunna ge läkemedel, blod eller näring direkt i blodet eller ta blodprover.
Cervix uteri
Livmoderhals.
Corpus uteri
Livmoderkropp.
Cysta
Vätskefylld blåsa. De flesta cystor som uppstår på äggstockarna försvinner av sig själva, men en del kräver behandling.
Cystoskopi
Undersökning av urinblåsan och urinröret med ett instrument.
Cytologi
Analys av celler.
Cytostatika, cellgifter eller kemoterapi
En grupp läkemedel som dödar cancerceller eller gör så att de slutar växa.
Datortomografi, skiktröntgen, DT eller CT
Röntgenundersökning som skapar mycket detaljerade bilder av kroppens organ.
Differentieringsgrad
Anger hur mycket en tumör skiljer sig från den friska vävnaden. En låg differentieringsgrad betyder att tumören skiljer sig mycket från den friska vävnaden, medan en hög betyder att den skiljer sig lite.
Dränage
Slang som leder bort vätska från till exempel ett operationsområde.
dVIN
Förstadier till vulvacancer som vanligen har sitt ursprung i en hud- eller slemhinnesjukdom som inte är relaterad till HPV, såsom lichen sclerosus.
Dysplasi
Cellerna ökar i antal och börjar förändra sitt utseende och tappa sin ursprungliga funktion. Ett förstadium till cancer.
Egenvård
Sådant du kan göra själv eller med hjälp av en närstående eller personlig assistent. Det kan vara saker du själv kan göra för att må så bra som möjligt, till exempel pröva avslappningsövningar mot sömnbesvär. Det kan också vara uppgifter som sjukvården överlåter åt dig, till exempel ta blodförtunnande sprutor.
ERAS
Enhanced recovery after surgery. Ett standardiserat program som används för att återhämtningen efter en operation ska bli så snabb och bra som möjligt.
Endoret
Tunn slang för att ta prov av livmoderslemhinnan. Kallas även pipelle.
Extern
Utanpå, yttre.
Fatigue
En särskild trötthet som du inte kan vila bort. Kan uppstå i samband med sjukdom och behandling.
Fertilitet
Förmågan att få biologiska barn.
FIGO
International Federation of Gynecology and Obstetrics, en förening som har tagit fram den internationella stadieindelningen för gynekologisk cancer.
Finnålspunktion
Provtagning när man med en tunn nål tar ut celler från till exempel en tumör för mikroskopisk undersökning.
Fistel
Onormal förbindelse mellan två inre organ eller mellan ett organ och kroppsytan.
Fördröjd primärkirurgi
Operation efter att du har fått ett antal cytostatikabehandlingar.
Gray, Gy
Enhet för att mäta strålningsdos.
Hematom
Blåmärke.
Hematuri
Blod i urinen.
Hemoglobin, HB
Ett järnhaltigt protein i de röda blodkropparna som bland annat transporterar syre till kroppens organ.
Hereditet
Ärftlighet.
Histologi
Vävnadslära.
Hormonell behandling, endokrin behandling eller antihormonbehandling
Läkemedel som påverkar könshormonerna. Rekommenderas vid vissa typer av cancer, till exempel bröstcancer och prostatacancer.
HPV
Humant papillomvirus.
HSIL
Förstadier till cancer som är relaterade till HPV.
Hyperplasi
Cellerna ökar i antal men beter sig fortfarande som vanligt. Det kan vara ett förstadium till cancer, men behöver inte vara det.
Hysterektomi
Operation där man tar bort livmodern.
Hysteroskopi
Vaginal undersökning med kamera för att titta i livmodern.
Immunterapi
Läkemedel som aktiverar kroppens immunförsvar så att det angriper cancercellerna och gör så att de slutar växa.
Individuell patientöversikt, IPÖ
IPÖ är ett komplement till din journal som visar ditt sjukdomsförlopp och dina behandlingar på en tidslinje. Är under utveckling och finns i dag för vissa diagnoser i vissa verksamheter.
Interventionsradiolog
En läkare som utför operationer med hjälp av bilddiagnostik, till exempel röntgen eller ultraljud.
Intramuskulär
I en muskel. Används till exempel om ett läkemedel som ges i en muskel.
Intravenös
När till exempel läkemedel, näring eller annan vätska ges i ett blodkärl.
Invasiv cancer
Cancercellerna växer in i organ och annan vävnad som ligger runt omkring.
Isotopinjektion
Spruta med radioaktivt ämne som kan ges vid till exempel en skintigrafi eller operation för att kunna identifiera portvaktslymfkörtlarna.
Kirurgi
Operation.
Klimakteriet
Övergångsåldern.
Kolposkopi
Mikroskopisk undersökning av livmodertappen som enkelt görs vid en vanlig gynekologisk undersökning.
Komplementär och integrativ medicin, KIM
Ett samlingsnamn för många olika metoder som oftast inte används inom den vanliga hälso- och sjukvården.
Konisering
Ingrepp där man tar bort cellförändringar på livmodertappen.
Konkomitant behandling
När två eller fler behandlingar ges samtidigt.
Kortison
Ett läkemedel som minskar inflammation genom att minska bildningen av olika ämnen som är verksamma vid inflammation.
Kreatinin, krea
Blodprov som visar njurarnas funktion.
Kurativ
Botande. Används om behandling.
Körtelutrymning
Operation där lymfkörtlar opereras bort.
Lambå
Egen hud från en annan del av kroppen som täcker operationsområdet.
Laparocentes
Stick i buken för att tappa ur vätska.
Laparoskopi
Titthålsoperation.
Laparotomi
Operation via ett snitt i bukväggen.
Leukocyter, LPK
Vita blodkroppar.
Lichen sclerosus
Kronisk hudinflammation.
LSIL
HPV-relaterade förändringar som inte är förstadier till cancer.
LVSI
Lymfovaskulär infiltration. Kärlinväxt.
Lymfkörtlar
Körtlar anslutna till lymfbanor längs blodkärlen och som är en del av kroppens immunförsvar. Kallas också lymfknutor.
Lymfödem
Lymfvätska som har samlats i en kroppsdel så att kroppsdelen svullnar.
Magnetkameraundersökning, MR
Undersökning som ger detaljerade bilder av kroppens organ. Utförs med hjälp av ett magnetfält och radiovågor.
Makroskopisk
Som går att se med blotta ögat.
Malign
Elakartad. Maligna tumörer är det som i dagligt tal kallas cancer.
Malignitetsgrad, tumörgrad
Anger hur aggressiv en cancer är.
Metastas, dottertumör
Tumör som har bildats efter spridning från den första tumören.
Metastaserande cancer
Cancercellerna har tagit sig ut i blodkärlen och lymfsystemet. På så sätt sprider de sig till andra delar av kroppen. Kallas även spridd cancer.
Menopaus
Äggstockarna slutar att producera hormoner, vilket så småningom leder till att du inte längre får mens.
Miktion
Urinering, att kissa.
Morbiditet
Sjukdomsfrekvens, beskriver antalet sjukdomsfall.
Morbus Paget
Eksemliknande förändringar i underlivet. Kallas även Pagets sjukdom.
Multidisciplinär konferens, MDK
En konferens där olika professioner träffas, diskuterar och tar fram förslag på bästa behandling.
Myom
En godartad tumör av bindväv och muskelvävnad som sitter inne i livmoderväggen.
Målriktad behandling, målstyrd behandling
Läkemedelsbehandling riktad direkt mot cancercellerna. Man utnyttjar till exempel antikroppars funktion att identifiera och koppla till antigener på cancercellen, eller proteinkinashämmare som kan påverka processer som är unika för en viss sorts cancerceller.
Neoadjuvant behandling
Förberedande behandling som ges före annan behandling. Det kan till exempel vara cytostatikabehandling med målet att krympa tumören före en operation.
Non-steroidal anti-inflammatory drugs, NSAID
Läkemedel som används för att behandla bland annat smärta, inflammationer och feber. Kan innehålla verksamma ämnen som ibuprofen, naproxen, nabumeton och acetylsalicylsyra.
Ny medicinsk bedömning, second opinion
Sjukdomen bedöms av en annan specialist än den som har gjort den första bedömningen.
Närstående
Person som du anser dig ha en nära relation till.
Oment
Bukhinnenät. Kallas också tarmkäx.
Opioider
Receptbelagt läkemedel som bland annat används för att behandla svår smärta. Vissa opioider kallades förr opiater.
Palliativ onkologisk behandling
Cancerbehandling som ges för att förlänga livet, bromsa sjukdomen, lindra symtom och besvär och öka livskvaliteten när sjukdomen inte går att bota.
Palliativ vård
Vård som ges för att lindra symtom och öka livskvaliteten vid livshotande sjukdom. Vården ska ta hänsyn till fysiska, psykiska, sociala och existentiella behov och erbjuda stöd till närstående.
Palpabel
Som går att känna med händer och fingrar.
Palpation i narkos, PIN
Gynekologisk undersökning där du är sövd.
Patologisk anatomisk diagnos, PAD
Sammanfattande iakttagelser utifrån en mikroskopisk undersökning av ett vävnadsprov.
PARP-hämmare
Påverkar cancercellens förmåga att laga de DNA-skador som ofta uppstår i friska och sjuka celler. Det gör att cancercellerna till slut dör.
Perifer neuropati
Känselbortfall och stickningar i händer och fötter. Kan göra att du får svårare att röra händer och fötter.
Perifer venkateter, PVK
En tunn slang som läggs in i ett ytligt blodkärl. Används bland annat för att kunna ge läkemedel, blod eller näring direkt i blodet eller ta blodprover.
Perifert inlagd central venkateter, PICC-line
En tunn slang som förs in i ett av kroppens större blodkärl genom ett mindre kärl på överarmen. Används bland annat för att kunna ge läkemedel, blod eller näring direkt i blodet eller ta blodprover.
Peritoneum
Bukhinnan.
Perkutan endoskopisk gastrostomi, PEG
En tunn slang som sitter genom huden på magen in i magsäcken. Används bland annat för att ge näring och läkemedel.
PET-kameraundersökning, PET-DT eller PET-CT
En undersökning som med ett radioaktivt ämne gör att cancerceller och inflammatoriska celler syns tydligare.
Pipelle
Tunn slang för att ta prov av livmoderslemhinnan. Kallas även endoret.
Polyp
Onormal tillväxt av slemhinnan.
Portvaktskörtel
Den lymfkörtel som cancerceller från tumören sprider sig till först, om sjukdomen sprider sig till lymfkörtlarna.
Postoperativ
Efter operation.
Prehabilitering
Förebyggande insatser kring fysisk förmåga, näring, levnadsvanor och psykosocial situation.
Preoperativ
Före operation.
Primärtumör
Den ursprungliga tumören, där cancercellerna först uppstod.
Progesteron
Ett könshormon.
Progress
Att cancern har ökat, till exempel att tumören blir större, att det finns fler cancerceller i blodet eller att cancern sprider sig.
Prolaps
Framfall.
PX
Kirurgisk utskärning av vävnadsprov.
Radikal
Borttagen med god marginal.
Radiokemoterapi
Kombinationsbehandling med strålbehandling och cytostatika.
Recidiv
Återfall.
Regress
Återgång eller tillbakagång av sjukdomen.
Remission
Att cancern har minskat.
Rehabilitering
Insatser som ska förebygga och minska biverkningar av sjukdom och behandling. Insatserna ska ge dig och dina närstående stöd och förutsättningar att leva ett så bra liv som möjligt.
Robotassisterad total laparoskopisk hysterektomi, RTLH
Livmodern tas bort med titthålsteknik, där instrumenten styrs med hjälp av en robot.
Salpingektomi
Äggledaren tas bort.
Salpingooforektomi, SOE
Äggledaren och äggstocken tas bort.
Sentinel node
Portvaktskörtel
.
Den lymfkörtel som cancerceller från tumören sprider sig till först vid spridning till lymfkörtlarna.
Stroma
Den stödjande vävnaden i ett organ.
Strålbehandling, radioterapi – yttre
Joniserande strålning som ges via en apparat som riktar strålning mot tumören.
Subkutan venport, SVP
Liten dosa med en slang som opereras in under huden under nyckelbenet, och som har förbindelse med ett av kroppens större blodkärl. Används för att kunna ge bland annat läkemedel, blod eller näring direkt i blodet eller ta blodprover. Kallas ibland port-a-cath.
Trombocyter, TPK
Blodplättar.
Trakelektomi
Fertilitetsbevarande kirurgi vid livmoderhalscancer, där bara en del av livmoderhalsen opereras bort.
Tumör
En knöl som beror på att celler har börjat föröka sig. Tumörer kan vara godartade (benigna) eller elakartade (maligna).
Tumör, nod, metastas, TNM
"Ett internationellt klassificeringssystem som sammanfattar tumörers storlek och om de har spridit sig till lymfkörtlarna, eller andra organ. T anger primärtumörens utbredning och storlek.N anger om det finns cancerceller i lymfkörtlarna.M anger om det finns metastaser. "
Ultraljud
Undersökning med ljudvågor som ger en bild av inre organ och vävnader.
Undersökning i narkos, UIN
Gynekologisk undersökning där du är sövd.
Unilateral
På ena sidan.
Uretra
Urinrör.
Uretär
Urinledare.
Urinretention
Oförmåga att helt eller delvis tömma urinblåsan.
Vulva
De yttre könsorganen, alltså de inre och yttre blygdläpparna, klitoris, urinrörsöppningen, slidöppningen och mellangården.
Vårdcentral, hälsocentral, husläkarmottagning eller distriktsläkarmottagning
Mottagning inom primärvården.
Vårdprogram
Nationella riktlinjer som anger hur patienter med en viss sjukdom ska vårdas på bästa sätt. Riktlinjerna bygger på forskning, kunskap och samsyn inom hälso- och sjukvården.
Vävnad
Celler med liknande utseende och samma egenskaper som tillsammans bygger upp kroppens olika delar.
Östrogen
Ett könshormon.
IPÖ står för individuell patientöversikt och är ett komplement till din journal. Översikten visar ditt sjukdomsförlopp och dina behandlingar på en tidslinje.
I IPÖ finns information om bland annat
- vårdkontakter, exempelvis besök och telefonsamtal
- undersökningar, exempelvis olika röntgenundersökningar
- behandlingar, exempelvis läkemedel, strålbehandling och operation
- analysresultat, exempelvis blodprover
ifyllda enkäter, exempelvis svar på frågor om hur du mår.
Din läkare eller sjuksköterska kan skicka en kopia av din IPÖ till dig via 1177. Det du ser i 1177 uppdateras inte automatiskt när din IPÖ ändras. För att se nya uppgifter behöver du få en ny kopia.
UTREDNING, UNDERSÖKNINGAR OCH DIAGNOS
Utredning
En cancerutredning innebär att du får gå igenom olika undersökningar och provtagningar. Utredningen görs för att din läkare ska kunna ställa diagnos och rekommendera en behandling som passar dig.
Under utredningen undersöker vårdpersonalen också hur du mår. Du kan erbjudas olika insatser för att du ska må så bra som möjligt.
Vanliga undersökningar och provtagningar
Gynekologisk undersökning – gynekologen tittar, känner och tar eventuellt prover via slidan.
Gynekologiskt ultraljud – kan göras i samband med den gynekologiska undersökningen. Med hjälp av ljudvågor syns organ och vävnader i lilla bäckenet.
Datortomografi, DT, även kallat skiktröntgen eller CT – en röntgenundersökning som skapar detaljerade bilder av kroppens organ.
Lungröntgen – ibland görs en röntgen av lungorna.
Magnetkameraundersökning, MR – en undersökning som ger detaljerade bilder av kroppens organ. Görs med hjälp av ett magnetfält och radiovågor.
PET-DT – en undersökning som görs med radioaktiva spårämnen och kan visa var eventuella tumörer och metastaser sitter i kroppen.
Blodprover
Vävnadsprover och cellprover – analyseras i mikroskop av patologer för att upptäcka eventuella förändringar i vävnader och celler. Prov från livmoderslemhinnan kallas endometriebiopsi.
PIN (palpation i narkos) eller UIN (undersökning i narkos) – gynekologisk undersökning där du är sövd.
Abrasio – skrapning av livmodern för att ta vävnadsprover. Operationen utförs oftast på en operationsavdelning och du kan antingen få lokalbedövning eller bli sövd. Vid fraktionerad abrasio skrapas både livmodern och livmoderhalsen.
Hysteroskopi – livmoderns insida undersöks med hjälp av ett instrument som förs in genom slidan. Prover kan tas från livmoderslemhinnan via instrumentet. Du kan antingen få lokalbedövning eller bli sövd.
Du kan behöva gå igenom ytterligare undersökningar och provtagningar. Det beror på vilka symtom du har och resultatet av de undersökningar som har gjorts. Du kan bli kallad till undersökningar och besök med kort varsel. Det är därför viktigt att du meddelar vården dina aktuella kontaktuppgifter.
Utredningen följer ett standardiserat vårdförlopp
Utredningen av livmoderkroppscancer följer ett standardiserat vårdförlopp, SVF. Det innebär att alla som utreds för livmoderkroppscancer i Sverige bör handläggas så lika som möjligt. Vårdförloppet startar vid en välgrundad (stark) misstanke om cancer, och avslutas när den första behandlingen startar eller när misstanken om cancer avskrivs.
Många som utreds enligt standardiserade vårdförlopp visar sig inte ha cancer, utan symtomen beror på något annat. Att utredas enligt ett standardiserat vårdförlopp är därför inte samma sak som att få en cancerdiagnos.
Ibland diskuteras resultatet vid en konferens
När svaren på dina undersökningar och provtagningar är klara, genomförs ibland en multidisciplinär konferens, MDK. Där deltar flera olika specialister, till exempel gynekologisk tumörkirurg, röntgenläkare, gynonkolog, patolog och kontaktsjuksköterska. De bedömer resultatet av din utredning och tar fram ett gemensamt behandlingsförslag.
Vid livmoderkroppscancer behövs inte alltid en MDK utan behandlingen styrs av det nationella vårdprogrammet för livmoderkroppscancer.
När får jag resultatet av utredningen?
När utredningen startar ska du få veta ungefär när du kommer att få resultatet. Din läkare kommer att gå igenom resultatet tillsammans med dig och ni diskuterar då nästa steg.
> Läs mer på 1177.se. Sök på Gynekologisk undersökning.
> Läs mer på 1177.se. Sök på Att lämna blodprov.
> Läs mer på 1177.se. Sök på Standardiserat vårdförlopp.
Livmoderkroppscancer kan i vissa fall vara kopplad till genetiska förändringar och i sällsynta fall vara ärftlig. Det är viktigt att ta reda på om din cancer är kopplad till någon genförändring, eftersom det kan påverka vilken behandling du får. Ett vävnadsprov från tumören kommer därför att skickas på analys. Om det finns genförändringar kan du få du lämna blodprov för vidare utredning.
Genförändringar kan påverka valet av behandling
Cancer i livmoderkroppen kan vara kopplad till olika genetiska förändringar. Det är viktigt att få reda på om din cancer är kopplad till någon av de genförändringar som vi känner till idag, eftersom det kan påverka vilken behandling du får. Därför tas ett vävnadsprov av tumören som skickas för analys. Ofta görs detta under utredningen eller i samband med operation.
Om det inte finns någon genförändring i tumörvävnaden behövs oftast ingen ytterligare genetisk utredning.
Om det finns en genförändring i tumörvävnaden, kan den antingen ha uppkommit i tumören som en del av cancersjukdomen eller vara ärftlig. För att avgöra om genförändringen finns i alla kroppens celler och är ärftlig behövs ytterligare utredning med blodprov. Blodprovet visar om du har genförändringen i alla celler.
Ärftlighet är ovanligt
Ärftlighet vid livmoderkroppscancer är ovanligt. Men om du förutom genförändringar har en släkthistoria med flera fall av cancer eller om du är yngre än 50 år, bör en genetisk utredning startas. Din läkare kommer därför att fråga om det finns flera cancerfall i din släkt.
Lynchs syndrom ger ökad risk att få livmoderkroppscancer men även andra cancerformer som tjocktarmscancer, ändtarmscancer och äggstockscancer.
Om blodprovet visar ärftliga genförändringar
Om blodprovet visar att du har genförändringar som är ärftliga kommer du att erbjudas remiss till en mottagning för ärftlig cancer, en så kallad cancergenetisk mottagning. Dessa mottagningar finns vid universitetssjukhusen i Sverige. Där får du information om din genförändring. Du kommer också att få information om dina släktingars risker att bära på samma genförändring och om de behöver få möjlighet till genetisk testning.
Du kommer att få hjälp av den cancergenetiska mottagningen med hur du ska informera dina släktingar.
De som har en ärftlig förändring som ger ökad risk för olika cancersjukdomar rekommenderas regelbundna skräddarsydda kontroller. Ibland rekommenderas förebyggande operation efter att man har fött barn.
> Läs mer på 1177.se. Sök på Ärftligt ökad risk för cancer
Ibland har cancer en ärftlig orsak. För att ta reda på det behövs en utredning som innebär att du får lämna ett blodprov. Du får göra utredningen om vårdpersonalen bedömer att det behövs och du själv vill. Om din cancer har en ärftlig orsak kan det påverka vilken behandling du får.
En del personer har en ärftligt ökad risk att få cancer. Det beror på en medfödd genförändring. Gener är samma sak som arvsanlag. Alla har gener. Du har ärvt dina gener från de två personer som bidrog med ägget och spermien när du bildades. De är dina genetiska föräldrar.
Även om man har en ärftligt ökad risk är det inte säkert att man får cancer.
När görs en ärftlighetsutredning?
För att ta reda på om din cancer har en ärftlig orsak behövs en utredning. Det är frivilligt att delta i utredningen och att lämna blodprov, om du erbjuds att göra det.
Vid vissa cancerformer är det vanligare att det finns en ärftlig orsak.
Det är vårdpersonalen som bedömer om en ärftlighetsutredning behövs. Bedömningen kan gå till på olika sätt. Du kan få svara på frågor eller fylla i ett formulär, till exempel om vilka släktingar som har haft cancer. Ibland kan utredaren behöva ta del av dina släktingars journaler.
Så går det till
Utredningen görs på den klinik där du får behandling mot cancer, eller vid en cancergenetisk mottagning. Du får lämna ett särskilt blodprov som kallas anlagsbärartest. Blodprovet kan visa om det finns en ärftlig orsak till cancern.
Om man inte hittar någon genförändring
Det är ganska vanligt att det inte går att hitta någon genförändring. Det innebär oftast att du inte har någon ärftligt ökad risk för cancer.
Vad händer om jag har en ärftligt ökad risk för cancer?
Om du har en medfödd genförändring kan det påverka vilken cancerbehandling du får.
En del genförändringar ökar risken för mer än en sorts cancer. Beroende på vilken gen förändringen sitter i kommer du att få ett individuellt anpassat kontrollprogram.
En genförändring kan ha funnits i en släkt i flera generationer. Förändringen kan också uppstå hos en person som blir den första i sin släkt att kunna föra den vidare. Genförändringar kan föras vidare från föräldrar till barn. Men det är inte säkert att förändringen förs vidare till ett barn som ärver gener från dig.
En ärftligt ökad risk för cancer kan alltså ha betydelse inte bara för dig, utan även för dina genetiska släktingar. Du kommer att få hjälp av en cancergenetisk mottagning med hur du ska informera dina släktingar.
> Läs mer på 1177.se. Sök på Ärftligt ökad risk för cancer.
Under en cancerutredning kan du få vänta en tid på besked om vilken sjukdom det är och vilken behandling du ska få. Det kan vara jobbigt även om utredningen går helt enligt plan, och oavsett om sjukdomen är allvarlig eller inte. Det finns saker du kan göra själv för att hantera oro under väntetiden.
Det kan behövas många undersökningar för att ställa diagnos
För att kunna ge bästa behandling är det viktigt med en korrekt diagnos. Ibland är det svårt att hitta rätt diagnos och man behöver göra flera undersökningar. Det kan också ta olika lång tid innan svaren på undersökningarna kommer. Vissa prover eller undersökningar kan även behöva kompletteras eller göras om för att få ett tydligt svar. Hur många undersökningar du behöver genomgå och hur lång tid utredningen tar säger ingenting om hur sjuk du är eller hur allvarlig cancerformen som misstänks är.
Om undersökningarna visar andra sjukdomar än cancer kommer vården att följa upp det också.
Vårdförloppet anger vad du kan förvänta dig av vården
Utredningen följer ett standardiserat vårdförlopp. Syftet med vårdförloppet är att det ska bli tydligt för dig vad du kan förvänta dig av vården i olika steg av utredningen.
Det standardiserade vårdförloppet anger också hur lång tid du som mest ska behöva vänta på diagnos och behandling. Tiden är olika beroende på vilken diagnos det är som misstänks.
När diagnosen är fastställd planerar och beslutar du tillsammans med din läkare när behandlingen ska påbörjas. Hur länge du får vänta på behandling ska avgöras av sjukdomen och vad som är den bästa behandlingen av den.
Om det tar längre tid eller om dina symtom blir värre
Om du har symtom som ändras eller blir värre eller om du får nya symtom, hör av dig till din kontaktsjuksköterska eller annan fast vårdkontakt.
Om behandlingen inte startar inom utlovad tid eller om du upplever att det tar för lång tid, vänd dig i första hand till din kontaktsjuksköterska. Läs mer om hur du gör när du inte är nöjd med vården i kapitlet Mina rättigheter som patient.
Utredningen kan väcka oro
När du utreds för en allvarlig sjukdom är det normalt att känna oro och få tankar och känslor kring liv och död. Det kan vara många funderingar som väcks. Det kan också vara praktiska saker som oroar, som ekonomin eller vem som tar hand om det du brukar göra om du inte orkar. En del känner också oro kring att behöva gå igenom olika undersökningar och behandlingar. Oron kan göra att du sover sämre eller får svårare att koncentrera dig eller minnas saker. Aptiten kan också bli annorlunda.
Detta brukar kallas en krisreaktion. Den kan ge olika symtom och vara olika svår att ta sig igenom. Under tiden finns det saker du kan göra för att må bättre.
Vad kan jag göra själv?
- Fortsätt med dina vanliga rutiner och aktiviteter så mycket du kan och orkar.
- Fysisk aktivitet, att vara utomhus och att äta bra mat kan göra dig lugnare och ge bättre sömn. Det är dessutom bra förberedelser för en eventuell kommande behandling.
- Fundera på vad som är viktigt för dig och ger dig lugn och kraft, och försök att göra mer av det.
- Om du oroar dig mycket, gör något för att bryta oron. Du kan till exempel läsa en bok, ringa en vän eller gå en promenad.
- Prata med någon du känner som du har förtroende för. Om du hellre vill prata med någon utomstående, fråga din kontaktsjuksköterska som kan hjälpa dig att få samtalsstöd.
- Om dina närstående får veta att du utreds för en allvarlig sjukdom kan de stödja dig bättre. Om du är osäker på vad du ska berätta, fråga vårdpersonalen om råd. De kan också prata med och ge stöd till dina närstående.
- Tänk på att vården ofta ringer från dolt nummer och att du kan bli kallad till undersökningar och provtagningar med kort varsel. Se därför till att du har lämnat aktuella kontaktuppgifter och att du har aktiverat aviseringar i 1177 eller andra digitala tjänster som vården använder.
Skaffa dig den kunskap du behöver
Det finns mycket information om cancer och andra sjukdomar på internet. Pålitlig information finns bland annat här i Min vårdplan och på 1177. Fråga gärna vårdpersonalen om du har frågor om sådant du läser på nätet. Läs mer i modulen Mötet med vården under rubriken Källkritik.
Om du har frågor om cancer, prata gärna med till exempel Cancerrådgivningen eller Cancerlinjen. Hit kan både du som är patient och dina närstående ringa för information och stöd från legitimerad personal med lång erfarenhet.
Fundera på om du vill läsa på mer om sjukdomen som du kanske har, eller om du mår bättre av att låta bli. Är du en person som blir lugnare eller mer orolig av information?
> Läs mer på 1177.se. Sök på Att känna oro inför ett vårdbesök.
> Läs mer på 1177.se Sök på att vara orolig och Att hamna i kris.
Stödlinjer
- Webbplats: cancerfonden.se. Sök på Cancerlinjen.
- Telefon: 010-199 10 10
- Webbplats med chatt: cancercentrum.se. Sök på Cancerrådgivningen.
- Telefon: 08-123 138 00
Vad bör jag vara försiktig med?
- Om du funderar på att pröva alternativa behandlingar, berätta alltid detta för din kontaktsjuksköterska eller annan vårdkontakt. Vissa naturläkemedel kan påverka både sjukdomen, resultatet av prover och undersökningar, och effekten av behandlingen. Läs mer om alternativa metoder i modulen Behandling, under rubriken Komplementär, alternativ och integrativ medicin.
- Använd inte nikotin, tobak, alkohol eller andra droger för att lindra oro. Detta påverkar din hälsa negativt och kan på sikt öka oro och ångest istället för att lindra.
När ska jag kontakta vården?
- Om du känner stark oro som du inte kan hantera själv.
- Om du har symtom som ändras eller blir värre, eller om du får nya symtom.
Undersökningar
Datortomografi är en form av röntgen som ger detaljerade bilder av kroppens inre organ. Bilderna gör att din läkare kan bedöma sjukdomen och vilka behandlingar du bör erbjudas, och se hur en behandling har fungerat. De kan också hjälpa kirurgen eller onkologen att planera en operation eller strålbehandling.
Datortomografi kallas också för DT, skiktröntgen eller CT, från engelskans computed tomography.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
Du får ligga på en brits som åker in i en röntgenapparat.
Ofta används kontrastmedel som du dricker eller får direkt i blodet. Det ger ännu tydligare bilder.
Undersökningen går mycket snabbt. Själva bildtagningen tar inte mer än högst 15–20 sekunder.
För att bilderna ska bli skarpa är det viktigt att du ligger helt stilla under bildtagningen.

Vid en undersökning med datortomografi ligger du på en brits som åker in i en cirkelformad röntgenapparat.
Hur mår jag efteråt?
Oftast mår du som vanligt efter undersökningen. Om du har druckit kontrastmedel kan du bli lite orolig i magen. Om du har fått kontrastmedel i blodet är det bra att dricka mycket under det första dygnet, för att få ut kontrastmedlet ur kroppen genom urinen.
Om du har fått lugnande eller läkemedel som påverkar ögonen, får du inte köra bil efteråt.
Om du får utslag eller andra tecken på allergisk reaktion, hör av dig till röntgenavdelningen eller ring telefonnummer 1177 för att få råd.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
> Läs mer på 1177.se. Sök på Datortomografi.
En magnetkamera kan ta bilder av nästan alla inre organ i kroppen. Undersökningen görs för att upptäcka sjukdomar, kartlägga skador och följa upp behandlingar. Magnetkameran använder inte röntgenstrålar, utan tar bilder med hjälp av magnetfält och radiovågor.
Om du har frågor eller känner dig orolig inför att ligga länge i apparaten, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Du får inte ha några metallföremål på dig när undersökningen görs.
Innan undersökningen görs får du svara på frågor om ifall du har opererats i hjärtat eller huvudet. Om du till exempel har en pacemaker inopererad får du särskild information om vad som gäller.
Så går det till
Du får ligga på en brits som åker in i en så kallad magnettunnel.
Ibland används kontrastmedel som du dricker eller får direkt i blodet. Det ger ännu tydligare bilder.
Undersökningen tar 20–45 minuter och du måste ligga helt stilla. Du kan hela tiden kommunicera med en sjuksköterska.
Det hörs ett ganska kraftigt knackande och surrande ljud när magnetkameran tar bilderna. Därför får du ha hörselskydd eller hörlurar på.
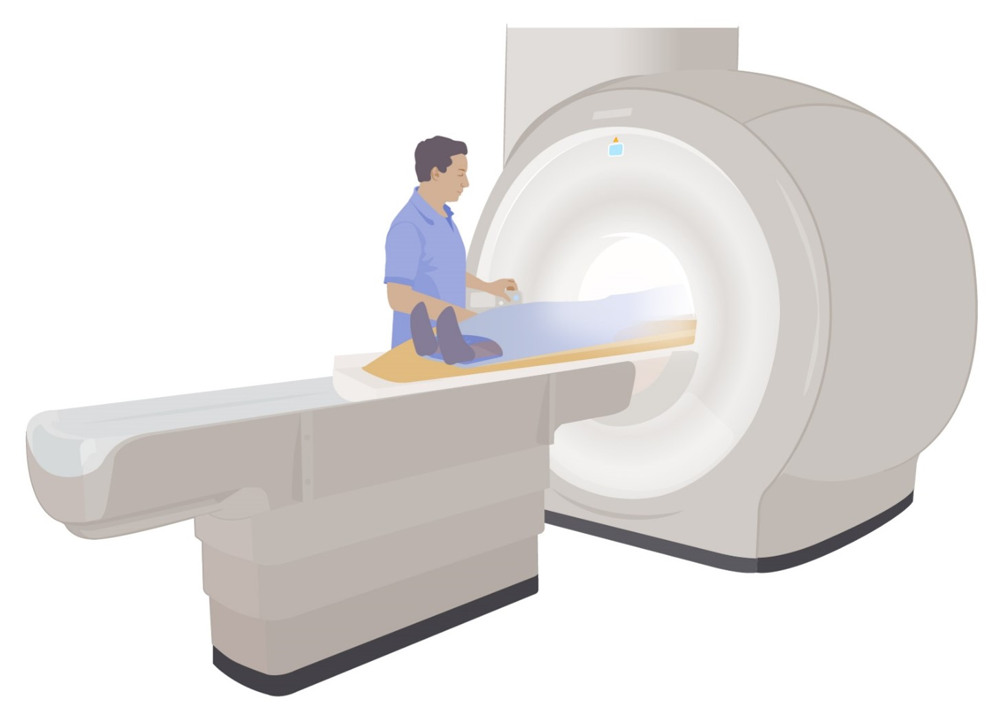
Vid en undersökning med magnetkamera ligger du på en brits som åker in i en magnettunnel.
Hur mår jag efteråt?
Oftast mår du som vanligt efter undersökningen. Om du har druckit kontrastmedel kan du bli lite orolig i magen. Om du har fått kontrastmedel i blodet är det bra att dricka mycket under det första dygnet, för att få ut kontrastmedlet ur kroppen genom urinen.
Om du har fått lugnande eller läkemedel som påverkar ögonen, får du inte köra bil efteråt.
Om du får utslag eller andra tecken på allergisk reaktion, hör av dig till röntgenavdelningen eller ring telefonnummer 1177 för att få råd.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
> Läs mer på 1177.se. Sök på Undersökning med magnetkamera.
PET-kamera används för att undersöka inre organ i kroppen, bedöma sjukdomar och följa effekterna av en behandling. Du får ett radioaktivt ämne i blodet för att cancerceller och inflammatoriska celler ska synas tydligare.
PET är en förkortning av positronemissionstomografi. PET-kameraundersökning görs oftast tillsammans med datortomografi och kallas då PET-DT eller PET-CT.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
Innan undersökningen får du en biologisk substans, exempelvis glukos, direkt i blodet. Substansen är bunden till ett radioaktivt ämne som gör att cancerceller och inflammatoriska celler syns tydligare på bilderna. Det radioaktiva ämnet ger en dos som motsvarar några års bakgrundsstrålning från naturliga källor som luft och mark.
Under undersökningen får du ligga på en brits som åker in i en kamera. Kameran har formen av en stor ring. Ringen är öppen på bägge sidorna.
Bildtagningen tar cirka 20–30 minuter. Det är viktigt att du ligger stilla så att bilderna blir skarpa. Du kan hela tiden kommunicera med en sjuksköterska.
Totalt tar undersökningen cirka 2 timmar eftersom du behöver vila både före och efter bildtagningen.
Hur mår jag efteråt?
Du mår som vanligt efter undersökningen. Det är bra att dricka mycket under det första dygnet, eftersom det radioaktiva ämnet lämnar kroppen genom urinen.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
> Läs mer på 1177.se. Sök på Undersökning med PET-kamera.
Skelettskintigrafi är en metod för att ta bilder av skelettet med hjälp av radioaktiva läkemedel. Undersökningen kan användas för att söka efter inflammationer och frakturer eller för att utesluta eller hitta tumörer. Cancerceller tar upp mer av det radioaktiva ämnet än andra celler och syns därför på bilderna.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
Inför undersökningen får du ett radioaktivt läkemedel direkt i blodet. Läkemedlet ger en dos som motsvarar några års bakgrundsstrålning från naturliga källor som luft och mark.
Det behöver gå 2–4 timmar från att du får läkemedlet i blodet till dess att bilderna tas. Då hinner läkemedlet spridas till hela skelettet. Under tiden ska du dricka ungefär en halv liter.
Bilderna tas sedan med en gammakamera som visar hur läkemedlet har fördelats i kroppen.
Bildtagningen tar 30–60 minuter.
Skelettskintigrafin kombineras ofta med en datortomografi.
Hur mår jag efteråt?
Du mår som vanligt efter undersökningen.
Det är bra att dricka mycket under det första dygnet, eftersom det radioaktiva ämnet lämnar kroppen genom urinen.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
Med ultraljud går det att undersöka många vävnader och organ, till exempel hud, muskler, leder, senor, blodkärl och alla organ i magen. Ultraljud kan till exempel användas för att ta reda på vilken sjukdom du har, se hur en behandling har fungerat eller hjälpa kirurgen under en operation.
Om du har frågor, prata med din läkare eller personalen där du ska undersökas.
Hur ska jag förbereda mig?
Du får veta hur du ska förbereda dig i din kallelse.
Så går det till
Ultraljud görs med hjälp av en givare som skickar in svaga ljudvågor i kroppen. Ljudvågorna reflekteras tillbaka och omvandlas till rörliga bilder som kan sparas. Under undersökningen kan läkaren ta prover av vävnader, om det behövs.
En ultraljudsundersökning kan göras utanpå eller inuti kroppen, beroende på vilken del av kroppen som ska undersökas.
Ultraljud utanpå kroppen
Du får gel på huden ovanför det område som ska undersökas. Gelen gör att bilden blir skarpare. Gelen torkas bort direkt efter undersökningen.
Ultraljud inuti kroppen
Man använder givare som är utformade på olika sätt beroende på vad som ska undersökas. Undersökningar av matstrupen görs genom munnen, av prostatan genom ändtarmen och av livmodern eller äggstockarna genom slidan.
En del upplever det som obehagligt, men det brukar inte göra ont. Om det behövs kan du få lugnande eller smärtstillande läkemedel.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
> Läs mer på 1177.se. Sök på Undersökning med ultraljud
Du ska genomgå en gynekologisk undersökning i narkos. Det betyder att du är sövd och inte känner något när undersökningen genomförs.
Hur ska jag förbereda mig?
När du ska bli sövd är det viktigt att vara fastande. Annars riskerar du att kräkas och få ner maginnehåll i lungorna under sövningen. I vissa fall ska du också ta laxerande läkemedel kvällen innan. Du kommer att få veta vad som gäller för dig.
Du ska duscha kvällen innan eller på undersökningsdagens morgon och tvätta dig med vanlig tvål och schampo. Ta bort nagellack. Använd inte smink på undersökningsdagen. Ta av eventuella smycken och lämna dessa hemma.
Ta med legitimation och dina läkemedel.
Så går det till
Du kommer in till sjukhuset samma dag på morgonen eller kvällen innan. Då får du byta om till operationskläder.
Sjuksköterskan sätter en PVK, en tunn slang, i din arm. Den gör att du kan få dropp eller läkemedel direkt i blodet.
När du är sövd genomförs den gynekologiska undersökningen. Ofta gör kirurgen en skrapning av livmoderns slemhinna, en så kallad abrasio. Då används ett instrument som liknar en liten skrapa. Kirurgen för in instrumentet genom slidan och livmoderhalsen in till livmodern där provet tas. I vissa fall undersöker kirurgen livmodern med en kamera. Den undersökningen kallas hysteroskopi.
Ibland undersöks även urinblåsan. Det förekommer även att kirurgen känner igenom brösten och armhålorna för att upptäcka eventuella tumörer eller förstorade lymfkörtlar.
Narkospersonalen övervakar dig under hela undersökningen.
Hur mår jag efteråt?
Du kommer att övervakas någon till några timmar efter undersökningen. Sedan kan du gå hem.
Du kan ha värk som påminner om mensvärk.
Du ska inte köra bil samma dag som undersökningen.
Det är vanligt att ha en liten blödning från slidan några dagar efter. Så länge du blöder bör du undvika tampong och menskopp och i stället använda binda. Du bör inte heller ha vaginalt samlag eller bada, eftersom det finns risk för infektion så länge du blöder.
När får jag svaret?
Svar på undersökningen får du antingen direkt eller vid överenskommen tid.
För att ställa rätt diagnos tas oftast ett cell- eller vävnadsprov, eller båda.
Cellprov
Cellprov tar man för att analysera cellernas uppbyggnad och innehåll. Det tas med hjälp av en nål, plastspatel eller borste beroende på vilka celler som ska undersökas. Provtagningen tar ett par minuter. Ibland kan man få lokalbedövning innan. Provet analyseras därefter i mikroskop.
Vävnadsprov – biopsi
Vävnadsprov, även kallat biopsi, innebär att man tar en bit av en vävnad för att analysera den. Större bitar kan tas i samband med en operation, och för mindre prov används ofta nål- eller stansbiopsi. Ibland kan man få lokalbedövning inför provtagningen. Provet analyseras därefter i mikroskop.
När får jag provsvaret?
Du kommer överens med din läkare/sjuksköterska om hur du får svaret och du får även veta ungefär hur lång tid det kan ta innan svaret kommer.
> Läs mer på 1177.se. Sök på Vävnadsprov och cellprov.
En mellannålsbiopsi är en form av provtagning och en del av utredningen av cancer. Undersökningen innebär att man tar prover från tumören och skickar till ett laboratorium för analys.
Hur ska jag förbereda mig?
Du kommer att få veta vad som gäller för dig.
Informera vården om du använder blodförtunnande medicin. Du kan behöva göra uppehåll med medicinen eller ändra dosen.
Så går det till
Du kommer till sjukhuset för att göra undersökningen.
En läkare använder ultraljud för att hitta ett säkert ställe att sticka i tumören, genom antingen magen eller slidan.
Om man sticker genom huden på magen rengörs stickstället, och du får lokalbedövning. Efteråt får du ett förband på huden. Du kan låta förbandet sitta 1–2 dagar, om det sitter bra och inte har blött igenom. Om det har blött igenom kan du byta till ett nytt.
Om man sticker via slidan rengörs stickstället med en bomullsboll. Efteråt trycker läkaren med en bomullsboll över stickstället. Ibland lägger man in en tamponad (en typ av kompress) av biologiskt material som stöts ut av sig själv.
Läkaren tar oftast 2–3 prover från tumören. Proverna skickas sedan till ett laboratorium för analys.
Hela undersökningen tar en halvtimme, men själva provtagningen tar bara några sekunder. Oftast stannar du på sjukhuset cirka 20–30 minuter efteråt. I vissa fall kan du behöva stanna några timmar för observation.
Hur mår jag efteråt?
Du ska inte göra tunga lyft, till exempel lyfta matkassar eller göra snabba rörelser samma dag som undersökningen.
Det är normalt att blöda lite om man har stuckit genom slidan, men det brukar sluta inom några timmar.
När får jag svaret?
Din läkare berättar hur lång tid det tar att få svar från din provtagning.
När ska jag kontakta vården?
- Om du får feber eller om området för biopsin blir rött eller börjar göra mer ont.
- Om du börjar blöda mycket och blödningen inte slutar av sig själv.
- Om du blir yr eller mår dåligt på ett sätt som du inte gjorde innan undersökningen.
Ett benmärgsprov innebär att läkaren tar lite vätska eller benmärg från ditt höftben. Det kan göra ont, men du får bedövning och smärtan går oftast fort över.
Benmärgsprov tas ibland för att bekräfta diagnosen men oftare inför behandlingsstart och om du får sämre blodvärden.
I benmärgsprovet ser man bland annat hur den normala produktionen av blodkroppar ser ut, och om du har stor mängd avvikande cancerceller Ofta undersöker man också om benmärgsprovet har kromosomavvikelser som är vanliga vid lymfom. Det är inte avgörande för att ställa diagnosen, men kan påverka vilken behandling man väljer.
Så går det till
Provet tas oftast från höftbenet på ryggsidan. Du får ligga ner på en brits. Läkaren rengör och bedövar stället där provet ska tas. Först får du bedövning i huden, sedan i benhinnan. Det kan svida en stund.
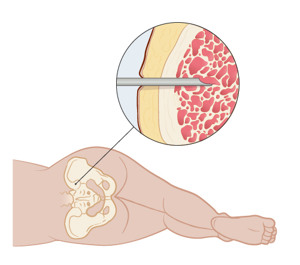
Benmärgsprov tas med en nål från höftbenet.
Läkaren suger sedan ut lite benmärgsvätska (aspirat) eller tar en bit benmärg (biopsi), eller båda. Detta kan kännas obehagligt eller göra ont, men går oftast över fort. Du kan ta smärtstillande tabletter före provtagningen för att lindra eventuell smärta.
Vad händer efteråt?
Du kan vara öm i området i ett par dagar.
När får jag svaret?
Du kommer överens med din läkare om hur du får svaret. Du får även veta ungefär hur lång tid det tar.
> Läs mer på 1177.se. Sök på Benmärgsprov.
En lumbalpunktion innebär att läkaren tar lite vätska från din ryggrad. Det tar en stund men gör inte ont eftersom du får bedövning.
Lumbalpunktion kallas också LP eller ryggvätskeprov. Ryggvätska är den vätska som finns i hjärnans och ryggmärgens hålrum.
Inför ett ryggvätskeprov
Du kan ta med en närstående som stöd under provtagningen om du känner dig orolig.
Det är bra om du kan hitta en skön och avslappnad ställning så att du klarar att ligga eller sitta still under hela undersökningen. Det finns till exempel avslappningsövningar och andningstekniker som du kan lyssna på hemma som förberedelse.
Prata med läkaren om du är orolig. Läkaren kan förklara allt som ska hända.
Så går det till
Du kan ligga ner eller sitta upp när ryggvätskeprovet tas. Läkaren kommer att be dig att böja eller kuta på ryggen så mycket du kan. Det underlättar för läkaren, eftersom det då blir större mellanrum mellan kotorna. Du kan också få hålla en kudde i knäet om du ska sitta när provet tas.
Provet tas vanligtvis mitt i ländryggen. Läkaren känner på ryggen och höfterna för att hitta rätt plats för sticket, och tvättar med sprit där provet ska tas. Du kan få lokalbedövning om du vill, men det lindrar inte helt utan du kan ändå känna ett tryck. Utan lokalbedövning känner du själva sticket genom huden under några sekunder.
När nålen har gått igenom huden förs den in till den så kallade spinalkanalen, eller ryggradskanalen, som innehåller ryggvätska.
När nålen är på plats får ryggvätska droppa ner och ut i ett provrör.
Totalt brukar hela undersökningen ta ungefär 30 minuter. Den tar så lång tid för att ryggvätskan rinner långsamt, en droppe i taget. Ibland behöver läkaren mäta trycket i din hjärna genom att koppla på ett tunn slang till ryggvätskenålen. Exakt hur lång tid provtagningen tar beror på hur mycket ryggvätska som behövs, och det beror i sin tur på varför provet tas. Ofta behövs 5–25 milliliter. Ryggvätskan nybildas och tas upp kontinuerligt, du får ingen brist av ryggvätska efter provtagningen.
Provtagningen gör vanligtvis inte ont eftersom du har fått bedövning. Efter provet kan du få ligga ner och vila en stund, vanligtvis 15–30 minuter.
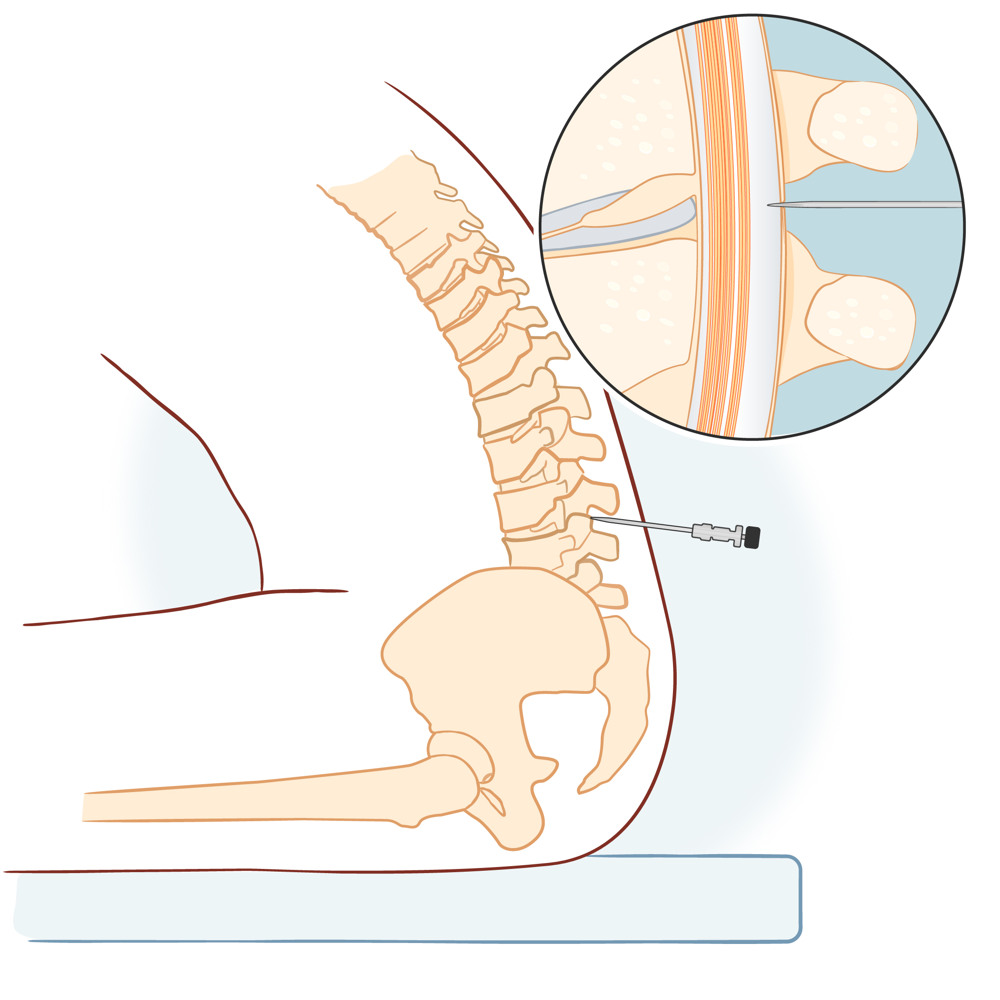
Ryggvätskeprov tas med en nål, oftast mitt i ländryggen.
Hur mår jag efteråt?
De flesta mår som vanligt efter provtagningen men en del får ont i huvudet. Besvären kommer efter ett par timmar och kan finnas kvar i flera dagar.
Huvudvärken kan vara besvärlig, men det betyder inte att något är fel. Vanliga receptfria smärtstillande läkemedel hjälper oftast inte helt men det kan hjälpa att ligga ner. Ligg gärna utan kudde så att huvudet är i höjd med ryggraden. Det spelar ingen roll om du väljer att ligga på rygg, sida eller mage.
För att lindra huvudvärken kan du också pröva att dricka kaffe eller ta koffeintabletter som finns att köpa receptfritt på apoteket.
Komplikationer
Det är mycket ovanligt med allvarliga komplikationer efter ett ryggvätskeprov.
Sök vård om du efter ett ryggvätskeprov får:
- feber utan tydlig orsak
- svaghet eller känselnedsättning i benen.
Ring till din kontaktsjuksköterska eller till mottagningen eller avdelningen där du gjorde provet. Då kan du få hjälp med att bedöma dina symtom eller få veta var du kan söka vård.
> Läs mer på 1177.se. Sök på Ryggvätskeprov – lumbalpunktion.
> Läs mer på 1177.se. Sök på Avslappning genom andning.
> Läs mer på 1177.se. Sök på Lokalbedövning.
Diagnos
Cancer är ett samlingsnamn för många olika sjukdomar. Alla cancersjukdomar beror på att celler förändras och börjar fungera annorlunda. Att allt fler får en cancerdiagnos beror på att vi blir äldre och att vården blir bättre på att hitta cancer.
Cancersjukdomar har olika symtom och behandlas på olika sätt
Cancer uppstår på grund av en skada eller förändring i en eller flera celler. Cellen börjar sedan fungera allt mer annorlunda för varje celldelning och kan utvecklas till cancer. Cancer kan uppstå på olika ställen i kroppen och olika cancersjukdomar har olika symtom och behandlas på olika sätt. Chanserna att bli av med cancern varierar också mellan olika cancersjukdomar.
Oftast går det inte att säga varför någon får cancer
Flera saker har betydelse för att cancer ska utvecklas. Många cancerformer är vanligare vid högre ålder. Det tar också olika lång tid för cancer att utvecklas. För det mesta är det omöjligt att säga varför en enskild person får cancer.
Cancer är vanligt
Mer än 60 000 svenskar får någon form av cancer varje år. Av dessa är cirka 40 procent under 65 år. I dag finns det runt 500 000 människor i Sverige som antingen har eller tidigare har haft cancer. Att fler och fler personer får en cancerdiagnos nu beror dels på att befolkningen blir äldre och dels på att sjukvården har blivit bättre på att hitta cancer.
> Läs mer på 1177.se. Sök på Vad är cancer?
Livmoderkroppscancer innebär att du har cancer i slemhinnan på livmoderns insida. Behandlingen är oftast operation men kan också vara strålning eller läkemedel. De flesta blir av med sjukdomen efter behandlingen.
Slemhinnan i livmodern byggs upp av hormonet östrogen som stimulerar till celldelning. Livmoderkroppscancer kan uppstå om något blir fel i celldelningen.
Varje år får cirka 1 400 kvinnor i Sverige sjukdomen. De flesta har passerat klimakteriet.
Livmoderkroppscancer kallas också livmodercancer, endometriecancer eller corpuscancer.
Orsaken varierar men hormoner har ofta betydelse
Det går inte att säga exakt varför någon får livmoderkroppscancer, men hormonerna östrogen och gulkroppshormon (progesteron) har ofta betydelse. Östrogen och gulkroppshormon styr menscykeln genom att påverka slemhinnan i livmodern på olika sätt. Östrogen bygger upp slemhinnan och gulkroppshormon avbryter uppbyggnaden. Risken för livmoderkroppscancer ökar om östrogen kan verka utan att balanseras av gulkroppshormon.
Andra riskfaktorer är övervikt, diabetes, ökande ålder och viss ärftlighet.
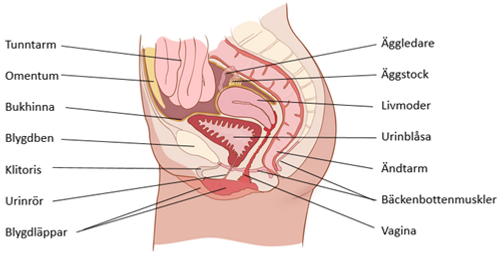
Bäckenet i genomskärning. Livmoderkroppscancer uppstår inuti livmodern.
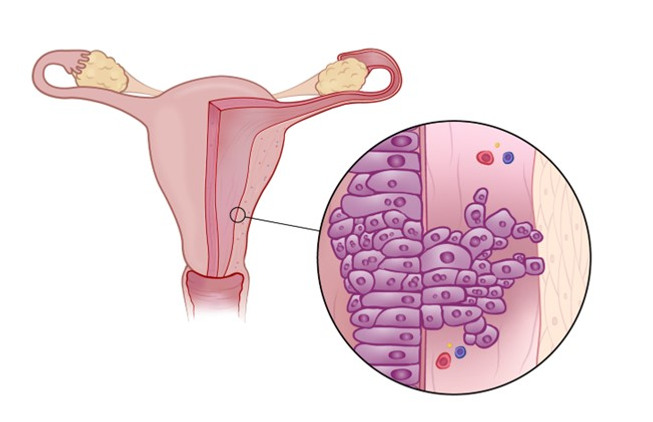
Livmoderkroppscancer uppstår i slemhinnan inuti livmodern. Ibland växer tumören in i livmoderväggen.
De flesta blir av med sjukdomen
Livmoderkroppscancer upptäcks ofta tidigt, eftersom det ger symtom i form av vaginala blödningar efter klimakteriet eller blödningsrubbningar innan klimakteriet. De flesta som får livmoderkroppscancer blir av med sjukdomen efter behandling.
Behandlingen är oftast operation
Livmoderkroppscancer behandlas vanligen med operation. Ibland ges även strålbehandling eller cytostatika eller en kombination av dessa. Immunterapi kan också förekomma, alltså läkemedel som stärker kroppens immunförsvar mot cancern. I vissa fall ges bara hormonell behandling.
Ärftlighet är ovanligt
Livmoderkroppscancer är sällan ärftlig. Mindre än 5 procent av all livmoderkroppscancer är ärftlig och beror då på förändringar i de så kallade Lynchgenerna. En sådan förändring ökar även risken för bland annat tjocktarmscancer och ändtarmscancer.
Du kan få en remiss till en cancergenetisk mottagning om du har nära biologiska släktingar som har haft livmoderkroppscancer, tjocktarmscancer eller ändtarmscancer och som har blivit sjuka innan 50 års ålder.
BEHANDLING
Behandling
Efter utredningen tar vården fram ett behandlingsförslag utifrån sjukdomens egenskaper, dina förutsättningar och riktlinjerna i det nationella vårdprogrammet. Vilken eller vilka behandlingar som rekommenderas för just dig diskuteras ibland på en multidisciplinär konferens.
Livmoderkroppscancer behandlas oftast med operation. Även strålbehandling, cytostatika, immunterapi, målriktad behandling eller en kombination av dessa kan användas. I vissa fall ges bara hormonell behandling. Det kan också ges som tillägg till annan behandling.
Detta påverkar behandlingsförslaget
Faktorer som kan påverka behandlingsförslaget är om cancerceller har spridit sig till andra delar av kroppen eller inte, det vill säga vilket stadium sjukdomen är i. Storleken på tumören kan också ha betydelse, liksom hur du mår, om du har andra sjukdomar och vilka läkemedel du tar. Vad du själv vill och behöver vägs också in.
Du diskuterar förslaget med din läkare
Du diskuterar behandlingsförslaget tillsammans med din läkare, och ni kommer överens om vilken behandling du ska få. Om du inte är nöjd med förslaget har du rätt till en ny medicinsk bedömning. Du har alltid rätt att tacka nej till behandling. Närstående har inte rätt att bestämma.
Din behandling kan komma att ändras allteftersom den följs upp, och utifrån hur sjukdomen svarar på behandlingen och hur du mår.
Livmoderkroppscancer behandlas oftast genom en operation där kirurgen tar bort livmodern, äggstockarna och äggledarna. Om livmodern opereras bort kan du inte bli gravid. Ibland går det att bevara livmodern en tid för att försöka bli gravid.
Fertiliteten är kroppens förmåga att få biologiska barn. Din läkare ska berätta hur behandlingen påverkar din fertilitet och vilka alternativ som finns för dig.
Även om fertilitetsbevarande åtgärder inte är aktuella för dig, kan det kännas bra att få diskutera med en fertilitetsklinik innan din behandling börjar.
Livmodern kan gå att bevara en viss tid
Livmoderbevarande behandling kan i sällsynta fall vara möjlig. Det beror på hur och var tumören växer samt stadium, men är alltid ett frånsteg från den rekommenderade cancerbehandlingen.
En livmoderbevarande behandling innebär att man väntar med att ta bort livmodern till efter en eventuell graviditet. I stället utförs en operation där inte livmodern tas bort utan bara slemhinnan i livmodern. Därefter får du behandling med hormoner under 6 månader upp till ett år. Du följs var 6:e månad med nya prover från livmodern. Du bör försöka bli gravid så snart som möjligt efter att hormonbehandlingen har avslutats, förutsatt att den har haft effekt. Om du inte har blivit gravid inom ytterligare ett år bör en ny diskussion hållas mellan dig, din läkare och en reproduktionsmedicinsk specialist.
Om livmodern opereras bort
Om din livmoder har opererats bort spelar det ingen roll om du har sparat ägg, äggstocksvävnad eller embryon, eftersom surrogatmödraskap inte är lagligt i Sverige. Det innebär även att du inte kan ta med dina egna ägg till ett land där det är lagligt, för att hitta en surrogatmamma.
> Läs mer på 1177.se. Sök på Fertilitet efter cancerbehandlingen.
Det finns ett nationellt vårdprogram som anger hur man bäst behandlar livmoderkroppscancer. Operation är vanligast, ibland följt av mer behandling. Om det inte går att operera finns andra behandlingar.
Nedan finns en bild som översiktligt visar vilka olika behandlingsalternativ som finns.
Ett team av läkare och annan vårdpersonal kommer att sätta sig in i ditt fall och rekommendera en behandling. Operation är det vanligaste alternativet.
Olika faktorer avgör om du därefter kommer att rekommenderas mer behandling eller inte. Det kan då vara cytostatikabehandling, ibland med tillägg av immunterapi, och eventuellt också strålbehandling.
Om det inte går att operera kommer du att få en individuell behandlingsplan. Du kan då rekommenderas cytostatikabehandling, ibland med tillägg av immunterapi, strålbehandling eller hormonbehandling.
Efter behandlingen följs du upp enligt riktlinjerna i det nationella vårdprogrammet.
Prata med din läkare eller kontaktsjuksköterska om du har frågor om din behandling.
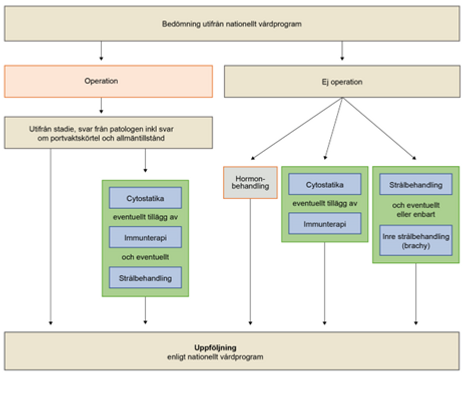
Bilden visar de olika stegen vid behandlingen av livmoderkroppscancer. Vilken behandling just du får baseras på en individuell bedömning.
Det finns ett nationellt vårdprogram som anger hur man bäst behandlar återfall av livmoderkroppscancer. Vilken behandling du rekommenderas beror bland annat på var återfallet finns och hur du har behandlats tidigare.
Behandlingen är individuell och bilden nedan ger en översikt över olika behandlingsalternativ.
Ett team av läkare och annan vårdpersonal kommer att sätta sig in i ditt fall och rekommendera en behandling. Faktorer som påverkar valet av behandling är exempelvis om det är en enstaka förändring (metastas) och var den sitter eller om det är en spridd sjukdom, och vilken behandling du har fått tidigare. De behandlingar som kan vara aktuella är cytostatika, immunterapi, målriktad behandling och strålbehandling. Du kan få en av dessa eller en kombination av flera. Även operation kan vara aktuellt.
Efter behandlingen följs du upp enligt riktlinjerna i det nationella vårdprogrammet och dina behov.
Prata med din läkare eller kontaktsjuksköterska om du har frågor om din behandling.
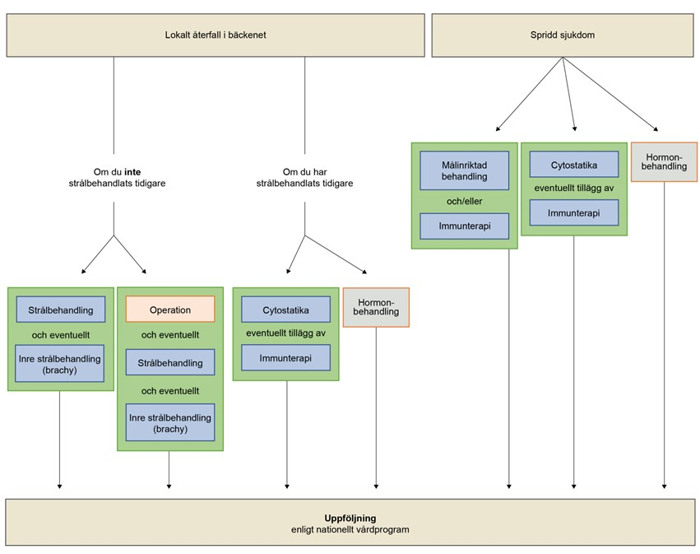
Bilden visar de olika stegen i behandlingen vid återfall av livmoderkroppscancer. Vilken behandling just du får baseras på en individuell bedömning
Målet med min behandling
Målet med din behandling är att du ska bli frisk från cancern. Undersökningar och prover visar om behandlingen fungerar. Du kan behöva byta behandling eller få flera olika behandlingar.
Behandling med botande syfte kallas också kurativ behandling.
Behandlingen följs upp och kan behöva bytas
Behandlingen följer nationella riktlinjer. Den följs upp med regelbundna kontroller med till exempel datortomografi, blodprov eller läkarundersökningar. Utifrån kontrollerna planeras behandlingen vidare och du kan behöva byta behandling. Du får information av din läkare eller kontaktsjuksköterska via besök, telefon eller brev.
Du kan få flera behandlingar
Du kan rekommenderas flera olika behandlingar. De kan pågå samtidigt eller efter varandra.
Om du får en behandling inför en annan kallas det neoadjuvant behandling. Till exempel kan du behandlas med cytostatika inför en operation. Målet är då att krympa tumören, så att så mycket som möjligt av den kan tas bort under operationen.
Du kan också få en behandling efter en annan, till exempel cytostatika efter en operation. Det kallas tilläggsbehandling eller adjuvant behandling.
Neoadjuvant och adjuvant behandling kan också vara annan behandling, till exempel målriktad behandling, hormonell behandling och strålbehandling.
Målet med behandlingen kan ändras
Målet med behandlingen kan ändras efter att den har startat. En behandling med botande syfte som inte har botande effekt kan ändras till att ha som mål att lindra symtom och bromsa sjukdomen.
Palliativ vård handlar om att du ska ha ett så bra och meningsfullt liv som möjligt, trots en allvarlig sjukdom. Du kan få palliativ vård oberoende av var du bor. Palliativ vård kan starta tidigt i sjukdomsförloppet och pågå parallellt med övrig vård.
Du kan få palliativ vård under lång tid, samtidigt som du får behandling som bromsar sjukdomen. Genom att tidigt uppmärksamma dina behov av palliativ vård ökar möjligheten till god livskvalitet. Målet med din vård och behandling ska vara tydligt för både dig, dina närstående och vårdpersonalen, och det är viktigt att lägga upp en plan för den fortsatta vården. Du kan till exempel få lindring av symtom som smärta, och stöd genom att prata om det som är viktigt för dig.
Vad är viktigt för mig?
Det är bra om du funderar över vad som är viktigt för dig och vilket stöd du behöver. Om du vill kan du göra det tillsammans med någon som står dig nära.
Du har rätt till samtal om din situation. Närstående kan vara med om du vill. Samtalen kan till exempel handla om följande:
- dina tidigare erfarenheter
- vad du vill och kan göra själv
- dina önskemål och prioriteringar
- din sjukdom och behandling.
Prata med din läkare, kontaktsjuksköterska och kurator om vad som är viktigt för dig. Tillsammans kan ni planera vården så att du känner dig trygg och får det stöd du behöver.
Vilken hjälp kan jag få?
Här är några exempel på hjälp och stöd:
- Du kan få lindring eller förebyggande hjälp mot till exempel smärta, illamående och trötthet.
- Du kan få stöd att hantera känslor som oro eller ångest, eller hantera tankar om livet och döden.
- Du kan få praktisk hjälp, till exempel med intyg eller ekonomisk vägledning så att du kan ordna vardagen på bästa sätt.
- Du kan få hjälpmedel som kan underlätta vardagen.
Tillsammans med vårdpersonalen får du regelbundet uppdatera din plan för vård och behandling utifrån dina behov.
Om det är något du funderar på, tveka inte att fråga din kontaktsjuksköterska eller annan vårdpersonal.
Var kan jag få palliativ vård?
Beroende på vilka behov du har, vad du vill och vad som är möjligt, kan du få palliativ vård till exempel hemma, på ett vård- och omsorgsboende eller på sjukhus. Dina behov och vad du vill kan också ändras när sjukdomen förändras. Till exempel kan du behöva vara en kortare tid på sjukhuset för att sedan vårdas hemma. Ibland kan du behöva få hjälp av flera olika vårdenheter.
> Läs mer på 1177.se. Sök på Planerad vård hemma.
Du kan få behandling för att bromsa sjukdomen och lindra symtom även om det inte går att bli av med cancern. Du och din läkare beslutar hur länge behandlingen ska fortsätta. Du kommer fortsatt att få palliativ vård för att du ska må så bra som möjligt.
Cancerbehandling med bromsande och lindrande effekt
När det inte går att bli av med sjukdomen kan du få cancerbehandling med syfte att bromsa sjukdomen, förlänga livet och ge dig en så god livskvalitet som möjligt. Bromsande och symtomlindrande behandling har ofta god effekt på hur du mår och på sjukdomens utveckling och kan pågå så länge som den har önskad effekt. Om en bromsande behandling inte har önskad effekt kan man i många fall byta till en annan.
Med tiden kan effekten bli sämre
Med tiden är det vanligt att cancersjukdomen påverkar dig allt mer. Samtidigt kan cancerbehandlingen med tiden få sämre effekt och i stället ge fler och mer påtagliga biverkningar. Det kan nå en punkt där du inte längre har nytta av den. Tillsammans med din läkare behöver du då överväga om det är lämpligt att avbryta behandlingen.
I sådana situationer kommer du fortfarande att få palliativ vård, som syftar till att förebygga och lindra symtom som sjukdomen orsakar. Målet är att ge dig den bästa möjliga livskvaliteten och hjälpa dig att hantera sjukdomens påverkan på bästa sätt.
I livets slut är vården inriktad på att du ska ha det så bra som möjligt trots att döden närmar sig. Du och dina närstående pratar med läkaren om vad du vill och behöver. Vårdpersonalen tar också regelbundet reda på hur du mår för att kunna ta hand om dig på bästa sätt.
Vid palliativ vård i livets slutskede bedöms du ha kort tid kvar att leva, dagar eller veckor.
Det här kan vara tecken på att döden närmar sig:
- Du kan vara mer sängliggande.
- Du kan ha svårt att svälja.
- Du kan bara dricka små mängder vätska.
- Du kan ha sämre cirkulation och andning.
- Du kan ha sänkt medvetande eller vara förvirrad i perioder.
Vårdpersonalen tar hänsyn till vad du vill och behöver
Din läkare samtalar med dig och dina närstående om situationen. Ibland är även en sjuksköterska eller undersköterska med under samtalet. Även vårdteamet runt dig informeras om att du är döende.
Vårdpersonalen ska ta hänsyn till dina önskemål om vården i livets slut, och respektera dina andliga och existentiella behov.
Du ska få de läkemedel du behöver för att lindra besvärliga symtom.
Vårdpersonalen kommer att ta reda på hur du mår med jämna mellanrum. Om du inte kan berätta själv tittar man efter vissa tecken, till exempel ditt ansiktsuttryck, hur du andas och hur ditt hjärta slår. Vårdpersonalen kommer också att prata med dina närstående om hur du mår.
Om du har särskilda behov kontaktar vårdteamet personal med rätt kompetens. Det kan vara till exempel ett smärtteam, en andlig företrädare eller en annan enhet på sjukhuset.
> Läs mer på 1177.se. Sök på Palliativ vård och Vård i slutet av livet.
> Dina närstående kan läsa mer på narstaende.se.
Operation
Genom att leva hälsosamt ökar du möjligheterna att operationen går bra och att du mår bättre efteråt. Använd därför tiden före operationen till att förbereda dig. Ibland behöver operationen skjutas upp tills du har bättre förutsättningar att klara den.
Hälsosamma vanor kan göra stor skillnad på både kort och lite längre sikt. Om du opereras akut kan du ändå påverka resultatet genom att leva hälsosamt efter operationen.
Tobak och nikotin
Den som använder tobak får syrebrist i kroppens vävnader, och det är den vanligaste orsaken till komplikationer efter en operation. En annan effekt är att kroppen får sämre förmåga att bilda bindväv, vilket gör att sår läker sämre. Om du slutar att använda tobak minskar risken att få blodpropp, lunginflammation och sårinfektion efter operationen. Såret kommer också att läka bättre.
Tobak och nikotin finns i cigaretter, e-cigaretter, snus och upphettade tobaksprodukter. Du bör därför undvika alla produkter med tobak eller nikotin före och efter operationen.
Råd till dig som använder tobak och nikotin
Avstå från tobak och nikotin så långt före operationen som möjligt, minst 4 och gärna 8 veckor. Prata med vårdpersonalen för att få råd om hur du ska göra. Du kan också få hjälp och stöd av vårdcentralen.
Alkohol
Att dricka alkohol tiden före en operation ökar risken för sårinfektion, urinvägsinfektion och lunginflammation. Alkohol höjer även blodtrycket och ökar risken för blödning och påverkan på hjärtat och kärlen. Genom att undvika alkohol så långt före operationen som möjligt kan din kropp återhämta sig från alkoholens negativa effekter.
Du kan få hjälp och stöd av vården med att sluta dricka alkohol.
Narkotika och andra droger
Om du använder narkotika eller andra droger, berätta det för din läkare innan du ska opereras. Det är säkrast för dig och du kan få hjälp att sluta. Läkaren har tystnadsplikt.
Fysisk aktivitet
Olika former av fysisk aktivitet underlättar en snabb återhämtning och minskar risken för komplikationer efter operationen. En operation försämrar tillfälligt din fysiska förmåga. Om du rör på dig extra mycket före operationen ökar blodets förmåga att ta upp syre och blodtrycket sänks. Genom att vara fysiskt aktiv innan du opereras kan du alltså ge hjärtat, kärlen och lungorna ett så bra utgångsläge som möjligt.
Råd om fysisk aktivitet
Hur mycket och hur intensiv fysisk aktivitet du klarar är individuellt, men all rörelse är bättre än ingen rörelse. Den allmänna rekommendationen är att röra på sig så att pulsen ökar och man blir varm och lätt andfådd 150–300 minuter i veckan, eller på en mer ansträngande nivå 75–150 minuter i veckan. Aktiviteten bör spridas över veckan. All rörelse räknas och det behöver inte vara organiserad träning. Om du kan får du gärna röra dig mer än rekommendationen.
Du kan behöva förebyggande andningsträning, om du har en lungsjukdom eller nedsatt fysisk funktion sedan tidigare. Det kan innebära träning av andningsmusklerna eller olika tekniker för att rengöra luftvägarna från slem.
Kontakta en fysioterapeut om du behöver råd om fysisk aktivitet och träning inför operationen.
Matvanor
Försök att äta regelbundet för att öka chansen att du får i dig den mat du behöver. Du bör äta frukost, lunch och middag samt 2–3 mellanmål.
Välj mat med mycket proteiner. Bra proteinkällor är ägg, mejeriprodukter, bönor och linser, nötter och frön, kött, fisk, fågel och sojaprodukter som tofu. Kroppens celler använder proteinerna till att reparera och bygga nytt.

Det är viktigt att äta näringsrikt inför en operation.
Förslag på proteinrika pålägg på en smörgås
- Keso
- Makrill i tomatsås
- Ägg
- Hummus (kikärtsröra)
- Ost
- Jordnötssmör eller annat nötsmör
- Leverpastej
- Tonfisk i vatten eller olja
Förslag på proteinrika mellanmål
- Fruktsallad med vaniljkesella
- Keso med bär
- Äggröra
- Salta kex med en dessertost
- Smoothie gjord på mjölk, kvarg och banan. Mixa 1 deciliter mjölk med 1 deciliter smaksatt kvarg och en banan.
Om du har sämre aptit och riskerar att gå ner i vikt, bör du välja mat som innehåller mycket kalorier. Eftersom fett är en viktig energikälla kan du gärna äta mer fett. Välj gärna fetter med hög andel omättat fett. Det finns till exempel i oljor, mjuka och flytande margariner, nötter, frön, mandel, avokado, oliver och fet fisk som lax, sill, strömming, makrill och sardiner. Du behöver dock inte helt utesluta livsmedel med mättat fett. Det finns framför allt i fett kött, feta charkprodukter, feta mejerivaror som grädde, smör och ost, och i kokos. Berätta för din kontaktsjuksköterska om du har gått ner i vikt eller har svårt att äta. Du kan då få kontakt med en dietist och även få kosttillägg i form av kaloririka näringsdrycker.
När ska jag kontakta vården?
- Om du har en planerad operation och har svårt att sluta med tobak eller alkohol.
- Om du använder narkotika eller andra droger.
- Om du har svårt att äta och inte får i dig tillräckligt med mat och vätska.
- Om du går ner i vikt.
Du ska opereras i narkos, vilket innebär att du är sövd under operationen. Inför narkosen behöver du duscha och tvätta dig noga, och du får inte äta eller dricka något i ett antal timmar före.
I din kallelse får du detaljerad information om hur du ska förbereda dig. Här får du allmän information.
Inskrivning
Inför din operation har du ett inskrivningssamtal. Samtalet genomförs via telefon, video eller som ett besök på sjukhuset. Förbered dig genom att skriva ner dina frågor och ha gärna med en närstående till samtalet. Ibland sker samtalet när du kommer till sjukhuset för operationen.
Om du ska till sjukhuset på ett besök, ta med legitimation och eventuella läkemedel du behöver under dagen. Ta också med din läkemedelslista och eventuellt behandlingskort för blodförtunnande läkemedel. Om du tar naturläkemedel är det viktigt att du berättar det.
Provtagning
Du kan behöva lämna blodprover inför operationen. Antingen gör du det vid inskrivningen eller så får du en remiss för att lämna proverna på en vårdcentral eller ett laboratorium. Du får veta var du kan lämna proverna.
Läkemedel
Inför operationen kan du behöva göra uppehåll med de eventuella läkemedel och naturläkemedel du tar, eller ändra dosen. Du kan också behöva ta nya läkemedel inför operationen. Din läkare berättar vad som gäller för dig.
EKG – mätning av hjärtats aktivitet
Du kan behöva undersökas med EKG, som mäter hjärtats elektriska aktivitet. Det är läkaren som avgör om det behövs.
Duscha
Du ska duscha och tvätta kroppen inför operationen. Efter att du har duschat är det viktigt att du tar på dig rena kläder.
Fasta
Det är viktigt att du fastar före operationen, annars kan du kräkas och få ner maginnehåll i lungorna. Du får alltså inte äta eller dricka ett antal timmar innan du ska sövas. Följ instruktionerna du får.
Ta alltid med dig:
- legitimation
- telefonnummer till närstående
- läkemedel och läkemedelslista
- tidsfördriv, till exempel böcker
- egna anteckningar och frågor
- mobiltelefon, laddare med lång sladd och hörlurar
- sköna kläder som är enkla att ta på.
Ta med dig om du ska stanna över natten:
- inneskor som är stabila och lätta att ta av och på
- extra kläder
- hygienartiklar, till exempel tandborste, tandkräm och hudkräm.
Ta inte med dig:
- värdesaker
- stora summor pengar.
> Läs mer på 1177.se. Sök på Narkos – att bli sövd, EKG och Att lämna blodprov
Du ska gå igenom en undersökning eller operation där du ska vara sövd. Du får sömnmedel genom en tunn slang i ett blodkärl och får andas syrgas i en mask. När du vaknar är du på en uppvakningsavdelning.
I din kallelse får du veta hur du ska förbereda dig, när du ska komma till sjukhuset och vart du ska gå. Här får du allmän information.
Innan du ska sövas
På sjukhuset får du byta om till särskilda kläder och låsa in dina saker i ett skåp. Du får lägga dig i en säng eller sitta i en fåtölj när du väntar på din tur.
Du får en perifer venkateter, PVK, i ett blodkärl i handen eller armen. Venkatetern är en tunn plastslang som gör att du kan få läkemedel och dropp direkt i blodet.
Personalen följer dig till operationsavdelningen när det är dags för din undersökning eller operation.
Så går det till att sövas
När det är dags att sövas får du sömnmedel i venkatetern. Du får andas extra syrgas i en mask framför munnen och näsan.
När du är sövd övervakar narkospersonalen dig och ditt hjärtas och dina lungors funktion.
När du vaknar
När du vaknar har du redan förts till en uppvakningsavdelning. Personalen där tar hand om dig tills du kan komma till en vårdavdelning eller gå hem.
I samband med en operation i narkos kan du få dropp och ibland urinkateter.
> Läs mer på 1177.se. Sök på Narkos – att bli sövd och Venkateter i armen eller handen
Ryggbedövning används för att smärtlindra eller helt bedöva underkroppen. Du får bedövningsmedlet i ryggen genom en spruta eller en tunn slang. Du kan behöva en urinkateter tills bedövningen har släppt.
Det finns två metoder för ryggbedövning: epiduralbedövning och spinalbedövning. Det som skiljer dem är hur långt in i ryggraden bedövningsmedlet sprutas.
Hur ska jag förbereda mig?
I kallelsen får du veta hur du ska förbereda dig, när du ska komma till sjukhuset och vart du ska gå.
Så går det till
Du får antingen sitta eller ligga ner när du ska få ryggbedövningen.
Innan du får själva ryggbedövningen kan du få lokalbedövning i huden.
Du kan få ryggbedövningen med en spruta som en engångsdos.
Om du behöver en bedövning som man kan fylla på, lägger man in en kateter som man antingen kan ge flera doser i, eller koppla till en läkemedelspump. Katetern är en tunn plastslang som inte brukar kännas. Denna typ av bedövning kan också användas som smärtlindring efter operationen.
Vid ryggbedövning bedövas nerverna som styr urinblåsan. Därför kan du få en urinkateter som du har kvar tills bedövningen har släppt.
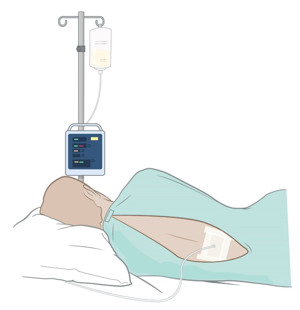
Ryggbedövning kan ges genom en kateter, en tunn slang i ryggen
Hur mår jag efteråt?
- Blodtrycket kan sjunka när bedövningen verkar, därför kontrolleras det regelbundet.
- Du kan vara öm i ryggen, ha klåda och få ett blåmärke vid stickstället. Det brukar gå över inom några dagar.
- Om du har varit helt bedövad är det vanligt att skaka och huttra en stund efter operationen.
- Om du har svårt att kissa efter att bedövningen har släppt, kontakta vården.
- Det kan hända att du får huvudvärk efter en ryggbedövning, även om det är ovanligt. Då är det bra att dricka mycket och ta värktabletter. Om det inte går över efter 1–3 dygn kan du få annan behandling.
- Allvarliga och bestående nervskador efter en ryggbedövning är mycket ovanligt.
> Läs mer på 1177.se. Sök på Ryggbedövning vid operation.
Du rekommenderas en operation för att behandla din cancersjukdom. Det behövs en del förberedelser inför operationen. Du kommer att få veta hur du ska förbereda dig i en kallelse, vid inskrivningen eller vid ett vårdbesök före operationen.
Du kanske behöver komma till sjukhuset dagen före operationen, eller så räcker det att du kommer dit samma morgon. Detta påverkar vilka förberedelser du behöver göra själv och vad du kan göra ihop med vårdpersonalen.
Lev hälsosamt före och efter operationen
När du opereras utsätts din kropp för påfrestning och stress. Genom att leva hälsosamt hjälper du kroppen att återhämta sig, läka sår och hantera infektioner och blödningar.
Du bör äta näringsrikt och inte banta inför operationen. Det är viktigt att du meddelar vårdpersonalen om du går ner i vikt eller har svårt att äta.
Fysisk aktivitet gör kroppen bättre förberedd för operationen. Om du tränar nu så fortsätt med det. Om du inte tränar kan du börja försiktigt och öka successivt. En kort promenad är mycket bättre än ingen alls.
Du bör inte dricka alkohol eller röka 4–8 veckor före och efter operationen. Om du ska opereras med kort varsel är det bra att du avstår så länge som möjligt före operationen.
Om din läkare bedömer att du riskerar komplikationer på grund av dina levnadsvanor, kan du få stöd för att ändra dem inför operationen.
Ibland kan du behöva stöd eller behandling för att må bättre och bli starkare. Då kan operationen skjutas upp tills du har bättre förutsättningar att klara den.
 Det är bra att vara fysiskt aktiv inför operation.
Det är bra att vara fysiskt aktiv inför operation.
Inskrivning
Ofta har du ett inskrivningsbesök några dagar eller veckor före operationen. Då får du träffa en läkare och sjuksköterska och lämna blodprover. Du kan också få träffa till exempel en fysioterapeut eller en narkosläkare. Om det behövs kommer du att gå igenom fler undersökningar.
Ta gärna med en närstående till besöket. Förbered dig genom att läsa igenom den information du har fått i kallelsen. Fyll också i hälsodeklarationen om du har fått en sådan.
Ta också med
- lista på dina läkemedel
- legitimation
- telefonnummer till närstående
- läkemedel som du kan behöva ta under dagen
- papper och penna så att du kan skriva ner frågor du har och svar på dem.
Läkemedel
Inför operationen kan du behöva göra uppehåll med eller ändra dosen av dina läkemedel. Din läkare kommer att berätta vad som gäller för dig.
Veckan före operationen ska du inte ta värktabletter som innehåller acetylsalicylsyra. Undvik även tabletter med ibuprofen dagarna före operationen. Om du behöver, ta i stället tabletter som innehåller paracetamol. Fråga din kontaktsjuksköterska vad som är bäst för dig.
Du kan behöva sluta med vissa blodförtunnande läkemedel. Du kan också behöva ta blodförtunnande som en spruta för att förebygga blodpropp. Din läkare berättar vad som gäller för dig.
Du kommer också att få en dos antibiotika före operationen för att förebygga infektion.
Naturläkemedel
Inför operationen kan du behöva göra uppehåll med naturläkemedel. Berätta för din läkare vilka naturläkemedel du använder.

Tvätta dig enligt anvisningarna före operationen.
Hygien
Kvällen före operationen ska du duscha hela kroppen och tvätta håret. På operationsdagens morgon ska du endast tvätta kroppen. Det är viktigt att du rengör naveln ordentligt med en bomullspinne. Ibland behöver du köpa en särskild tvål på apoteket. Efter att du har duschat ska du ta på dig rena kläder. På kvällen före operationen ska du även bädda med rena lakan.
Du kommer att få detaljerad information av vårdpersonalen om hur du ska tvätta dig före operationen.
Efter att du har duschat ska du inte använda
- kräm eller lotion
- hårbalsam
- parfym
- nagellack
- smink
- smycken eller klocka
- piercing.
Du ska inte heller raka underlivet.
Fasta
Du är sövd under operationen. Därför är det viktigt att du inte äter fast föda en viss tid före operationen. Annars kan du kräkas under operationen och få ner maginnehåll i lungorna. Du får mer information om vad som gäller för dig.
Om du blir sjuk före operationen
Om du skulle bli förkyld, få feber eller känna dig sjuk, ring din kontaktsjuksköterska eller avdelningen och meddela detta.
Kontakta vården om du känner dig sjuk.
Bra att ha med till sjukhuset
Ta gärna med följande till sjukhuset:
- Legitimation.
- Telefonnummer till närstående.
- Läkemedel och läkemedelslista.
- Stadiga inneskor som är lätta att ta på utan att behöva böja sig.
- Hygienartiklar.
- Tidsfördriv, till exempel böcker och tidningar.
- Egna anteckningar och frågor.
- Mobiltelefon, hörlurar och laddare (helst med en lång sladd).
- Sköna byxor som är vida i midjan, alternativt klänning eller tunika. Du kan vara svullen över magen efter operationen.
Ta inte med dig värdesaker (till exempel smycken) eller stora summor pengar.
Planera för när du kommer hem
Det är bra att redan före din operation planera för när du kommer hem. Om du inte har närstående som kan hjälpa dig, är det bra att i god tid kontakta kommunens hemtjänst. Det kan kännas bra att de första dagarna få hjälp med att handla, laga mat, städa och kanske ta en promenad.
Ibland kan du blöda från slidan efter operationen, så ha gärna bindor hemma.
> Se en film om Behandling vid livmoderkroppscancer med operation
Eller, scanna QR-koden för att komma till filmen.
Film: Behandling vid livmoderkroppscancer med operation

Du ska opereras med titthålsteknik. Vid operationen tar man bort l livmodern, äggstockarna, äggledarna och eventuellt portvaktskörtlar. Efteråt är det bra om du tidigt kommer i gång att äta, dricka och röra på dig.
Så går det till
Operationen görs i narkos. Det betyder att du sover och inte känner smärta. I vissa fall får du en spruta med bedövningsmedel i ryggen innan du sövs.
När du sover tippas britsen så att du ligger med huvudet lite nedåt.
Kirurgen gör 4–5 hål i huden, så kallade porthål, för att kunna föra in operationsinstrumenten. Via porthålen fylls också din buk med gas. Gasen spänner upp buken så att kirurgen lättare ser och kommer åt.
Instrumenten styrs av kirurgen eller så använder kirurgen en robot för att styra instrumenten, en så kallad robotassisterad titthålsoperation. Ett av instrumenten är en kamera som gör att kirurgen kan se ingreppet på en bildskärm och förstora bilden för att se små vävnadsstrukturer.
Vanligtvis tas din livmoder, äggstockar, äggledare och eventuellt portvaktskörtlar ut genom slidan. Vid enstaka tillfällen kan ett lite större snitt behöva göras för att få ut allt.
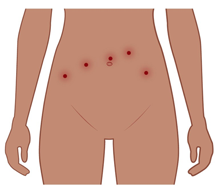
Kirurgen gör flera små hål på magen.
Äggstockarna kan lämnas kvar, speciellt om du inte har kommit i klimakteriet, men äggledarna brukar tas bort.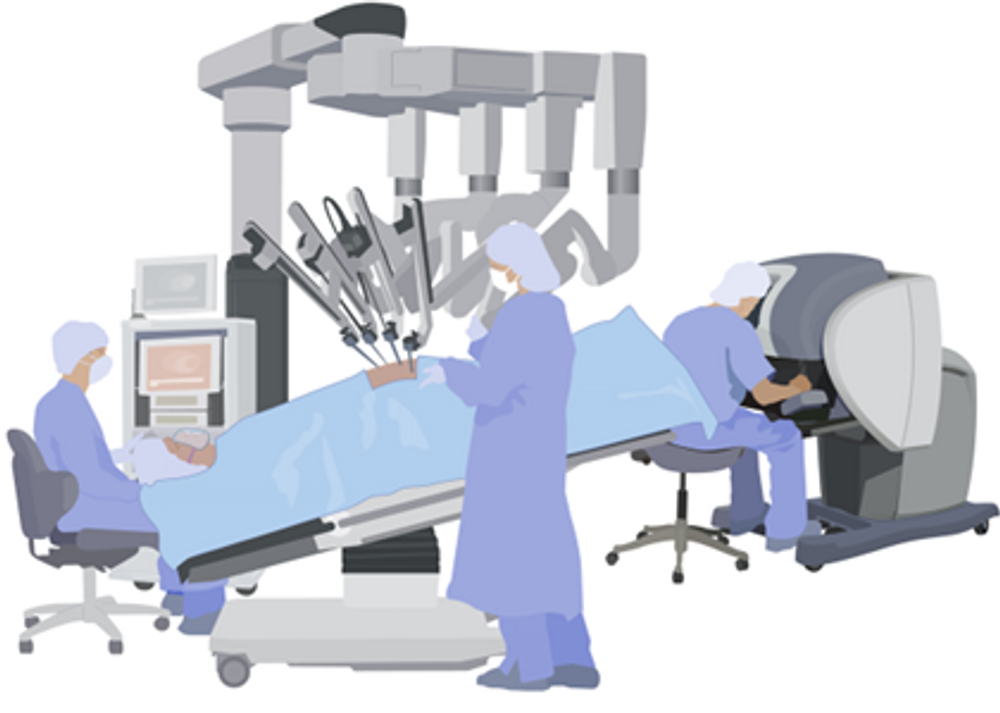
Vid robotassisterad titthålsoperation styr kirurgen instrumenten med en robot.
Du får en kateter i urinblåsan. Katetern tas oftast bort inom ett dygn efter operationen.
Såren sys ihop med en särskild tråd som försvinner av sig själv eller stängs med metallklamrar, så kallade agraffer. Du får även ett förband.
Operationen tar 1–3 timmar. Innan du väcks får du läkemedel för att minska illamående och smärta.
Efter operationen skickas de bortopererade organen till patologen för en mikroskopisk undersökning.
Vad händer efteråt?
När operationen är klar körs du till en uppvakningsavdelning där personal håller koll på hur du mår. Där får du vara några timmar, beroende på operationens längd och omfattning. Därefter körs du till en vårdavdelning.
Efter operationen har du ett ökat behov av vätska och näring. För att främja återhämtning och läkning är det därför bra om du kommer i gång med att dricka och äta. Du får börja äta och dricka igen när du vaknar och mår tillräckligt bra, om du inte har fått andra instruktioner. Ibland får du näringsdryck för att få tillräckligt med näring. Målet är att du ska dricka minst 1,5 liter per dygn inklusive näringsdryck.
Aktivitet på sjukhuset
Målet är att du ska komma upp från sängen redan på operationsdagens kväll. Personalen visar hur du bäst tar dig upp och rör dig för att inte belasta operationssåret. Du kommer att vara uppe så mycket du orkar och äta dina måltider sittande.
Exempel på ett träningsprogram:
- Gå i korridoren minst 4 gånger under dagen.
- Var uppe ur sängen 6–8 timmar fördelat över dygnet.
Trampa med fötterna om du ligger mycket i sängen.
Ett gåbord kan ge stöd när du är uppe och går.
Om du är mycket sängliggande efter en operation, bör du trampa med fötterna fram och tillbaka. Det ökar blodcirkulationen och minskar risken för till exempel blodpropp.
Andningsövningar
För att minska risken för komplikationer i lungorna, till exempel lunginflammation, är det viktigt med andningsövningar. Om det behövs kan du få blåsa mot motstånd med hjälp av en PEP-pipa. Du får information och hjälpmedel av avdelningens fysioterapeut.
Du kan behöva träna andningen med en PEP-pipa.
Hur mår jag efteråt?
Det är normalt att ha lite lätt förhöjd kroppstemperatur men du ska inte ha feber. Det är vanligt att ha en liten blödning eller flytning från slidan de första dagarna efter operationen. Använd binda, inte tampong. Tampong kan öka risken för infektion och smärta i operationsområdet längst upp i vaginan. En vecka till tio dagar efter operationen är det vanligt att få en mörk eller färsk blödning från vagina. Det är normalt och beror på att sårskorpan från operationssåret i vaginaltoppen lossnar.
Smärta och illamående
Du kan uppleva ett obehag i halsen efter operationen. Detta orsakas av andningsslangen som du har haft i din hals under operationen.
Du kan också må illa. Det finns medicin som lindrar besvären
Du kan känna smärta i axlarna eller över bröstet. Det beror på att din kropp har legat lutad med huvudet nedåt och buken varit fylld med gas under operationen.
Du kommer att vara öm i magen de första veckorna efter operationen.
Smärtlindring är viktigt för din återhämtning. Det gör att du sover bättre, kan röra dig mer och andas lättare. Det är därför viktigt att du berättar för personalen om du har ont. Du kommer att få svara på hur ont du har på en skala från 0 till 10 vid flera tillfällen.
Du får säga hur ont du har på en skala från 0 till 10.
Den vanligaste smärtlindringen är tabletter som grund. Vilken smärtlindring du får utöver tabletterna kommer läkaren att bestämma tillsammans med dig.
Det är viktigt att du tar den smärtstillande läkemedlen enligt ordination om du har ont. Du blir inte beroende av dessa läkemedel under den korta period som du behöver den.
Du får en läkemedelslista med dig när du skrivs ut.
Minskade tarmrörelser
Efter en operation minskar rörelserna i tarmen, och de första dagarna efter operationen har du vanligtvis inte avföring. Det bästa sättet att få i gång tarmen är att äta, dricka och vara i rörelse. Om det behövs får du läkemedel som stimulerar tarmfunktionen.
Blodförtunnande läkemedel
Du kommer att behandlas med blodförtunnande läkemedel efter operationen, ofta via sprutor i huden på magen eller låret. Du får lära dig hur du tar läkemedlet innan du lämnar sjukhuset. För att förhindra blodproppar behöver du ta det blodförtunnande läkemedlet varje dag i några veckor efter operationen.
Återhämtning och sjukskrivning
Det är vanligt att stanna på sjukhuset i 1–2 dygn efter operationen. Det är vanligt att vara sjukskriven i 2–4 veckor efter operationen.
Du får räkna med att det tar några veckor innan du har fått tillbaka din energi. Mycket av din energi går åt till läkningen, så din uthållighet kommer att vara begränsad under en period. Du kan känna dig trött, vara yr och känna smärta eller annat obehag.
Aktivitet hemma
När du har lämnat sjukhuset kan du gradvis öka din aktivitet.
De första 3–4 veckorna bör du undvika
- att bära tungt, till exempel tunga väskor
- aktiviteter som du upplever ansträngande, till exempel sitta på huk eller stå med kroppen framåtböjd
- hård träning som löpning, styrketräning eller gympa. Tänk på att även tyngre arm- och benträning påverkar bukväggen.
- ansträngande arbete, till exempel klippa gräs, tvätta fönster och skotta snö.
Gör gärna pulshöjande aktiviteter som inte påverkar magmusklerna, till exempel promenera och gå i trappor. När din styrka och kondition förbättras kan du öka intensiteten i dina aktiviteter.
Vänta med att ha penetrerande sex i 8–10 veckor efter operationen.
Uppföljning
Du kommer att ha kontakt med vården efter din operation, så att de kan följa upp hur du mår. Du och din läkare bestämmer hur och när uppföljningen ska göras och hur du får svaret på den mikroskopiska analysen
När ska jag kontakta vården?
- Om du får en utbuktning eller svullnad bredvid eller i ärret.
- Om du har frågor om hur och hur mycket du ska röra dig efter operationen.
- Om du får andnöd vid mindre ansträngning, ont när du andas in eller hostar.
- Om du har tecken på infektion, som rodnad och smetigt kring såren, illaluktande flytningar och feber.
- Om du har rikliga blödningar.
- Om du har mycket ont i magen trots att du tagit smärtlindring.
- Om du inte kan kissa ska du söka vård akut.
Du rekommenderas en operation för att behandla din cancersjukdom. Det behövs en del förberedelser inför operationen. Du kommer att få veta hur du ska förbereda dig i en kallelse eller vid inskrivningen eller ett vårdbesök före operationen.
Du kanske behöver komma till sjukhuset dagen före operationen, eller så räcker det att du kommer dit samma morgon. Detta påverkar vilka förberedelser du behöver göra själv och vad du kan göra ihop med vårdpersonalen.
Många verksamheter arbetar enligt en metod som kallas ERAS (enhanced recovery after surgery). Syftet är att du ska återhämta dig så fort som möjligt efter operationen och minska risken för komplikationer. Du kommer att få veta vad som gäller för dig.
Lev hälsosamt före och efter operationen
När du opereras utsätts din kropp för påfrestning och stress. Genom att leva hälsosamt hjälper du kroppen att återhämta sig, läka sår och hantera infektioner och blödningar.
Du bör äta näringsrikt och inte banta inför operationen. Det är viktigt att du meddelar vårdpersonalen om du går ner i vikt eller har svårt att äta.
Fysisk aktivitet gör kroppen bättre förberedd för operationen. Om du tränar nu så fortsätt med det. Om du inte tränar kan du börja försiktigt och öka successivt. En kort promenad är bättre än ingen alls.
Du bör inte dricka alkohol eller röka 4–8 veckor före och efter operationen. Om du ska opereras med kort varsel är det bra att du avstår så länge som möjligt före operationen.
Om din läkare bedömer att du riskerar komplikationer på grund av dina levnadsvanor, kan du få stöd för att ändra dem inför operationen.
Ibland kan du behöva stöd eller behandling för att må bättre och bli starkare. Då kan operationen skjutas upp tills du har bättre förutsättningar att klara den.
Det är bra att vara fysiskt aktiv inför operationen.
Inskrivning
Ofta har du ett inskrivningsbesök några dagar eller veckor före operationen. Då får du träffa en läkare och sjuksköterska och lämna blodprover. Du kan också få träffa en fysioterapeut eller en narkosläkare. Om det behövs kommer du att gå igenom fler undersökningar.
Ta gärna med en närstående till besöket. Förbered dig genom att läsa igenom den information du har fått i kallelsen. Fyll också i hälsodeklarationen om du har fått en sådan.
Ta också med
- lista på dina läkemedel
- legitimation
- telefonnummer till närstående
- läkemedel som du kan behöva ta under dagen
- papper och penna så att du kan skriva ner frågor du har och svar på dem.
Läkemedel
Inför operationen kan du behöva göra uppehåll med eller ändra dosen av dina läkemedel. Din läkare berättar vad som gäller för dig.
Veckan före operationen ska du inte ta värktabletter som innehåller acetylsalicylsyra. Undvik även tabletter med ibuprofen dagarna före operationen. Om du behöver, ta i stället tabletter som innehåller paracetamol. Fråga din kontaktsjuksköterska vad som är bäst för dig.
Du kan behöva sluta med vissa blodförtunnande läkemedel. Du kan också behöva ta blodförtunnande som en spruta för att förebygga blodpropp.
Du kommer också att få en dos antibiotika för att förebygga infektion. Din läkare berättar vad som gäller för dig.
Naturläkemedel
Inför operationen kan du behöva göra uppehåll med naturläkemedel. Berätta för din läkare vilka naturläkemedel du använder.
Hygien
Kvällen före operationen ska du duscha hela kroppen och tvätta håret. På operationsdagens morgon ska du endast tvätta kroppen. Det är viktigt att du rengör naveln ordentligt med en bomullspinne. Ibland behöver du köpa en särskild tvål på apoteket. Efter att du har duschat ska du ta på dig rena kläder. På kvällen före operationen ska du också bädda med rena lakan.
Du kommer att få detaljerad information av vårdpersonalen om hur du ska tvätta dig före operationen.

Tvätta dig enligt anvisningarna före operationen.
Efter att du har duschat ska du inte använda
- kräm eller lotion
- hårbalsam
- parfym
- nagellack eller smink
- smycken eller klocka
- piercing.
Du ska inte heller raka underlivet.
Fasta
Du är sövd under operationen. Därför är det viktigt att du inte äter fast föda en viss tid före operationen. Annars kan du kräkas under operationen och få ner maginnehåll i lungorna. Du får mer information om vad som gäller för dig.
Näringsdrycker
Du kan behöva dricka speciella näringsdrycker kvällen innan och cirka 2 timmar före operationen. Syftet är att du ska må så bra som möjligt, må mindre illa och få en snabbare återhämtning.

Kontakta vården om du känner dig sjuk.
Om du blir sjuk före operationen
Om du skulle bli förkyld, få feber eller känna dig sjuk, ring din kontaktsjuksköterska eller avdelningen och meddela detta.
Bra att ha med till sjukhuset
Ta gärna med följande till sjukhuset:
- Legitimation.
- Telefonnummer till närstående.
- Läkemedel och läkemedelslista.
- Stadiga inneskor som är lätta att ta på utan att böja sig.
- Hygienartiklar.
- Tidsfördriv, till exempel böcker och tidningar.
- Egna anteckningar och frågor.
- Mobiltelefon, hörlurar och laddare (helst med en lång sladd).
- Sköna byxor som är vida i midjan, alternativt klänning eller tunika. Du kan vara svullen över magen efter operationen.
Ta inte med dig värdesaker (till exempel smycken) eller stora summor pengar.
Planera för när du kommer hem
Det är bra att redan före din operation planera för när du kommer hem. Om du inte har närstående som kan hjälpa dig, är det bra att i god tid kontakta kommunens hemtjänst. Det kan kännas bra att de första dagarna få hjälp med att handla, laga mat, städa och kanske ta en promenad.
Ibland kan du blöda från slidan efter operationen, så ha gärna bindor hemma.
> Se en film om Behandling vid livmoderkroppscancer med operation

Eller, scanna QR-koden för att komma till filmen.
Film: Behandling vid livmoderkroppscancer med operation

Du ska opereras med öppen teknik som behandling av din cancersjukdom. Vid operationen tar man bort livmodern, äggledarna, äggstockarna och lymfkörtlar. Efteråt är det bra om du tidigt kommer i gång att äta, dricka och röra på dig.
Så går det till
Du får en ryggbedövning med antingen en spruta eller en tunn slang i ryggen. Slangen kopplas till en pump som ger kontinuerlig smärtlindring, en så kallad epidural. Sedan sövs du.
När du sover gör kirurgen ett snitt mitt på magen. Kirurgen tar bort livmodern, äggledarna, äggstockarna samt lymfkörtlar i bäckenet och längs kroppspulsådern.
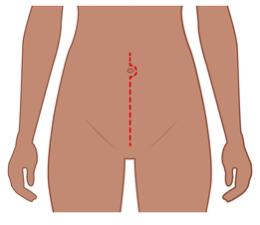
Kirurgen gör ett snitt mitt på magen.
Du får en kateter i urinblåsan. Du har oftast kvar katetern i ett dygn eller längre om du har fått en epidural.
Ibland lägger kirurgen in ett dränage i operationsområdet under operationen. Dränaget är en slang som ligger inne i buken för att leda bort sårvätska från det opererade området. Sårvätskan rinner genom slangen och samlas upp i en påse. Vanligtvis sitter dränaget kvar ett par dygn efter operationen. Kirurgen bestämmer när dränaget ska tas bort.
Såret sys ihop med en särskild tråd som försvinner av sig själv eller stängs med metallklamrar, så kallade agraffer. Du får även ett förband.
Operationen tar 2–5 timmar. Innan du väcks får du läkemedel som minskar illamående och smärta.
Efter operationen skickas de bortopererade organen till patologen för en mikroskopisk undersökning.
Vad händer efteråt?
När operationen är klar körs du till en uppvakningsavdelning där personal håller koll på hur du mår. Du får vara där från 2 timmar upp till ett dygn, beroende på operationens längd och omfattning. Därefter körs du till en vårdavdelning.
Efter operationen behöver du mycket vätska och näring för att främja återhämtning och läkning. Därför är det bra om du kommer i gång med att äta och dricka. Du får börja äta och dricka igen när du vaknar och mår tillräckligt bra, om du inte har fått andra instruktioner. Ibland får du näringsdryck för att få tillräckligt med näring. Målet är att du ska dricka minst 1,5 liter per dygn inklusive näringsdryck.
Aktivitet på sjukhuset
Målet är att du ska komma upp från sängen redan på operationsdagens kväll. Personalen visar hur du bäst tar dig upp och rör dig för att inte belasta operationssåret. Du kommer att vara uppe så mycket du orkar och äta dina måltider sittande.
Exempel på ett träningsprogram:
- Gå i korridoren minst 4 gånger under dagen.
- Var uppe ur sängen 6–8 timmar fördelat över dygnet.
Trampa med fötterna om du ligger mycket i sängen.
Ett gåbord kan ge stöd när du är uppe och går.
Om du är ligger mycket i sängen efter en operation, bör du trampa med fötterna fram och tillbaka. Det ökar blodcirkulationen och minskar risken för till exempel blodpropp.
Andningsövningar
Det är viktigt med andningsövningar för att minska risken för komplikationer i lungorna, till exempel lunginflammation. Du övar genom att blåsa mot motstånd med hjälp av en PEP-pipa. Du får information och hjälpmedel av avdelningens fysioterapeut.
Du får träna andningen med en PEP-pipa.
Hur mår jag efteråt?
Det är normalt att ha lätt förhöjd kroppstemperatur, men du ska inte ha feber.
Det är vanligt att ha en liten blödning eller flytning från slidan de första dagarna efter operationen. Använd binda, inte tampong eller menskopp. Det kan öka risken för infektion och smärta i operationsområdet längst upp i slidan.
En vecka till tio dagar efter operationen är det vanligt att få en mörk eller färsk blödning från slidan. Det är normalt och beror på att sårskorpan från operationssåret i slidan lossnar.
Smärta och illamående
Det kan kännas obehagligt i halsen efter operationen. Detta orsakas av andningsslangen som du har haft i halsen under operationen.
Du kan också må illa. Det finns läkemedel som lindrar besvären.
Du kommer att vara öm i magen de första veckorna efter operationen. Smärtlindring är viktig för din återhämtning – det gör att du kan sova bättre, röra på dig mer och andas lättare. Det är viktigt att du säger till vårdpersonalen om du har ont. Du kommer att få svara på hur ont du har på en skala från 0 till 10 vid flera tillfällen.
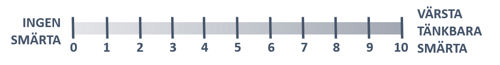
Du får säga hur ont du har på en skala från 0 till 10.
Den vanligaste smärtlindringen är värktabletter, ofta i kombination med ryggbedövning. Vilken smärtlindring just du får kommer läkaren att bestämma i samråd med dig. Här är tre vanliga alternativ:
- Epiduralbedövning ges i ryggen genom en tunn slang som är kopplad till en pump. Slangen sätter narkosläkaren in i samband med operationen. Pumpen ger dig kontinuerlig smärtlindring som kan höjas och sänkas vid behov. Slangen tas vanligtvis bort efter 3 dagar och ersätts med tabletter.
- Spinalbedövning ges med en spruta i ryggen innan du sövs inför operationen och ger smärtlindring i 24 timmar.
- Opioider är morfinliknande preparat och ges ofta vid smärta, antingen som tabletter eller intravenöst, som komplement till annan smärtbehandling.
Det är viktigt att du tar de smärtstillande läkemedlen enligt ordination om du har ont. Du blir inte beroende av läkemedlen under den korta period du behöver dem.
Du får en läkemedelslista med dig när du skrivs ut.
Minskade tarmrörelser
Efter en operation minskar rörelserna i tarmen, och de första dagarna har du vanligtvis inte avföring. Det bästa sättet att få i gång tarmen är att äta, dricka och röra på dig. Om det behövs kommer du att få läkemedel som stimulerar tarmfunktionen.
Blodförtunnande läkemedel
Du kommer att behandlas med blodförtunnande läkemedel efter operationen, ofta som en spruta. Du får lära dig hur du tar läkemedlet innan du lämnar sjukhuset. Du behöver ta läkemedlet varje dag i några veckor för att förhindra blodproppar.
Du kan också behöva använda stödstrumpor den första tiden.
Återhämtning och sjukskrivning
Det är vanligt att stanna på sjukhuset i 2–5 dygn.
Du kan behöva vara sjukskriven i 3–6 veckor beroende på vilken operation du har genomgått och vilket arbete du har. Om du ska få mer behandling är du ofta sjukskriven även under den tiden.
Du får räkna med att det tar några veckor innan du har fått tillbaka din energi. Mycket av energin går åt till läkningen, så din uthållighet kommer att vara begränsad under en period. Du kan känna dig trött, vara yr och känna smärta eller annat obehag.
I vissa regioner kan du åka till en rehabiliteringsklinik för att återhämta dig innan du kommer hem. Det innebär att du är på en plats där man fokuserar på fysioterapi, mat och allmän återhämtning. Prata med din kontaktsjuksköterska om vad som gäller i din region.
Aktivitet och begränsningar
Efter operationen är bukväggen vid ärret försvagad. Det kan leda till att du får ett ärrbråck om du tar i för kraftigt för tidigt. Ett ärrbråck syns som en buktning vid ärret.
De första 6–8 veckorna bör du undvika följande:
- Att bära mer än 5 kilo, till exempel tunga väskor.
- Aktiviteter som kan vara ansträngande för magmusklerna, till exempel sitta på huk eller stå med kroppen framåtböjd.
- Hård träning som löpning, styrketräning och gympa. Tänk på att även tyngre arm- och benträning påverkar bukväggen.
- Ansträngande arbete, till exempel klippa gräs, tvätta fönster och skotta snö.
Gör gärna pulshöjande aktiviteter som inte påverkar magmusklerna, till exempel promenera och gå i trappor. När din styrka och kondition förbättras kan du öka intensiteten i dina aktiviteter.
Vänta med att ha vaginalt samlag i 8–10 veckor efter operationen.
Uppföljning
Du kommer att ha kontakt med vården efter din operation så att de kan följa upp hur du mår. Du och din läkare bestämmer hur och när uppföljningen ska göras och hur du får svaret på den mikroskopiska analysen.
När ska jag kontakta vården?
- Om du får en utbuktning eller svullnad bredvid eller i ärret.
- Om du har frågor om hur och hur mycket du ska röra dig efter operationen.
- Om du får andnöd när du anstränger dig lätt, ont när du andas in eller hosta.
- Om du får tecken på infektion, som att det är rött eller kladdigt kring såren eller att du har illaluktande flytningar eller feber.
- Om du får rikliga blödningar.
- Om du har mycket ont i magen trots att du har tagit smärtlindring.
- Om du inte kan kissa ska du söka vård akut.
Vid operationen tar man bort den första lymfkörteln som lymfvätskan från tumören når. Den kallas portvaktskörteln. Syftet är att undersöka om cancern har spridit sig till lymfkörtlarna.
Ibland är portvakten inte en utan ett par stycken körtlar. Körteln eller körtlarna tas bort och skickas för mikroskopisk undersökning.
Portvaktskörteln heter på engelska sentinel node och därför kallas denna undersökning oftast ”sentinel node”.
Du kan bli svullen efteråt
Att ta bort portvaktskörteln ger normalt färre besvär i form av lymfödem än om många lymfkörtlar tas bort. I vissa fall kan du ändå bli svullen i underlivet eller på övre lårets insida.
Kontakta vården om du fortfarande är svullen i underlivet eller det ena eller båda benen efter cirka 2 månader.
Du ska genomgå en större operation där främre vulvan, delar av slidan, urinröret och urinblåsan tas bort. Operationen ökar dina möjligheter att bli cancerfri. Efter operationen kommer du att ha en påse på magen för urin.
Operationen är en öppen operation, det vill säga att kirurgen gör ett snitt i magen.
Kirurgen använder en bit av tunntarmen och fäster urinledarna till den ena ändan av tarmbiten. På den andra ändan av tarmbiten görs en stomi, så att urinen kan ledas ut genom bukväggen den vägen.
Det innebär att du får en påse på magen där urin samlas upp, en så kallad urostomi. Urinen i en urostomi är ofta flockig eller grumlig. Det beror på att tarmludd från den tarm som bildar stomin sköljs med ut.
Du kommer att få träffa en stomiterapeut innan operationen. Stomiterapeuten markerar var på magen stomin ska sitta. Det ska vara på ett ställe som känns bra och passar din kropp.
Kirurgen gör ett snitt mitt på magen.
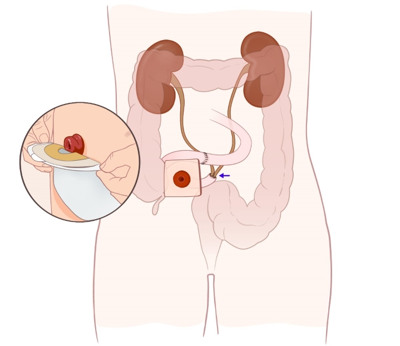
Urinen leds genom huden på magen till en påse.
Så går det till
Du får ryggbedövning med en tunn slang i ryggen. Slangen kopplas till en pump som ger kontinuerlig smärtlindring, en så kallad epidural. Sedan sövs du.
Medan du är sövd gör kirurgen ett snitt mitt på magen, Kirurgen tar sedan bort slidan, livmodertappen, livmodern, äggledarna, äggstockarna och urinblåsan.
Operationssåret på magen sys ihop med en särskild tråd som försvinner av sig själv eller med metallklamrar, så kallade agraffer. Du får även ett förband. Operationssåret i underlivet sys ihop med en särskild tråd som vanligtvis försvinner av sig själv, men kan ibland behöva tas bort av en läkare efter cirka 14 dagar.
Ibland lägger kirurgen in ett dränage under operationen. Det är en slang som ligger inne i magen för att leda bort sårvätska från det opererade området. Sårvätskan rinner genom slangen och samlas upp i en påse. Vanligtvis sitter dränaget kvar ett par dygn efter operationen. Kirurgen bestämmer när dränaget ska tas bort.
Efter operationen skickas de bortopererade organen till patologen för en mikroskopisk analys.
Vad händer efteråt?
När operationen är klar körs du till en uppvakningsavdelning där vårdpersonalen övervakar hur du mår. Du får vara där från 2 timmar upp till ett dygn, beroende på operationens längd och omfattning.
Du får börja äta och dricka igen när du vaknar och mår tillräckligt bra, om du inte har fått andra instruktioner. Ibland får du näringsdryck för att få tillräckligt med näring. Målet är att du ska dricka minst 1,5 liter per dygn inklusive näringsdrycker.
Aktivitet på sjukhuset
Målet är att du ska komma upp från sängen redan på operationsdagen. Personalen visar dig hur du bäst tar dig upp och rör dig för att inte belasta operationssåret. Det är bra om du är uppe så mycket du orkar.
Exempel på ett träningsprogram:
- Gå i korridoren minst 4 gånger under dagen.
- Var uppe ur sängen 6–8 timmar fördelat över dygnet.
Om du ligger mycket i sängen bör du trampa med fötterna fram och tillbaka. Det ökar blodcirkulationen och minskar risken för till exempel blodpropp.
Trampa med fötterna om du ligger mycket i sängen.
Ett gåbord kan ge stöd när du är uppe och går.
Du får inte sitta den första tiden, upp till 14 dagar, för att såret ska läka. Du kommer därför att behöva stå när du äter.
Andningsövningar
Det är viktigt med andningsövningar för att minska risken för komplikationer i lungorna, till exempel lunginflammation. Du övar genom att blåsa mot motstånd med hjälp av en PEP-pipa. Du får information och hjälpmedel av avdelningens fysioterapeut.
Hur mår jag efteråt?
Du kan uppleva att det stramar i operationsområdena. Det är normalt att ha lätt förhöjd kroppstemperatur men du ska inte ha feber.
Smärta och illamående
Det kan kännas obehagligt i halsen. Detta orsakas av andningsslangen som du har haft i din hals under operationen.
Du kan också må illa. Det finns läkemedel som lindrar det.
Du kommer att vara öm i magen de första veckorna. Smärtlindring är viktigt för din återhämtning – det gör att du kan sova bättre, röra på dig mer och andas lättare. Det är viktigt att du säger till vårdpersonalen om du har ont. Du kommer att få svara på hur ont du har på en skala från 0 till 10 vid flera tillfällen.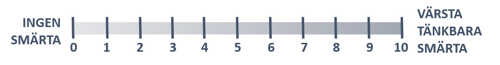
Du får säga hur ont du har på en skala från 0 till 10.
Den vanligaste smärtlindringen är värktabletter, ofta i kombination med ryggbedövning. Vilken smärtlindring du får kommer läkaren att bestämma tillsammans med dig. Vanliga alternativ är epiduralbedövning och opioider:
- Epiduralbedövning ges i ryggen genom en tunn slang som är kopplad till en pump. Slangen sätter narkosläkaren in vid operationen. Pumpen ger dig kontinuerlig smärtlindring som kan höjas och sänkas vid behov. Slangen tas vanligtvis bort efter 3 dagar och ersätts med tabletter.
- Opioider är morfinliknande preparat och ges som tabletter eller dropp, som komplement till annan smärtbehandling.
Det är viktigt att du tar de smärtstillande läkemedlen enligt ordination om du har ont. Du blir inte beroende av läkemedlen under den korta period du behöver dem.
Du får en läkemedelslista med dig när du skrivs ut.
Minskade tarmrörelser
Efter en operation minskar rörelserna i tarmen, och de första dagarna efteråt har du vanligtvis inte avföring. Det bästa sättet att få i gång tarmen är att äta, dricka och röra på dig. Om det behövs kommer du att få läkemedel som stimulerar tarmfunktionen.
Blodförtunnande läkemedel
Du kommer att behandlas med blodförtunnande läkemedel, ofta som en spruta. Du får lära dig hur du gör innan du lämnar sjukhuset. För att förhindra blodproppar kommer du att behöva ta läkemedlet varje dag i några veckor efter operationen.
Du kan också behöva använda stödstrumpor den första tiden.
Återhämtning och sjukskrivning
Det är vanligt att stanna på sjukhuset i 10–14 dygn.
I vissa regioner kan du åka till en rehabiliteringsklinik för att återhämta dig innan du kommer hem. Det innebär att du är på en plats där man fokuserar på fysioterapi, mat och allmän återhämtning. Prata med din kontaktsjuksköterska om vad som gäller i din region.
Du kan behöva vara sjukskriven cirka 4–8 veckor beroende på hur stor operationen var och vad du arbetar med. Om du ska få mer behandling är du ofta sjukskriven även under den tiden.
Du får räkna med att det tar några veckor innan du har fått tillbaka din energi. Mycket av energin går åt till läkningen, så din uthållighet kommer att vara begränsad under en period. Du kan känna dig trött, vara yr, ha ont eller känna annat obehag.
Aktivitet och begränsningar
Efter operationen är bukväggen vid ärret försvagad. Det kan leda till att du får ett ärrbråck om du tar i för kraftigt för tidigt. Ett ärrbråck syns som en buktning vid ärret.
De första 6–8 veckorna bör du undvika följande:
- Att bära tungt, till exempel tunga väskor.
- Aktiviteter som du upplever ansträngande, till exempel sitta på huk eller stå framåtböjd.
- Hård träning som löpning, styrketräning eller gympa. Tänk på att även tyngre arm- och benträning påverkar bukväggen.
- Ansträngande arbete, till exempel klippa gräs, tvätta fönster och skotta snö.
Undvik också att bada tills såren är läkta.
Gör gärna pulshöjande aktiviteter som inte påverkar magmusklerna, till exempel promenera och gå i trappor. Allt eftersom din styrka och kondition förbättras kan du öka intensiteten i dina aktiviteter.
Sårvård
Det är viktigt att du spolar av underlivet med ljummet vatten minst morgon och kväll tills såret är läkt. Gärna också efter avföring för att minska risken för infektion.
Det är bra om du tittar hur du ser ut i underlivet med hjälp av en spegel. Då kan du följa hur ditt sår läker och se om något förändras i såret eller huden runt om.
Det kan hända att stygnen går upp. Det är inte farligt men det är bra om du meddelar vården. Såret sys inte igen utan det får då läka av sig självt.
Du kan följa hur såret läker med en spegel.
Uppföljning
Du kommer att ha kontakt med vården efter din operation så att de kan följa upp hur du mår. Du och din läkare beslutar hur och när uppföljningen ska göras och hur du får svaret på den mikroskopiska analysen.
När ska jag kontakta vården?
- Om du får en utbuktning eller svullnad bredvid eller i ärret.
- Om du får en svullnad i ena eller båda benen.
- Om du har frågor om hur och hur mycket du ska röra dig efter operationen.
- Om du får andnöd när du anstränger dig lätt, ont när du andas in eller hosta.
- Om du har tecken på infektion, som att det är rött och kladdigt kring såret, eller att du har illaluktande flytningar eller feber.
- Om det inte rinner urin i stomin.
- Om du har problem med stomipåsarna, till exempel dålig passform eller läckage.
- Om urinen ändrar utseende, luktar illa eller du får ont i ryggen, under revbenen på ena eller båda sidorna.
Du ska genomgå en större operation där ändtarmen, livmodertappen, livmodern, äggledarna och äggstockarna tas bort. Operationen ökar dina möjligheter att bli cancerfri. Efter operationen kommer du att ha en påse på magen för avföring.
Operationen är en öppen operation, det vill säga att kirurgen gör ett snitt i magen.
Kirurgen kommer att sy ihop ändtarmen. Det innebär att du får en påse på magen där avföring samlas upp, en så kallad kolostomi. Kirurgen använder en bit av tjocktarmen och lägger ut på magen.
Du kommer att få träffa en stomiterapeut innan operationen. Stomiterapeuten markerar var på magen stomin ska sitta. Det ska vara på ett ställe som känns bra och passar din kropp.
Så går det till
Du får ryggbedövning med en tunn slang i ryggen. Slangen kopplas till en pump som ger kontinuerlig smärtlindring, en så kallad epidural. Sedan sövs du.
När du sover gör kirurgen ett snitt mitt på magen.
Kirurgen gör ett snitt mitt på magen.
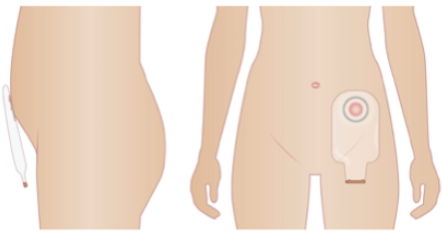
Du får en påse på magen där avföringen samlas.
Du får en kateter i urinblåsan. Du får antingen katetern genom urinröret eller huden, eller båda. Du har kvar katetern i 3–6 dygn. Kirurgen avgör hur lång tid du ska ha din kateter kvar.
Operationssåret på magen sys ihop med en särskild tråd som försvinner av sig själv eller med metallklamrar, så kallade agraffer. Du får även ett förband. Operationssåret i underlivet sys ihop med en särskild tråd som vanligtvis försvinner av sig själv, men kan ibland behöva tas bort av en kirurg efter cirka 14 dagar.
Ibland lägger kirurgen in ett dränage under operationen. Det är en slang som ligger inne i magen för att leda bort sårvätska från det opererade området. Sårvätskan rinner genom slangen och samlas upp i en påse. Vanligtvis sitter dränaget kvar ett par dygn efter operationen. Kirurgen bestämmer när dränaget ska tas bort.
Efter operationen skickas de bortopererade organen till patologen för en mikroskopisk analys.
Vad händer efteråt?
När operationen är klar körs du till en uppvakningsavdelning där vårdpersonalen håller koll på hur du mår. Du får vara där från 2 timmar upp till ett dygn, beroende på operationens längd och omfattning.
Du får börja äta och dricka igen när du vaknar och mår tillräckligt bra, om du inte har fått andra instruktioner. Ibland får du näringsdryck för att få tillräckligt med näring. Målet är att du ska dricka minst 1,5 liter per dygn inklusive näringsdrycker.
Aktivitet på sjukhuset
Målet är att du ska komma upp från sängen redan på operationsdagen. Personalen visar dig hur du bäst tar dig upp och rör dig för att inte belasta operationssåret. Det är bra om du är uppe så mycket du orkar.
Exempel på ett träningsprogram:
- Gå i korridoren minst 4 gånger under dagen.
- Var uppe ur sängen 6–8 timmar fördelat över dygnet.
Om du ligger mycket i sängen bör du trampa med fötterna fram och tillbaka. Det ökar blodcirkulationen och minskar risken för till exempel blodpropp.
Trampa med fötterna om du ligger mycket i sängen.
Ett gåbord kan ge stöd när du är uppe och går.
Du får inte sitta den första tiden, upp till 14 dagar, för att såret ska läka. Du kommer därför att behöva stå när du äter.
Andningsövningar
Det är viktigt med andningsövningar för att minska risken för komplikationer i lungorna, till exempel lunginflammation. Du övar genom att blåsa mot motstånd med hjälp av en PEP-pipa. Du får information och hjälpmedel av avdelningens fysioterapeut.
Du får träna andningen med en PEP-pipa.
Hur mår jag efteråt?
Du kan uppleva att det stramar i operationsområdena.
Det är normalt att ha lätt förhöjd kroppstemperatur men du ska inte ha feber.
Smärta och illamående
Det kan kännas obehagligt i halsen. Detta orsakas av andningsslangen som du har haft i din hals under operationen.
Du kan också må illa. Det finns läkemedel som lindrar det.
Du kommer att vara öm i magen de första veckorna. Smärtlindring är viktigt för din återhämtning – det gör att du kan sova bättre, röra på dig mer och andas lättare. Det är viktigt att du säger till vårdpersonalen om du har ont. Du kommer att få svara på hur ont du har på en skala från 0 till 10 vid flera tillfällen.
Du får säga hur ont du har på en skala från 0 till 10.
Den vanligaste smärtlindringen är värktabletter som paracetamol och ibuprofen, ofta i kombination med ryggbedövning. Vilken smärtlindring du får kommer läkaren att bestämma tillsammans med dig. Vanliga alternativ är epiduralbedövning och opioider:
- Epiduralbedövning ges i ryggen genom en tunn slang som är kopplad till en pump. Slangen sätter narkosläkaren in vid operationen. Pumpen ger dig kontinuerlig smärtlindring som kan höjas och sänkas vid behov. Slangen tas vanligtvis bort efter 3 dagar och ersätts med tabletter.
- Opioider är morfinliknande preparat och ges som tabletter eller dropp, som komplement till annan smärtbehandling.
Det är viktigt att du tar de smärtstillande läkemedlen enligt ordination om du har ont. Du blir inte beroende av läkemedlen under den korta period du behöver dem.
Du får en läkemedelslista med dig när du skrivs ut.
Minskade tarmrörelser
Efter en operation minskar rörelserna i tarmen, och de första dagarna har du vanligtvis inte avföring. Det bästa sättet att få i gång tarmen är att äta, dricka och röra på dig. Om det behövs kommer du att få läkemedel som stimulerar tarmfunktionen.
Blodförtunnande läkemedel
Du kommer att behandlas med blodförtunnande läkemedel, ofta som en spruta. Du får lära dig hur du gör innan du lämnar sjukhuset. För att förhindra blodproppar kommer du att behöva ta läkemedlet varje dag i några veckor efter operationen.
Du kan också behöva använda stödstrumpor den första tiden.
Återhämtning och sjukskrivning
Det är vanligt att stanna på sjukhuset i 10–14 dygn.
I vissa regioner kan du åka till en rehabiliteringsklinik för att återhämta dig innan du kommer hem. Det innebär att du är på en plats där man fokuserar på fysioterapi, mat och allmän återhämtning. Prata med din kontaktsjuksköterska om vad som gäller i din region.
Du kan behöva vara sjukskriven cirka 4–8 veckor, beroende på hur stor operationen var och vad du arbetar med. Om du ska få mer behandling är du ofta sjukskriven även under den tiden.
Du får räkna med att det tar några veckor innan du har fått tillbaka din energi. Mycket av energin går åt till läkningen, så din uthållighet kommer att vara begränsad under en period. Du kan känna dig trött, vara yr, ha ont eller känna annat obehag.
Aktivitet och begränsningar
Efter operationen är bukväggen vid ärret försvagad. Det kan leda till att du får ett ärrbråck om du tar i för kraftigt för tidigt. Ett ärrbråck syns som en buktning vid ärret.
De första 6–8 veckorna bör du undvika följande:
- Att bära tungt, till exempel tunga väskor.
- Aktiviteter som du upplever ansträngande, till exempel sitta på huk eller stå framåtböjd.
- Hård träning som löpning, styrketräning eller gympa. Tänk på att även tyngre arm- och benträning påverkar bukväggen.
- Ansträngande arbete, till exempel klippa gräs, tvätta fönster och skotta snö.
De första 8 veckorna bör du även undvika att ha vaginalt samlag, bada och använda tampong.
Gör gärna pulshöjande aktiviteter som inte påverkar magmusklerna, till exempel promenera och gå i trappor. Allt eftersom din styrka och kondition förbättras kan du öka intensiteten i dina aktiviteter.
Sårvård
Det är viktigt att du spolar av underlivet med ljummet vatten minst morgon och kväll tills såret är läkt.
Det är bra om du tittar hur du ser ut i underlivet med hjälp av en spegel. Då kan du följa hur ditt sår läker och se om något förändras i såret eller huden runt om.
Det kan hända att stygnen går upp. Det är inte farligt men det är bra om du meddelar vården. Såret sys inte igen utan det får då läka av sig självt.
Du kan följa hur såret läker med en spegel.
Uppföljning
Du kommer att ha kontakt med vården efter din operation så att de kan följa upp hur du mår. Du och din läkare beslutar hur och när uppföljningen ska göras och hur du får svaret på den mikroskopiska analysen.
När ska jag kontakta vården?
- Om du får en utbuktning eller svullnad bredvid eller i ärret.
- Om du får en svullnad i ena eller båda benen.
- Om du har frågor om hur och hur mycket du ska röra dig efter operationen.
- Om du får andnöd när du anstränger dig lätt, ont när du andas in eller hosta.
- Om du har tecken på infektion, som att det är rött och kladdigt kring såret, eller att du har illaluktande flytningar eller feber.
- Om det inte kommer avföring i stomin.
- Om du har problem med stomipåsarna, till exempel dålig passform eller läckage.
Du ska genomgå en större operation där slidan, livmodertappen, livmodern, äggledarna, äggstockarna, ändtarmen och urinblåsan tas bort. Efter operationen kommer du att ha två påsar på magen, en för urin och en för avföring.
Operationen är en öppen operation, det vill säga att kirurgen gör ett snitt i magen.
Kirurgen kommer att sy ihop från vulvan till ändtarmen. Det innebär att du får två påsar på magen för att samla upp urin och avföring.
Påsen som samlar upp urin kallas urostomi. Kirurgen använder en bit av tunntarmen och fäster urinledarna till den ena ändan av tarmbiten. På den andra ändan av tarmbiten görs en stomi, så att urinen kan ledas ut genom bukväggen den vägen. Urinen i en urostomi är ofta flockig eller grumlig. Det beror på att tarmludd från den tarm som bildar stomin sköljs med ut.
Påsen som samlar upp avföring kallas kolostomi. Kirurgen använder en bit av tjocktarmen och lägger ut på magen.
Du kommer att få träffa en stomiterapeut innan operationen. Stomiterapeuten markerar var på magen stomierna ska sitta. Det ska vara på ett ställe som känns bra och passar din kropp.
Så går det till
Du får en ryggbedövning med en tunn slang i ryggen. Slangen kopplas till en pump som ger kontinuerlig smärtlindring, en så kallad epidural. Sedan sövs du.
När du sover gör kirurgen ett snitt mitt på magen. 
Kirurgen gör ett snitt mitt på magen.
Du får två påsar på magen där urinen och avföringen samlas.
Operationssåret på magen sys ihop med en särskild tråd som försvinner av sig själv eller med metallklamrar, så kallade agraffer. Du får även ett förband. Operationssåret i underlivet sys ihop med en särskild tråd som vanligtvis försvinner av sig själv, men som ibland kan behöva tas bort av en kirurg efter cirka 14 dagar.
Ibland lägger kirurgen in ett dränage under operationen. Det är en slang som ligger inne i magen för att leda bort sårvätska från det opererade området. Sårvätskan rinner genom slangen och samlas upp i en påse. Vanligtvis sitter dränaget kvar ett par dygn efter operationen. Kirurgen bestämmer när dränaget ska tas bort.
Efter operationen skickas de bortopererade organen till patologen för en mikroskopisk analys.
Vad händer efteråt?
När operationen är klar flyttas du till en uppvakningsavdelning där vårdpersonalen övervakar hur du mår. Du får vara där från 2 timmar upp till ett dygn, beroende på operationens längd och omfattning.
Du får börja äta och dricka igen när du vaknar och mår tillräckligt bra, om du inte har fått andra instruktioner. Ibland får du näringsdryck för att få tillräckligt med näring. Målet är att du ska dricka minst 1,5 liter per dygn, inklusive näringsdrycker.
Aktivitet på sjukhuset
Målet är att du ska komma upp från sängen redan på operationsdagen. Personalen visar dig hur du bäst tar dig upp och rör dig för att inte belasta operationssåret. Det är bra om du är uppe så mycket du orkar.
Ett gåbord kan ge stöd när du är uppe och går.
Exempel på ett träningsprogram:
- Gå i korridoren minst 4 gånger under dagen.
- Var uppe ur sängen 6–8 timmar fördelat över dygnet.
Om du ligger mycket i sängen bör du trampa med fötterna fram och tillbaka. Det ökar blodcirkulationen och minskar risken för till exempel blodpropp.
Trampa med fötterna om du ligger mycket i sängen.
Du får inte sitta den första tiden, upp till 14 dagar, för att såret ska läka. Du kommer därför att behöva stå när du äter.
Andningsövningar
Det är viktigt med andningsövningar för att minska risken för komplikationer i lungorna, till exempel lunginflammation. Du övar genom att blåsa mot motstånd med hjälp av en PEP-pipa. Du får information och hjälpmedel av avdelningens fysioterapeut.
Du får träna andningen med en PEP-pipa.
Hur mår jag efteråt?
Du kan uppleva att det stramar i operationsområdena.
Det är normalt att ha lätt förhöjd kroppstemperatur men du ska inte ha feber.
Smärta och illamående
Det kan kännas obehagligt i halsen. Det beror på att du har haft en slang i halsen under operationen.
Du kan också må illa. Det finns läkemedel som lindrar det.
Du kommer att vara öm i magen de första veckorna. Smärtlindring är viktigt för din återhämtning – det gör att du kan sova bättre, röra på dig mer och andas lättare. Det är viktigt att du säger till vårdpersonalen om du har ont. Du kommer att få svara på hur ont du har på en skala från 0 till 10 vid flera tillfällen.
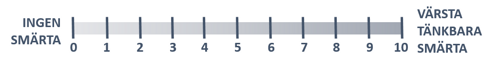
Du får säga hur ont du har på en skala från 0 till 10.
Den vanligaste smärtlindringen är värktabletter, ofta i kombination med ryggbedövning. Vilken smärtlindring du får kommer läkaren att bestämma tillsammans med dig. Vanliga alternativ är epiduralbedövning och opioider:
- Epiduralbedövning ges i ryggen genom en tunn slang som är kopplad till en pump. Slangen sätter narkosläkaren in i samband med operationen. Pumpen ger dig kontinuerlig smärtlindring som kan höjas och sänkas vid behov. Slangen tas vanligtvis bort efter 3 dagar och ersätts med tabletter.
- Opioider är morfinliknande preparat och ges som tabletter eller dropp, som komplement till annan smärtbehandling.
Det är viktigt att du tar de smärtstillande läkemedlen enligt ordination om du har ont. Du blir inte beroende av läkemedlen under den korta period du behöver dem.
Du får en läkemedelslista med dig när du skrivs ut.
Minskade tarmrörelser
Efter en operation minskar rörelserna i tarmen, och de första dagarna efter operationen har du vanligtvis inte avföring. Det bästa sättet att få i gång tarmen är att äta, dricka och röra på dig. Om det behövs kommer du att få läkemedel som stimulerar tarmfunktionen.
Blodförtunnande läkemedel
Du kommer att behandlas med blodförtunnande läkemedel, ofta som en spruta. Du får lära dig hur du gör innan du lämnar sjukhuset. För att förhindra blodproppar kommer du att behöva ta läkemedlet varje dag i några veckor efter operationen.
Du kan också behöva använda lårhöga stödstrumpor den första tiden.
Återhämtning och sjukskrivning
Det är vanligt att stanna på sjukhuset i 10–14 dygn.
I vissa regioner kan du åka till en rehabiliteringsklinik för att återhämta dig innan du kommer hem. Det innebär att du är på en plats där man fokuserar på fysioterapi, mat och allmän återhämtning. Prata med din kontaktsjuksköterska om vad som gäller i din region.
Du kan behöva vara sjukskriven i cirka 10 veckor, beroende på vad du arbetar med. Om du ska få ytterligare behandling är du ofta sjukskriven även under den tiden.
Du får räkna med att det tar några veckor innan du har fått tillbaka din energi. Mycket av energin går åt till läkningen, så din uthållighet kommer att vara begränsad under en period. Du kan känna dig trött, vara yr, ha ont eller känna annat obehag.
Aktivitet och begränsningar
De första 2 veckorna bör du undvika att sitta längre stunder än 20 minuter åt gången.
Efter operationen är bukväggen vid ärret försvagad. Det kan leda till att du får ett ärrbråck om du tar i för kraftigt för tidigt. Ett ärrbråck syns som en buktning vid ärret.
De första 6–8 veckorna bör du undvika följande:
- Att bära tungt, till exempel matkassar och tunga väskor.
- Aktiviteter som du upplever ansträngande, till exempel sitta på huk eller stå framåtböjd.
- Hård träning som löpning, styrketräning eller gympa. Tänk på att även tyngre arm- och benträning påverkar bukväggen.
- Ansträngande arbete, till exempel klippa gräs, tvätta fönster och skotta snö.
Undvik också att bada tills såret är läkt.
Gör gärna pulshöjande aktiviteter som inte påverkar magmusklerna, till exempel promenera och gå i trappor. Allt eftersom din styrka och kondition förbättras kan du öka intensiteten i dina aktiviteter.
Sårvård
Det är viktigt att du spolar av underlivet med ljummet vatten minst morgon och kväll tills såret är läkt.
Det är bra om du tittar hur du ser ut i underlivet med hjälp av en spegel. Då kan du följa hur ditt sår läker och se om något förändras i såret eller huden runt om.
Det kan hända att stygnen går upp. Det är inte farligt men det är bra om du meddelar vården. Såret sys inte igen utan det får då läka av sig självt.
Du kan följa hur såret läker med en spegel.
Uppföljning
Du kommer att ha kontakt med vården efter din operation så att de kan följa upp hur du mår. Du och din läkare beslutar hur och när uppföljningen ska göras och hur du får svaret på den mikroskopiska analysen.
När ska jag kontakta vården?
- Om du får en utbuktning eller svullnad bredvid eller i ärret.
- Om du får en svullnad i ena eller båda benen.
- Om du har frågor om hur och hur mycket du ska röra dig efter operationen.
- Om du får andnöd när du anstränger dig lätt, ont när du andas in eller hosta.
- Om du har tecken på infektion, som att det är rött och kladdigt kring såret, eller att du har illaluktande flytningar eller feber.
- Om det inte kommer urin eller avföring i stomierna.
- Om du har problem med stomipåsarna, till exempel dålig passform eller läckage.
- Om urinen ändrar utseende, luktar illa eller du får ont i ryggen, under revbenen på ena eller båda sidorna.
Det opererade området kan täckas med hud från en annan del av kroppen. Det kallas lambå. Du bör inte sitta den första tiden efter att du har fått lambån.
När operationsområdet är stort och inte går att sy ihop lägger man en lambå. Det innebär att operationssåret täcks med hud från en annan del av din kropp som ofta sitter nära operationsområdet. Låret är det vanligaste stället. I många fall är en plastikkirurg med vid operationen.
Hur mår jag efteråt?
Första tiden efter att du har fått en lambå bör du inte sitta. Du rekommenderas att stå eller ligga för att avlasta lambån.
Ofta får du ett dränage som sitter i cirka en vecka efter operationen. Det är en slang som leder bort sårvätska från det opererade området i vulva.
Såret vid tagstället kontrolleras dagligen när du är kvar på sjukhuset.
Det är viktigt att vara observant på tecken på infektion, som att såret är rött, svullet, varmt, gör ont eller att du har feber.
Ring din kontaktsjuksköterska om du känner dig osäker när du har skrivits ut från sjukhuset.
När ska jag kontakta vården?
- Om du får tecken på infektion, som att det är rött, svullet, varmt, kladdigt eller gör ont kring operationssåret eller att du har feber.
När du opereras tar man även bort lymfkörtlar. Efter operationen kan du bli svullen i nedre delen av magen, underlivet och benen.
Vad händer när lymfkörtlar tas bort?
Under en operation tar man bort lymfkörtlar i bäckenet, magen eller ljumsken. Det är individuellt hur detta påverkar cirkulationen av lymfvätska. Kroppen kan vanligen delvis kompensera genom att bilda nya förgreningar till andra lymfkärl eller vener.
En svullnad som beror på att lymfkörtlar har tagits bort eller lymfkärl har skadats kallas för lymfödem.
När lymfkörtlar i ljumsken har tagits bort ökar risken att få lymfödem i benet på den opererade sidan. När lymfkörtlar i bäckenet har tagits bort ökar risken att få lymfödem i benen och underlivet. Trötthet, tyngdkänsla och svullnad i det ena eller båda benen kan vara ett tecken på att lymfsystemet är överbelastat.
Risk för infektion
Att lymfkörtlar har tagits bort innebär en viss ökad risk för infektion i kroppsdelen. Du bör vara uppmärksam på tecken på infektion i lymfsystemet, så kallad rosfeber. Då kan benet eller underlivet bli svullet, rött, varmt och göra ont. Oftast får du även feber.
Vid tecken på infektion ska du genast kontakta vården för bedömning och eventuell antibiotikabehandling.
Efter operationen
Svullnad
Den första tiden efter operationen är det normalt med en svullnad i nedre delen av magen, underlivet och benen.
Om det blir svullet, varmt och gör ont i bara det ena benet kan det vara en blodpropp. Kontakta då vården.
Om du är svullen i underlivet eller blygdläpparna kan du lägga extra tryck med till exempel en binda i en tajt trosa.
Lymfläckage
Sårvätska är en blandning av blod och lymfvätska. Den samlas ofta upp i ett så kallat dränage, en slang från operationsområdet. Ren lymfvätska är genomskinlig eller svagt gul. Det är normalt att sårvätska eller ren lymfvätska kan läcka från operationssåret eller från slidan. Ibland kan du behöva använda inkontinensskydd den första tiden efter operationen.
Om du har stora besvär
Om du har stora besvär med svullnad och lymfläckage kan du kontakta din kontaktsjuksköterska för rådgivning. Hen kan också remittera dig till en lymfterapeut om du fortfarande är svullen efter 2 månader.
Råd
- Fysisk aktivitet är bra för att förbättra blodcirkulationen och läkningen. Följ dock de restriktioner som du fick efter operationen.
- Håll din vikt inom normala gränser.
- Håll huden hel och mjuk. Smörj med hudlotion vid behov.
- Rengör småsår noggrant.
När ska jag kontakta vården?
- Om du får ny svullnad, rodnad, värmeökning och värk i benet eller underlivet.
- Om du får feber över 38 grader.
Splenektomi är en operation där din mjälte tas bort.
Du kan leva ett normalt liv
Mjälten har en viss betydelse för kroppens försvar mot infektioner. Men om du är frisk i övrigt har andra organ samma funktion som mjälten. Därför kan du leva ett fullt normalt liv utan din mjälte. Du blir till exempel inte oftare förkyld.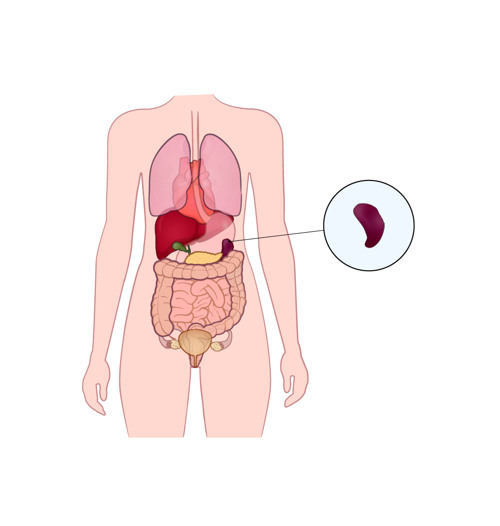
Mjälten med kringliggande organ
Ökad risk för allvarlig infektion
Däremot ökar risken för en allvarlig infektion, till exempel blodförgiftning, eftersom kroppens försvar inte är lika snabbt och effektivt. Oftast gäller det bakterier som i vanliga fall ger infektioner i öronen och luftvägarna, alltså lungorna, halsen och näsan. Det är viktigt att du snabbt bedöms av en läkare om du får hög feber, frossa och allmän sjukdomskänsla.
Risken för en allvarlig infektion minskar med tiden efter operationen.
Du erbjuds vaccin
Du erbjuds vaccin mot vanliga luftvägsbakterier (pneumokocker) och bakterier som kan orsaka hjärnhinneinflammation (meningokocker). Vaccinerna ges och fylls på enligt rekommendationer.
En operation leder ofta till vissa biverkningar. Det finns också en liten risk för komplikationer. Det är viktigt att du följer de råd om egenvård du får för att minska risken och lindra besvären.
Biverkningar
Trötthet
Det är vanligt att du känner dig trött efter en operation. Om du har varit sövd eller fått lugnande läkemedel ska du inte köra bil eller något annat fordon det första dygnet. Du kan vara trött i flera veckor och ibland månader efter operationen, eftersom kroppens återhämtning tar mycket energi.
Illamående
Du kan må illa efter att ha varit sövd. Det går oftast över inom några timmar. Du kan få läkemedel om du har stora besvär.
Smärta
Att ha ont efter en operation är vanligt. Smärtan behandlas med läkemedel. Det är viktigt att du är väl smärtlindrad för att kunna återhämta dig snabbt.
Förstoppning
Förstoppning kan orsakas av att tarmarnas naturliga rörelser störs av operationen och av vissa smärtstillande läkemedel. Förstoppning kan leda till illamående, magknip och spänd mage. Besvären brukar försvinna efter några dagar. Du kan få läkemedel om du har stora besvär.
Problem med att kissa
Det är ibland svårt att kissa efter operationen. Ta kontakt med din kontaktsjuksköterska om det skulle inträffa. Om du inte kan kissa alls, sök vård akut.
Besvär i halsen
Om du har varit sövd under operationen kan du känna obehag i halsen. Det beror på att du har haft en slang där. Besvären går oftast över inom några dagar.
Slemmet i halsen kan bli segt och vara svårt att hosta upp. Undvik att ligga eller sitta mycket för att lindra besvären. Drick mycket för att göra det lättare att hosta upp slemmet.
Du kan också göra andningsövningar som vidgar lungorna. Andas 10 djupa andetag i följd en gång i timmen under dagen.
Lymfödem
Lymfödem kan uppstå efter några månader eller flera år efter en operation. Tidiga tecken på lymfödem är svullnad, domningar eller en känsla av tyngd eller spänningar i nedre delen av magen, underlivet, höfterna, rumpan eller benen. Ta kontakt med din kontaktsjuksköterska om du har något av dessa besvär.
Sårinfektion
I vissa fall kan det uppstå en infektion i operationssåret som behöver behandlas med antibiotika. Kontakta vården om du har ett eller flera av dessa symtom:
- rodnad
- svullnad
- ökad smärta
- såret vätskar
- huden vid såret känns varmare än huden runt omkring
- feber.
Blodpropp
Risken för blodpropp ökar efter en operation. Därför får du läkemedel för att minska risken. Du kommer att få veta hur du ska ta läkemedlet och hur länge du behöver ta det.
Urinvägsinfektion
Det finns flera tecken på urinvägsinfektion. Du kan ha ett eller flera av dessa symtom:
- behöva kissa ofta
- känna att det svider när du kissar och precis efteråt
- ha ont i nedre delen av magen över urinblåsan
- känna dig småfrusen
- se blod i urinen.
Postoperativ svullnad
Om lymfkörtlar har tagits bort finns en risk att lymfvätska samlas. Det kan leda till att du blir svullen över nedre delen av magen, underlivet och låren. Detta är inte lymfödem, utan kallas postoperativ svullnad. Oftast försvinner svullnaden inom 2–3 månader. Svullnaden behöver inte innebära att du har större risk att utveckla lymfödem.
Råd vid svullnad i blygdläpparna:
- Lägg en binda i tajta trosor, baddräkt eller liknande. Detta kan minska obehaget.
- Lägg bäckenet högt med till exempel kuddar under, eller tippa sängen något bakåt (om du är på vårdavdelningen). Tryck samtidigt på blygdläpparna med handen.
Råd vid svullnad i underlivet eller över blygdbenet:
- Lägg en binda i tajta trosor, baddräkt eller liknande.
- Om det inte räcker kan du lägga extra tryck med till exempel en bit skumgummi.
- Använd cykelbyxor med kompression.
Vid svullnad i benen kan du prova ut lårhöga stödstrumpor. Använd dem dagtid tills svullnaden har försvunnit.
Komplikationer
Komplikationer efter en operation är ovanliga, men de kan vara allvarliga. En komplikation kan leda till att vårdtiden förlängs. Det är viktigt att du är uppmärksam på symtom och följer de råd du får om sårvård, hygien och fysisk aktivitet.
När ska jag kontakta vården?
- Om du får feber över 38 grader, frossa eller sämre allmäntillstånd.
- Om du får andra tecken på infektion som att såret blir ömt, svullet, rött och varmt.
- Om det blöder mycket från såret.
- Om någon kroppsdel känns öm, svullen, röd och varm.
- Om du får andnöd, hosta eller håll i sidan som gör ont när du andas in.
- Om du får plötsligt ont i bröstet eller ryggen.
- Om du inte kan kissa.
Att vara fysiskt aktiv förbättrar många av kroppens funktioner. Därför är det viktigt att du rör på dig efter operationen, både på sjukhuset och när du har kommit hem. Du kan få råd om fysisk aktivitet av vårdpersonalen eller en fysioterapeut.
Fysisk aktivitet efter en operation bidrar till att
- få i gång blodcirkulationen, vilket förbättrar sårläkningen och minskar risken för lunginflammation och blodpropp i benen
- få i gång tarmarna och minska risken för förstoppning och illamående
- förbättra lungfunktionen, vilket minskar risken för lunginflammation och slem i lungorna
- minska risken för stela leder och svaga muskler.
Aktivitet på sjukhuset
Du bör ligga i sängen så lite som möjligt och vara fysiskt aktiv så snart du kan efter operationen. Personalen visar dig hur du bäst tar dig upp och rör dig utan att belasta operationssåret.
Efter större operationer är det vanligt att behöva ligga i sängen en kortare eller längre period. Men du återhämtar dig snabbare och får färre komplikationer om denna period blir så kort som möjligt. Att sitta upp i sängen eller på en stol, stå och gå förbättrar många av kroppens funktioner. All rörelse är betydelsefull.
Om du ligger ner mycket bör du röra på fötterna fram och tillbaka. Det ökar blodcirkulationen och minskar risken för till exempel blodpropp.
Trampa med fötterna om du ligger mycket i sängen.
Andningsträning
Att sitta upp och vara fysiskt aktiv minskar risken för komplikationer som lunginflammation, men ibland behövs också andningsträning. I så fall kan du rekommenderas olika andningsövningar med eller utan hjälpmedel. Du bör träna ofta eftersom effekten är kort. Rekommendationen är varje vaken timme under den första tiden efter operationen. Träna enligt de instruktioner du får av vårdpersonalen.
Aktivitet när du har kommit hem
Målet är att du ska återgå till din vanliga eller en högre funktionsnivå än före operationen. Under tiden såret läker, vanligtvis 6–8 veckor, kan du behöva undvika tyngre belastning som styrketräning och tunga lyft. Oftast går det ändå bra med lättare fysisk aktivitet. Att röra på dig kan leda till snabbare återhämtning och läkning.
Starta med lugnare aktiviteter som promenader eller lättare övningar och öka på belastningen allteftersom. Det är vanligt att vara trött, men försök ändå att vara så aktiv du kan.
Råd om fysisk aktivitet kan du få från en fysioterapeut och annan vårdpersonal. Du kan också få fysisk aktivitet på recept, FaR.
> Läs mer på 1177.se. Sök på Fysisk aktivitet på recept.
Lymfödem innebär att en kroppsdel svullnar efter att lymfkörtlar har tagits bort vid en operation eller skadats av strålbehandling. Svullnaden kan behandlas med kompressionsplagg. Det är viktigt att du rör på dig för att förebygga och lindra lymfödem.
Lymfödem beror på att lymfvätska inte flödar som det ska genom lymfsystemet. I stället kan lymfvätskan samlas i en kroppsdel som då blir svullen.
De flesta lymfödem uppstår under första året efter en operation eller strålbehandling. Lymfödem kan också uppstå efter några månader eller flera år.
Tidiga tecken på lymfödem är att en kroppsdel svullnar, domnar eller känns tung och spänd.
Råd till dig som har risk att utveckla lymfödem
- Kontakta vården om en kroppsdel svullnar eller känns tung och spänd. Det är viktigt att du söker hjälp så tidigt som möjligt. Lymfödem är lättare att behandla i ett tidigt skede.
- Fysisk aktivitet är viktigt för din hälsa och för att förebygga lymfödem. Mycket stillasittande ökar risken för lymfödem, men det gör inte träning. Om du är otränad bör du börja träna försiktigt och öka långsamt. All rörelse räknas.
- Övervikt kan öka risken för lymfödem. Försök därför att ha en hälsosam vikt.
- Håll huden ren och mjuk, så att du inte får sprickor, sår och infektioner. Smörj huden med en mjukgörande kräm. Raka inte benen.
- Om en kroppsdel blir röd, varm och svullen, och om du får hög feber, kan du ha fått rosfeber. Då är det viktigt att du söker vård snabbt och får antibiotika.
För att skydda såret bör du sätta dig genom att först lägga dig på sidan. Då använder du inte magmusklerna lika mycket.
Gör så här:
1. Böj benen.
2. Lägg dig på sidan.
3. För ut benen över sängkanten. Tryck dig upp till sittande med hjälp av dina armar.
4. För att lägga dig ner, följ bilderna i omvänd ordning.
För att skydda såret bör du ställa dig upp genom att först lägga dig på sidan. Vårdpersonalen hjälper dig att hitta rätt teknik.
Gör så här:
1. Böj benen.

2. Lägg dig på sidan.
3. För ut benen över sängkanten. Res dig upp med hjälp av dina armar.
4. För att lägga dig ner, följ bilderna i omvänd ordning.
Det är viktigt att du följer de instruktioner du får om hur du ska sköta ditt/dina operationssår. Det gör att såren läker bättre och risken för infektioner minskar. Det är också viktigt att du får behandling om du har ont, att du kommer i gång att röra på dig och att du sover bra.
Berätta för din läkare eller kontaktsjuksköterska om du har ont, så att du kan få behandling och råd om egenvård.
Såret på magen
Huden i operationsområdet läker på cirka 7–14 dagar beroende på typen av operation.
Muskler och hinnor i operationsområdet läker på cirka 3 månader.
Du kan ha sämre känsel vid ärret. Känseln kommer oftast tillbaka efter 3–6 månader.
Såret på magen täcks av ett förband. Om såret fuktar igenom förbandet under de första dygnen, får du hjälp av personalen på sjukhuset att förstärka det med en torr kompress. Om du har lämnat sjukhuset och såret vätskar så att förbandet är helt genomblött, ska du byta det. Tvätta alltid händerna noga innan du byter förbandet.
Förbandet kan oftast tas bort efter 3 dagar, men ibland behöver det sitta längre. Du får veta vad som gäller för dig. Därefter behövs sällan något förband. Om du vill kan du ha en kirurgtejp på såret. Tejpen bör bytas två gånger per vecka.
Stygnen eller agrafferna tas oftast bort efter cirka 7–14 dagar, beroende på om du har opererats med titthålsteknik eller öppen teknik. När du skrivs ut från sjukhuset får du veta vad som gäller för dig och var de ska tas bort.
När livmodern har tagits bort
När livmodern har tagits bort har du ett sår i toppen av slidan. Såret läker efter 6–8 veckor. Du behöver inte tvätta dig på något speciellt sätt.
Efter de första dagarnas blödning efter operationen, är det normalt att ha en brun eller blodblandad flytning under tiden såret läker. Efter cirka 10 dagar kan det komma en liten blödning i samband med att såret läker. Du ska inte använda en tampong eller menskopp, utan i stället en binda.
Sex och samliv
Vänta med att ha vaginalt samlag i 8–10 veckor efter operationen. Då går det bra, under förutsättning att du har slutat blöda. Syftet med att vänta är att minska risken för infektion och andra komplikationer.
Sex utan penetration går bra efter någon vecka. Följ de anvisningar du får av din läkare eller sjuksköterska.
Det är vanligt att känna obehag vid samlag under en begränsad tid efter operationen. Om det fortsätter göra ont att ha vaginalt samlag eller annan form av penetrerande sex är det viktigt att du söker hjälp. Det finns oftast en förklaring och möjlighet att få hjälp med problemen. Prata med din kontaktsjuksköterska eller läkare.
Dusch och bad
De flesta förband tål att duschas på. Följ de anvisningar du får innan du åker hem. När du har tagit bort förbandet kan du duscha som vanligt, men du ska inte gnugga på såret de första 2 veckorna. Det går bra att duscha även om såret är infekterat.
Undvik att bada och basta tills såret är läkt och du inte längre blöder från slidan.
Sårinfektion
Några millimeters rodnad kring sårkanter och stygn är normalt, men det händer att operationssåret blir infekterat. En infektion uppstår vanligtvis tidigast 3 dagar efter operationen. Tecken på infektion är feber, ökande smärta och en växande svullnad och rodnad kring såret.
Om detta inträffar ska du kontakta mottagningen där du blev opererad eller din kontaktsjuksköterska.
Ärr
När stygnen tas bort har huden läkt ihop så att den håller för påfrestningar, men det tar många månader innan ärret får sitt slutliga utseende. Ärr kan bli röda, hårda, upphöjda och klia, men med tiden bleknar de, sjunker ihop och blir mjuka.
Du kan använda hudvänlig kirurgtejp över såret. Kirurgtejpen stimulerar till läkning och ger ett finare ärr om den används under en längre period.
Skydda ärret mot sol under minst ett år så undviker du att få bestående ändring av hudens färg.
Det är normalt med sämre känsel kring ärret. Känseln återkommer oftast tillbaka, men det kan ta flera månader.

Kontakta vården om du har feber över 38 grader, eftersom det kan vara tecken på infektion.
När ska jag kontakta vården?
- Om du har feber över 38 grader, frossa eller sämre allmäntillstånd.
- Om du har en ökande smärta och en växande svullnad och rodnad kring såret.
- Om det blöder mycket från operationssåret.
- Om det blöder mycket från slidan.
> Läs mer på 1177.se. Sök på Operationssår.
Läkemedelsbehandling
Läkemedel vid cancer fungerar på olika sätt och kan användas i olika syften. Ofta kombineras olika typer av läkemedel. Vissa läkemedel får du på sjukhuset och andra kan du ta hemma.
Olika läkemedel verkar på olika sätt
Det finns flera olika typer av läkemedel för att behandla cancer och de fungerar på olika sätt:
- Cytostatika, eller cellgifter som det ibland kallas, är ett samlingsnamn för många olika läkemedel som hämmar celler på olika sätt.
- Målriktade läkemedel riktas mot specifika ämnen i cancercellerna.
- Immunterapi är olika läkemedel som stärker immunförsvaret så att det blir verksamt mot cancern.
- Läkemedel som påverkar kroppens hormoner används vid en del cancersjukdomar. Det kallas även för endokrin terapi, hormonell behandling eller antihormonell behandling, beroende på hur läkemedlet verkar i kroppen.
Ofta kombineras läkemedel som verkar på olika sätt. De kan ges samtidigt eller efter varandra.
Syftet kan variera
Behandlingen kan ha olika syften:
- bli av med sjukdomen
- hindra återfall, alltså att sjukdomen kommer tillbaka
- förlänga livet
- lindra symtom.
Du kan få läkemedlen på olika sätt
Läkemedlen kan ges som dropp eller spruta på sjukhuset, eller kapslar eller tabletter som du tar hemma.
Ibland ges läkemedlen kontinuerligt varje dag, och ibland i form av kurer som du får i omgångar.
Cytostatika är läkemedel som verkar genom att skada cancerceller som delar sig. Du kan få en eller flera sorters cytostatika. Vissa sorter ges på sjukhuset och andra kan du ta själv hemma. Du behöver vara försiktig när du hanterar läkemedel och kroppsvätskor under behandlingen.
Cytostatika kallas ibland för cellgifter eller kemoterapi. Läkemedlen är effektiva mot cancerceller men påverkar även friska celler i kroppen, till exempel hårceller och könsceller.
Nyare läkemedel kan vara en kombination av cytostatika och målriktade läkemedel. Dessa riktar in sig mer specifikt mot cancercellerna.
En cytostatikabehandling kan bestå av flera olika läkemedel. Du kan få cytostatika som enda behandling eller i kombination med andra behandlingar, till exempel före eller efter en operation.
Behandlingen ges ofta i omgångar, så kallade kurer, med viss tid emellan. Hur många kurer och hur höga doser du får anpassas efter dig.
Så går det till
Cytostatika får du direkt i blodet genom dropp, pump eller spruta, eller tar som tabletter eller kapslar.
Om du ska få cytostatika genom dropp, får du ofta en tunn slang i ett blodkärl som kan sitta kvar så länge du behöver den. Det kan vara till exempel en subkutan venport eller PICC-line.
Tabletter och kapslar med cytostatika tar du själv hemma.
Så hanterar du läkemedlet
- Förvara läkemedlet skyddat för barn och obehöriga.
- Tabletter får inte delas eller krossas. Kapslar får inte öppnas. Prata med din behandlingssjuksköterska, kontaktsjuksköterska eller apoteket om du har svårt att svälja tabletterna eller kapslarna.
- Använd sked eller handskar när du tar i tabletterna eller kapslarna. Diska skeden, släng handskarna och tvätta händerna direkt efteråt. Detta ska du göra för att skydda andra som kanske rör vid samma ytor som du. Det påverkar inte dig själv om du tar i tabletterna eller kapslarna.
- Tabletter och kapslar som du inte har använt ska du lämna tillbaka till ett apotek.
Vanligt att lämna blodprov
Behandlingen med cytostatika kan göra att du får sämre blodvärden. Det är därför vanligt att lämna blodprov i samband med behandlingen. Vilka prover och hur ofta de kontrolleras beror på vilken typ av behandling du får och hur du reagerar på den.
Du får veta om något behöver ändras
Om något behöver ändras kontaktas du. Om du inte hör något fortsätter du din behandling som planerat och lämnar blodprover enligt remissen.
I vissa regioner kan du se dina provsvar om du loggar in på 1177. Det är då viktigt att veta att dina värden kan avvika från normalvärdena för personer som inte behandlas mot cancer. Du behöver inte bli orolig om dina värden avviker, utan lita på att läkaren hör av sig om något behöver ändras.
Du kan få biverkningar
Cytostatika påverkar även friska celler, vilket kan ge olika biverkningar. Exempel på biverkningar av cytostatika är illamående, håravfall och ökad infektionskänslighet.
Vi människor reagerar olika på läkemedel. Därför går det inte alltid att säga vilka biverkningar du kommer att få. I beskrivningen av läkemedlet ser du vilka biverkningar din behandling kan ge. Det är olika hur länge man har biverkningar. För en del kan det ta flera år efter avslutad behandling innan biverkningarna försvinner helt.
Vissa biverkningar går att förebygga. Du kan därför ordineras ytterligare läkemedel mot till exempel illamående eller allergiska reaktioner.
Hantera kroppsvätskor säkert för att skydda andra
Kroppen gör sig av med resterna av cytostatikan genom olika kroppsvätskor, till exempel urin och avföring. Mängden cytostatika i kroppsvätskorna är störst direkt efter en kur. Olika läkemedel tar olika lång tid att få ur kroppen.
Generellt gäller att du bör vara försiktig med dina kroppsvätskor under behandlingen och de 7 första dygnen efter att behandlingen är slut, för att skydda personer i din omgivning. Du kan få andra råd från vårdpersonalen.
Tvätt och hygien
- Om någon annan hanterar dina kroppsvätskor ska hen alltid använda engångshandskar.
- Om du svettas så att kläder och lakan blir blöta bör du duscha och byta kläder och sängkläder.
- Tvätta kläder och tyger som har fått spill av kroppsvätskor direkt om det går, helst separat. Använd vanligt tvättmedel. Om du inte kan tvätta direkt, förvara dem i en sluten plastpåse så länge.
- Sitt ner på toaletten för att undvika att stänka urin. Fäll ner locket innan du spolar, och spola två gånger. Om du använder mulltoalett, utedass eller torrtoalett, strö kalk eller toalettströ efter besöket.
Slänga avfall
- Torka upp spill av kroppsvätskor med papper eller en trasa som du kan kasta. Lägg avfallet i en plastpåse, knyt ihop den och släng direkt i soporna. Sortera som restavfall. Tvätta ytan med rengöringsmedel och vatten.
- Lägg inkontinensskydd, blöjor och stomipåsar i en plastpåse och släng direkt i soporna. Sortera som restavfall.
- Om du har urinkateter, byt påse istället för att tömma den. När du har kopplat bort den använda påsen, gör en knut på kopplingsslangen. Lägg kateterpåsen med slang i en plastpåse och släng direkt i soporna. Sortera som restavfall.
Om du ammar
Cytostatikan kan gå över i bröstmjölk. Därför ska du inte amma under behandlingen och en tid efteråt. Hur lång tid beror på vilka läkemedel du får.
Andra läkemedel, naturläkemedel och kosttillskott
Du kan behöva göra uppehåll med dina vanliga läkemedel under cytostatikabehandlingen, eller ändra dosen. Du och din läkare pratar om det innan behandlingen startar. Din läkare behöver också veta om du ändrar något i din vanliga medicinering medan du får behandling mot cancer.
Viktigt att berätta vad du använder
Berätta om du tar naturläkemedel eller kosttillskott. Effekten av vissa cytostatika kan påverkas av vissa livsmedel och preparat, till exempel grapefrukt, grapefruktjuice, johannesört och granatäpplen. Effekten kan bli både förstärkt och försvagad och din läkare behöver därför veta vad du använder.
Sköt om din munhälsa
Det är viktigt att sköta om din munhälsa under tiden du behandlas med cytostatika. Använd en mjuk tandborste och mild tandkräm för att förebygga besvär.
Att gå till tandläkaren
Undvik att gå till tandläkaren eller tandhygienisten under cytostatikabehandlingen, eftersom du är infektionskänslig.
Prata med din läkare om du behöver gå till tandläkaren och berätta för din tandläkare att du behandlas med cytostatika.
Övrigt att tänka på
- Om du behöver vaccinera dig, fråga din läkare om det går bra och i så fall när.
- Behandlingen är inget hinder för att få massage, men din sjukdom kan vara det. Prata med din läkare. Beröring och taktil massage går alltid bra.
> Läs mer på 1177.se. Sök på Behandling med cytostatika vid cancer och Att lämna blodprov.
> Se en film om Behandling vid livmoderkroppscancer med cytostatika

Eller scanna QR-koden för att komma till filmen.
Film: Behandling vid livmoderkroppscancer med operation

Det är vanligt att må illa och ha svårt att äta vid cytostatikabehandling. Men med hjälp av effektiva förebyggande läkemedel behöver besvären inte bli så stora. Du kan också få råd om vad du kan göra själv för att minska besvären.
Det är viktigt att du följer ordinationen om förebyggande läkemedel från sjuksköterskan eller läkaren. Om du ändå mår illa, kontakta vården så att du kan få hjälp. Det kan finnas andra sätt att ta läkemedlen på eller andra saker att tänka på så att du inte fortsätter att må illa. Vissa läkemedel mot illamående kan till exempel ge förstoppning som i sin tur kan förstärka illamåendet.
Det finns också mycket du kan göra själv för att minska illamående, aptitlöshet och smakförändringar. Prata med din kontaktsjuksköterska för att få råd om vad du kan göra.
Du kan svara på frågor för att få hjälp
Genom att berätta för vården hur du har mått kan du få bästa möjliga behandling i fortsättningen. Det kan vara bra om du kan beskriva bland annat:
- hur du har upplevt illamåendet
- vilken tid på dygnet du har mått illa
- om du har kräkts
- om du har gått ner i vikt.
Ibland ombeds du fylla i ett formulär för att beskriva ditt illamående.
När ska jag kontakta vården?
- Om du mår illa trots att du har tagit läkemedel mot illamående.
- Om du har svårt att äta och dricka tillräckligt.
- Om du kräks ofta.
En del behandlingar innebär att du behöver vara på sjukhuset för att få läkemedlet i en spruta eller som dropp. Om du får dropp kan det ta några minuter eller några timmar, beroende på vilken behandling du får. De flesta kan gå hem samma dag.
Hur ska jag förbereda mig?
Ta gärna med något att läsa eller lyssna på, till exempel böcker, musik eller radioprogram.
Vanligtvis får närstående följa med, men tänk på att visa hänsyn till andra patienter. Närstående som känner sig sjuka ska stanna hemma. Ibland gäller särskilda restriktioner.
Både patienter och personal kan vara känsliga mot lukter. Ta därför inte med kryddstark mat eller doftande blommor och ha inte på dig parfym.
Prata med kontaktsjuksköterskan eller den behandlingsansvariga sjuksköterskan om du har frågor om vad som gäller där du ska få behandling.
Så går det till
Du kommer till sjukhuset samma dag som du ska få behandlingen.
Behandlingen ges på en avdelning där patienter med olika typer av cancer behandlas. En sjuksköterska ansvarar för dig och din behandling.
Läkemedlet ges som antingen spruta eller dropp. Droppet ges genom en slang eller dosa kopplad till ett blodkärl. Slangen eller dosan kallas infart.
Om du får dropp tar det allt mellan 10 minuter och några timmar, beroende på vilken behandling du får. Då får du en plats i en säng eller en bekväm stol. Det är bra att dricka extra vätska i samband med behandlingen.
Ibland behöver du få cytostatika under en längre tid och kan då få gå hem med dropp via en bärbar infusionspump, även kallad infusor. När pumpen ska tas bort får du hjälp av hemsjukvården eller på sjukhuset. Ibland kan du även få lära dig att koppla bort pumpen själv.
Så här kan en bärbar cytostatikapump se ut.
Hur mår jag efteråt?
De flesta som får behandling kan gå hem samma dag.
Efter vissa behandlingar är det viktigt med övervakning. Då kan du behöva stanna kvar på sjukhuset i något eller några dygn.
Du får inte gå från avdelningen förrän behandlingen och efterkontrollerna är klara.
Bra att veta
Vårdpersonalen följer skyddsföreskrifter under behandlingen. Till exempel använder de speciella skyddskläder när de hanterar cytostatika.
Du har en cancerform som behöver hormoner för att växa. Antihormonell eller hormonell behandling innebär att du får läkemedel som påverkar hormonerna så att cancercellerna slutar växa. Behandlingen kan pågå i flera år.
Antihormonell eller hormonell behandling kallas också endokrin behandling.
Du kan få behandlingen som enda behandling eller tillsammans med operation, strålbehandling eller cytostatikabehandling. Du kan också få antihormonell behandling för att minska risken för återfall.
Det är vanligt att behöva behandling i flera år.
Så går det till
Du kan få läkemedlet som tabletter, kapslar eller en spruta. Om du inte är opererad kan du få läkemedlet genom en spiral som sätts in i livmodern.
Tabletterna får bara delas om de har en skåra. Kapslarna får inte delas eller krossas.
Tabletter och kapslar som du inte har använt ska du lämna tillbaka till ett apotek.
Du kan få biverkningar
Behandlingen kan ge biverkningar. Vilka biverkningar du kan få beror på varför du behöver behandlingen, och vilka hormoner som påverkas. I beskrivningen av läkemedlet ser du vilka biverkningar din behandling kan ge.
Berätta hur du mår för din kontaktsjuksköterska eller läkare. Då kan du få behandling och råd om vad du kan göra själv för att må bättre.
Andra läkemedel, naturläkemedel och kosttillskott
Du och din läkare pratar om vilka andra läkemedel du använder, innan behandlingen startar. Det är viktigt att du även berättar om du tar naturläkemedel eller kosttillskott.
Övrigt att tänka på
- Om du behöver vaccinera dig, fråga din läkare om det går bra och i så fall när.
Vid spridd livmoderkroppscancer ges vanligtvis läkemedlet medroxiprogesteronacetat (Provera) som liknar det kvinnliga könshormonet progesteron. Syftet är att hämma tillväxten av tumören.
Så går det till
Du tar läkemedlet varje dag utan uppehåll enligt läkarens ordination.
Om du glömmer att ta en dos ska du inte ta dubbel dos nästa dag.
Biverkningar du kan få
Biverkningarna du kan få av behandlingen påminner om klimakteriebesvär. Det är dock inte alla som får besvär av behandlingen. Dessa är de vanligaste biverkningarna:
- viktuppgång
- värmevallningar och svettningar
- ledvärk
- sömnsvårigheter
- huvudvärk
- förstoppning
- illamående.
Det finns också en ökad risk för blodproppar.
Läkemedlet brukar inte påverka dina blodvärden och du blir inte infektionskänslig av behandlingen.
Ta kontakt med din läkare eller kontaktsjuksköterska om du har biverkningar som inte lindras av egenvård.
Viss cancer behöver hormoner för att växa. Hormonell behandling innebär att du får läkemedel som påverkar kroppens egna hormoner så att cancercellernas tillväxt stoppas eller hämmas. Hormonell behandling kallas också endokrin behandling.
När livmoderkroppscancern inte går att operera kan ibland hormonspiral användas som behandling. Det är inte en botande behandling men kan bromsa sjukdomen och minska symtom som vaginala blödningar.
Blödningar i början av behandlingen
De första veckorna av behandlingen kan du få vaginala blödningar. Kontakta vården om du fortsätter att blöda eller får tillbaka blödningar i ett senare skede.
Målriktade läkemedel riktar sig mot specifika ämnen i cancercellen, blodet eller cancervävnaden. Du kan få läkemedlet som sprutor eller dropp på sjukhuset, eller tabletter eller kapslar som du tar hemma. Du behöver vara försiktig när du hanterar läkemedel och kroppsvätskor under behandlingen.
Det finns många olika målriktade behandlingar. Vilken typ av målriktad behandling du får beror på egenskaper hos tumören. Din läkare berättar vad som gäller för dig.
Här är några exempel på vad målriktad behandling kan vara:
- Angiogeneshämmare: Påverkar cancertumörens blodkärl så att det blir svårare för cancercellerna att växa till och sprida sig.
- Parphämmare: Påverkar cancercellens förmåga att laga de DNA-skador som ofta uppstår i friska och sjuka celler. Det gör att cancercellerna till slut dör.
- Proteinkinashämmare: Blockerar ämnen som stimulerar cancercellens tillväxt och delning. Det leder till sämre tillväxt av tumören.
- Antikroppar: Kallas också biologiska läkemedel. De söker upp och hämmar en viss sorts proteiner i kroppen. Det försvårar cancerns tillväxt, eller stärker immunförsvaret mot cancern.
Så går det till
Läkemedlet får du direkt i blodet som spruta eller dropp, eller tar som tabletter eller kapslar.
Tabletter och kapslar tar du själv hemma.
Så hanterar du läkemedlet
- Förvara läkemedlet skyddat för barn och obehöriga.
- Tabletterna får inte delas eller krossas. Kapslar får inte öppnas. Prata med din behandlingssjuksköterska, kontaktsjuksköterska eller apoteket om du har svårt att svälja dem.
- Använd sked eller handskar när du tar i tabletterna eller kapslarna. Diska skeden, släng handskarna och tvätta händerna direkt efteråt. Detta ska du göra för att skydda andra som kanske rör vid samma ytor som du. Det påverkar inte dig själv om du tar i tabletterna eller kapslarna.
- Tabletter och kapslar som du inte har använt ska hanteras som riskavfall. Fråga ditt apotek om de kan ta emot dem. Annars kan du lämna tillbaka dem till sjukhuset.
Vanligt att lämna blodprov
Behandlingen kan göra att du får sämre blodvärden. Det är därför vanligt att lämna blodprov i samband med behandlingen. Vilka prover och hur ofta de kontrolleras beror på vilken typ av behandling du får och hur du reagerar på den.
Du får veta om något behöver ändras
Om något behöver ändras kontaktas du. Om du inte hör något fortsätter du din behandling som planerat och lämnar blodprover enligt remissen.
I vissa regioner kan du se dina provsvar om du loggar in på 1177. Det är då viktigt att veta att dina värden kan avvika från normalvärdena för personer som inte behandlas mot cancer. Du behöver inte bli orolig om dina värden avviker, utan lita på att läkaren hör av sig om något behöver ändras.
Du kan få biverkningar
Vilka biverkningar du får beror på vilket läkemedel du får, hur stor dosen är och om du får annan behandling samtidigt. I beskrivningen av läkemedlet ser du vilka biverkningar din behandling kan ge. Biverkningar som kan förekomma är bland annat illamående och allergiska reaktioner.
Berätta hur du mår för din kontaktsjuksköterska eller läkare. Då kan du få behandling och råd om vad du kan göra själv för att må bättre.
Du kan ordineras ytterligare läkemedel för att förebygga biverkningar.
Hantera kroppsvätskor säkert för att skydda andra
Kroppen bryter ner målriktade läkemedel till vattenlösliga ämnen och gör sig av med dem genom olika kroppsvätskor, till exempel urin, avföring och kräkningar. Det kan därför finnas risker när du hanterar kroppsvätskor efter att ha tagit vissa målriktade läkemedel som tabletter och kapslar. Antikroppar kan hanteras som vanliga läkemedel och kräver inga särskilda skyddsåtgärder.
Om du har omsorgspersonal hemma, informera dem om att du behandlas med målriktade läkemedel mot cancer.
Följ dessa råd:
Tvätt och hygien
- Om någon annan hanterar dina kroppsvätskor bör hen alltid använda engångshandskar.
- Tvätta textilier som har fått spill av kroppsvätskor direkt om det går, helst skilt från annan tvätt. Använd vanligt tvättmedel. Om du inte kan tvätta direkt, förvara dem i en sluten plastpåse så länge.
- Sitt ner på toaletten för att undvika att stänka urin. Fäll ner locket innan du spolar, och spola två gånger. Om du använder mulltoalett, utedass eller torrtoalett, strö kalk eller toalettströ efter besöket.
Slänga avfall
- Torka upp spill av kroppsvätskor med papper eller en trasa som du kan kasta. Lägg avfallet i en plastpåse, knyt ihop den och släng direkt i soporna. Sortera som restavfall. Tvätta ytan med rengöringsmedel och vatten.
- Lägg inkontinensskydd, blöjor och stomipåsar i en plastpåse och släng direkt i soporna. Sortera som restavfall.
- Om du har urinkateter, töm påsen själv i toaletten om du kan. Om du behöver hjälp att tömma påsen, sätt på en knut på kopplingsslangen. Lägg engångspåsen med slang i en plastpåse och släng direkt i soporna. Sortera som restavfall.
Undvik graviditet och amning
Målriktade läkemedel kan påverka spermierna, eller fostret i magen om du blir gravid. Man vet ännu för lite om riskerna för att kunna ge exakta råd. Risken för graviditet finns även om du får behandling som kan påverka fertiliteten. Använd därför preventivmedel så länge cancerbehandlingen pågår och en tid efteråt. Ibland behövs dubbelt skydd, eftersom biverkningar som diarré eller direkt påverkan av läkemedlet kan göra att p-piller inte räcker som ensamt skydd. Ibland är p-piller inte heller lämpligt. Kondom kan rekommenderas både som preventivmedel och för att skydda sköra slemhinnor.
Prata med din läkare om vilket preventivmedel som blir bäst för dig. Din läkare kan också svara på hur länge efter behandlingen du bör vänta med att försöka få barn.
De flesta målriktade läkemedel går över i bröstmjölk, och man vet för lite om riskerna för barnet vid amning. Därför bör du inte amma i samband med behandlingen.
Andra läkemedel, naturläkemedel och kosttillskott
Du kan behöva göra uppehåll med dina vanliga läkemedel under behandlingen, eller ändra dosen. Du och din läkare pratar om det innan behandlingen startar. Din läkare behöver också veta om du ändrar något i din vanliga medicinering under tiden du får behandling mot cancer.
Viktigt att berätta vad du använder
Berätta om du tar naturläkemedel eller kosttillskott. Effekten av vissa målriktade läkemedel kan påverkas av vissa livsmedel och preparat, till exempel grapefrukt, grapefruktjuice, johannesört och granatäpplen. Effekten kan bli både förstärkt och försvagad och din läkare behöver därför veta vad du använder.
Övrigt att tänka på
- Om du behöver vaccinera dig, fråga din läkare om det går bra och i så fall när.
- Behandlingen är inget hinder för att få massage, men din sjukdom kan vara det. Prata med din läkare. Beröring och taktil massage går alltid bra.
Immunterapi är behandling med läkemedel som stärker kroppens förmåga att angripa cancercellerna. Behandlingen aktiverar immunförsvaret vilket kan ge inflammationer. Du kommer därför att få lämna blodprover under och en tid efter behandlingen.
Så går det till
Du kommer till sjukhuset samma dag som du ska få behandlingen.
Behandlingen ges på en avdelning där patienter med olika typer av cancer behandlas. En sjuksköterska ger dig behandlingen och ser till att du har det bra.
Du får behandlingen som dropp direkt i blodet.
De flesta som får immunterapi kan gå hem samma dag.
Du får lämna prover under och efter behandlingen
Efter immunterapin blir immunförsvaret mer aktivt under en längre tid. Det kan påverka kroppen på flera sätt och bland annat ge inflammationer i exempelvis lungorna, tarmarna, huden och musklerna och påverka hormonerna. Dessa biverkningar kan bli allvarliga och kan även komma flera månader efter att behandlingen är slut. Därför kommer dina symtom att följas upp och du får även lämna blodprover regelbundet i minst sex månader efter behandlingen.
Du får veta om något behöver ändras
Om något behöver ändras kontaktas du. Om du inte hör något fortsätter du din behandling som planerat och lämnar blodprover enligt remissen.
I vissa regioner kan du se dina provsvar om du loggar in på 1177. Det är då viktigt att veta att dina värden kan avvika från normalvärdena för personer som inte behandlas mot cancer. Du behöver inte bli orolig om dina värden avviker, utan lita på att läkaren hör av sig om något behöver ändras.
Informera nya vårdkontakter om immunterapin
Det är viktigt att du informerar nya vårdkontakter om att du har fått immunterapi, även efter att behandlingen är slut.
Din sjukdom och behandling kan öka risken för blodproppar. Då kan du få blodförtunnande läkemedel som gör att blodet inte kan koagulera, alltså levra sig, lika snabbt. Läkemedlen kallas även antikoagulantia.
Risken för att få blodpropp kan öka vid operationer, men även av cancersjukdomen i sig. Du kan få blodförtunnande läkemedel som förebyggande behandling om du har ökad risk för blodpropp. Blodförtunnande läkemedel används också som behandling om du redan har fått en blodpropp.
Du kan även behöva ta blodförtunnande läkemedel om du tidigare har haft förmaksflimmer, hjärtsvikt, högt blodtryck eller diabetes.
Olika typer av blodförtunnande läkemedel
Det finns olika typer av blodförtunnande läkemedel. Vilket du rekommenderas beror på vilken sjukdom du har och om du tar andra läkemedel. Du kan behöva använda flera blodförtunnande läkemedel samtidigt, eller olika läkemedel under olika faser av behandlingen.
Blodförtunnande läkemedel finns som sprutor, tabletter eller kapslar.
Berätta om du tar andra läkemedel och naturläkemedel
Vissa läkemedel som är avsedda för andra saker kan också ha en blodförtunnande effekt. Det gäller även receptfria läkemedel som vissa värktabletter. Därför ska du alltid berätta för läkaren om alla läkemedel och naturläkemedel du tar.
Vanliga biverkningar
Blodet koagulerar inte lika snabbt när du tar blodförtunnande läkemedel. Därför blöder du lättare om du till exempel får ett sår eller en skada. Här är exempel på vanliga biverkningar:
- näsblod
- blod i urinen
- blod i avföringen som gör den svart
- många eller stora blåmärken i huden.
Risken för allvarlig blödning minskar om du har ett normalt blodtryck.
Du kan tillfälligt behöva sluta ta det blodförtunnande läkemedlet eller ändra dosen, om du ska opereras, gå igenom olika undersökningar eller behandlas hos tandläkare.
När ska jag kontakta vården?
- Om du blöder mycket eller om blödningen inte slutar, kontakta din behandlande mottagning. Du kan behöva ändra din dos.
- Om du ska vaccinera dig, prata först med din läkare.
Du kan få lära dig att själv ta sprutor med läkemedel i underhudsfettet (subkutant). Sprutan kan tas omväxlande på magen, lårens framsida och utsida och skinkornas övre och yttre del.
Gör så här:
- Tvätta händerna.
- Ta ut sprutan ur förpackningen. Böj bort eventuellt stickskydd och ta bort nålskyddet.
- Nyp om huden du ska sticka i så att du får ett hudveck mellan fingrarna. Stick in hela nålen i 45–90 graders vinkel i mitten av hudvecket.
- Håll kvar greppet om huden och spruta långsamt in allt läkemedel som finns i sprutan.
- Dra ut nålen till hälften och räkna till fem. Dra sedan ut sprutan helt.
Du kan få ett blåmärke efter att du har tagit sprutan. Det är normalt och ofarligt.
Det vanligaste och enklaste stället att ta sprutor själv är magen. Stick minst 5 centimeter från naveln. Du kan också ta sprutan i lårens ovansida eller höftens eller skinkornas utsida, så länge nålen inte hamnar för djupt.
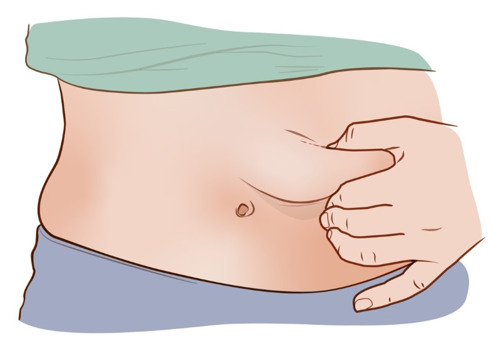
Ta ett ordentligt tag i huden innan du sticker, så att du är säker på att nålen hamnar i underhuden.
> Se en film om att ta sprutor själv på medicininstruktioner.se. Sök på namnet på det läkemedel du har blivit ordinerad.
Film: Tips och råd hur du injicerar dig själv

Kortison används för att behandla cancer och lindra illamående och smärta. Du kan känna dig piggare men också få biverkningar av kortisonbehandlingen. Kontakta vården om du får stora besvär.
Kortison är vanligt som en del av behandlingen mot cancer. Det används också för att lindra biverkningar av annan behandling, till exempel illamående. Kortison kan också vara smärtstillande genom att minska svullnaden omkring en tumör så att den trycker mindre på vävnaden och nerverna intill.
Det är vanligt att få större aptit och känna sig piggare när man får kortison.
Tabletter eller direkt i blodet
Ofta ges kortisonet som tabletter eller direkt i blodet.
Kortisondosen behöver ökas och minskas i lagom takt så att kroppen vänjer sig. Om du tar tabletter är det därför viktigt att du följer schemat du får.
Biverkningar
Det är individuellt vilka biverkningar du får av behandlingen. Kortare behandlingar på några dagar upp till ett par veckor ger ofta färre och mindre allvarliga biverkningar än längre behandlingar. Kortison kan ge magbesvär och öka risken för magsår. Du kan därför behöva läkemedel för att skydda magslemhinnan under hela tiden som du tar kortison.
Tillsammans med din läkare väger du risken för biverkningar mot fördelarna med behandlingen.
Vanliga biverkningar på kort sikt
Dessa biverkningar kan komma ganska snabbt:
- Du kan få svårt att sova.
- Du kan känna dig rastlös och ”uppvarvad”.
- Du kan få högre blodsocker.
- Du kan få högre blodtryck.
Vanliga biverkningar vid längre användning
Dessa biverkningar kan komma lite senare:
- Du kan bli svullen i ansiktet och på bålen.
- Huden kan bli tunnare och rödare.
- Du kan få benskörhet.
- Musklerna kan bli svagare.
- Sår kan läka sämre.
- Du kan få sämre försvar mot infektioner.
När ska jag kontakta vården?
Om du får besvärliga biverkningar, kontakta din kontaktsjuksköterska eller läkare.
Cancer och cancerbehandling kan göra att du får ont. Det är viktigt att du får behandling mot smärtan, för att du ska må så bra som möjligt. Berätta för din läkare eller kontaktsjuksköterska om du har ont, så att du kan få hjälp.
Bra smärtlindring påverkar dig positivt både fysiskt och psykiskt. Det gör det lättare för dig att vara aktiv, vilket är viktigt för både cancerbehandlingen och livskvaliteten. Det kan också göra att du sover bättre och känner dig gladare.
Att hitta rätt behandling
Smärtstillande läkemedel är en viktig del av behandlingen mot smärta. För att kunna ge bäst behandling behöver vårdpersonalen veta var och när du har ont, hur stark smärtan är och hur du upplever den. De behöver också veta hur mycket du blir hjälpt av de läkemedel du eventuellt redan tar. Det finns olika typer av smärta, och beroende på typen fungerar olika behandlingar olika bra.
Om din smärta är svårbehandlad kan du få en remiss till en smärtklinik eller smärtspecialist.
Råd vid regelbunden smärtstillande behandling
Ta dina läkemedel enligt ordination, för att hålla en jämn nivå och undvika plötslig smärta. Målet är att förebygga smärta.
När du börjar med ett nytt läkemedel eller ändrar dosen kan du behöva vara i kontakt med vården flera gånger för att hitta rätt dos. Berätta om du får biverkningar, så att du kan få hjälp att hantera dem.
I början av en regelbunden smärtstillande behandling kan du känna dig tröttare än vanligt. Det går oftast över och beror på att kroppen slappnar av efter att ha varit spänd av smärtan.
Olika sorters läkemedel kan minska smärtan på olika sätt. Du kan behöva kombinera olika sorter för att få kontroll på smärtan. Här kan du läsa om de vanligaste sorterna.
Paracetamol
Ofta får du börja med läkemedel som innehåller det verksamma ämnet paracetamol. Det kan räcka som behandling.
Biverkningar
Biverkningar är ovanliga om du använder paracetamol på rätt sätt och i rätt dos.
Antiinflammatoriska läkemedel
Antiinflammatoriska läkemedel innehåller verksamma ämnen som ibuprofen eller acetylsalicylsyra. De kallas också NSAID eller coxhämmare. De minskar smärta genom att dämpa inflammation i kroppen.
Antiinflammatoriska läkemedel är i vissa fall inte bra att ta samtidigt som du behandlas med cytostatika. Prata därför med din läkare eller kontaktsjuksköterska innan du använder receptfria antiinflammatoriska läkemedel.
Biverkningar
Antiinflammatoriska läkemedel kan ge magbesvär som illamående, ont i magen och diarré. De kan också öka risken för magsår. Du kan därför behöva läkemedel för att skydda magslemhinnan.
Andra biverkningar kan vara huvudvärk, utslag och yrsel. Läkemedlen kan även öka risken för hjärt- och kärlsjukdomar, som hjärtinfarkt och stroke.
En del biverkningar är gemensamma för alla antiinflammatoriska läkemedel, men risken för biverkningar kan vara olika stor.
Antiinflammatoriska läkemedel kan ha blodförtunnande effekt. Därför bör du diskutera med din läkare om du kan kombinera läkemedel mot smärta med eventuella blodförtunnande läkemedel som du också behöver ta. Din läkare bedömer vilket läkemedel som är bäst för dig.
Kortison
Kortison kan ges för att minska smärta som orsakas av inflammation eller tryck från tumörer på nerver eller andra organ. Oftast ges kortisonet under en begränsad tid, som en kur.
När du ska sluta med läkemedlet behöver det minskas gradvis så att kroppen vänjer sig. Din läkare eller kontaktsjuksköterska berättar hur du ska göra.
Biverkningar
Biverkningar du kan få är högt blodsocker, större aptit och svårt att sova. Vid längre tids användning kan du få tunnare hud och sämre sårläkning. Om du får höga doser kan kroppsfettet fördelas om så att du blir rundare i ansiktet och på bålen.
Kortison kan ge magbesvär och öka risken för magsår. Du kan därför behöva läkemedel för att skydda magslemhinnan.
En del biverkningar är gemensamma för alla antiinflammatoriska läkemedel, men risken för biverkningar kan vara olika stor. Din läkare bedömer vilket läkemedel som är bäst för dig.
Opioider
Opioider kan ges vid både plötslig och mer långvarig smärta. Läkemedlen kan ha olika namn och finns som till exempel tabletter, plåster och sprutor. Det verksamma ämnet kan vara till exempel oxikodon, fentanyl eller morfin. En del opioider är långtidsverkande, och tas regelbundet för att förebygga och minska smärta. Dessa kombineras ofta med snabbverkande opioider som du kan ta om du ändå får ont. Din läkare eller kontaktsjuksköterska berättar hur du ska ta läkemedlen.
Vissa är rädda för att bli beroende av opioider. Risken är liten om du håller dig inom den rekommenderade dosen. Det är smärtan som avgör vilken dos du behöver.
När du ska minska dosen eller sluta med läkemedlet behöver det ibland göras gradvis. Annars kan du få symtom på abstinens, till exempel rastlöshet, illamående och svettningar. Din läkare eller kontaktsjuksköterska berättar hur du ska göra.
Biverkningar
Alla opioider har liknande biverkningar. Illamående och dåsighet är vanligt i början av behandlingen, men försvinner oftast efter någon vecka. Förstoppning eller problem med magen är också vanligt och brukar vara kvar under hela behandlingen. När du får opioider ska du därför också ta laxerande läkemedel. Andra vanliga biverkningar är muntorrhet, yrsel, förvirring, ont i magen och problem med att kissa.
Opioider kan påverka din reaktionsförmåga och vakenhet. Därför bör du vara försiktig i trafiken. Det är inte förbjudet att köra bil när du tar läkemedlen enligt ordination. Men du ska inte köra bil om du känner dig dåsig eller påverkad och inte heller om det gör ont att bromsa eller hantera bilen i de akuta situationer som kan uppstå i trafiken. Du är själv ansvarig för att bedöma om du kan köra bil eller inte.
> Läs mer om läkemedel och bilkörning på transportstyrelsen.se. Sök på Trafikfarliga läkemedel.
Antiepileptiska och antidepressiva läkemedel
Antiepileptiska och vissa antidepressiva läkemedel kan minska smärta som orsakas av skador på eller tryck mot nerverna. Det verksamma ämnet kan vara till exempel gabapentin, pregabalin eller amitriptylin. Du kan få bara detta läkemedel, eller så får du kombinera det med andra läkemedel.
Först får du en låg dos, som sedan ökas gradvis. Det kan ta upp till några veckor.
När du ska minska dosen eller sluta med läkemedlet behöver det göras gradvis. Annars kan du få symtom på abstinens. Din läkare eller kontaktsjuksköterska berättar hur du ska göra.
Biverkningar
Om du får biverkningar är det vanligast i början eller när du ändrar dosen.
Vanliga biverkningar är yrsel, dåsighet, utmattning, feber och huvudvärk. Vissa biverkningar kan gå över när du har tagit läkemedlet ett tag, till exempel trötthet och illamående.
När ska jag kontakta vården?
- Om du fortfarande har ont trots att du tar medicinen enligt ordination.
- Om du har magbesvär som illamående, ont i magen och diarré.
- Om du får andra besvärliga biverkningar.
- Om du känner dig osäker på hur du ska ta din medicin.
Strålbehandling
Du rekommenderas behandling med yttre strålbehandling. Det innebär att du får strålning mot tumörområdet från en apparat utanför kroppen. Behandlingen gör inte ont men kan ge biverkningar.
Strålbehandling är en vanlig form av behandling vid cancer. Den används för att bota sjukdomen, förebygga återfall, lindra symtom och förlänga överlevnaden. Strålbehandlingen skadar cancercellerna så att de har svårt att reparera sig. Även de friska cellerna skadas, men de har lättare att reparera sig.
Du strålbehandlas på ett begränsat område på kroppen, precis där tumören finns. Strålningen är vanligen av samma typ som vid röntgenundersökningar, men med mycket högre energiinnehåll. Strålbehandling kan även kombineras med andra behandlingar.
Förberedelser
Inför den yttre strålbehandlingen får du genomgå en eller flera röntgenundersökningar. De ligger till grund för planeringen av området som ska strålbehandlas.
Det är viktigt att strålningen kommer på exakt samma område vid varje behandling. Därför får du vid röntgenundersökningen ligga på rygg med ett speciellt stöd för benen. Du ligger sedan på exakt samma sätt vid varje behandling. Eventuellt får du också markeringar på huden för att säkerställa att strålområdet är på samma ställe vid varje behandling.
Efter undersökningarna tar det cirka 1–3 veckor innan behandlingen kan starta.
Så går det till
Strålbehandling ges på en särskild strålbehandlingsavdelning. Första gången får du träffa en sjuksköterska för att få information. Du får veta mer om hur behandlingen går till, vilka biverkningar som är vanliga och vad man kan göra för att minska dessa.
Strålbehandlingen ges sedan en gång per dag, måndag till fredag, under 5–7 veckor.
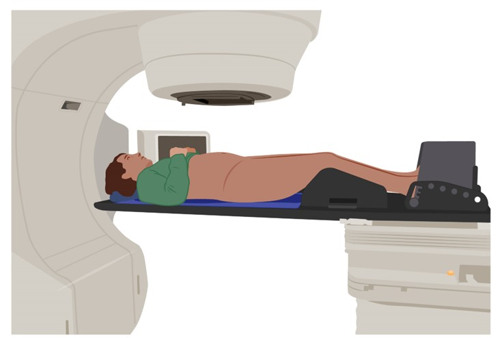
Du får ligga med benen i benstöd för att strålningen ska komma på rätt ställe.
Vid behandlingen ligger du på en brits med benen i benstöd, utan kläder på underkroppen. Personalen ställer in strålapparaten så att den riktas mot rätt område på kroppen. Sedan går de till ett rum bredvid där de övervakar behandlingen via en skärm. Du får veta hur du ska signalera om något känns konstigt. Då kan de avbryta behandlingen. Det är viktigt att du ligger stilla under strålbehandlingen.
Själva strålbehandlingen tar bara några minuter, men tiden du är på behandlingsrummet blir sammanlagt cirka 15–20 minuter.
Strålbehandling gör inte ont.
Uppföljning
När behandlingen avslutas träffar du en läkare för att prata om hur du mår, eventuella biverkningar och planen framåt.
Efter cirka 6–10 veckor har du kontakt med en läkare eller sjuksköterska igen. Då pratar ni om hur du mår, om du fortfarande har biverkningar och hur du kan få hjälp att lindra dessa.
Det går inte att utvärdera effekten av strålbehandlingen förrän 3–6 månader efter avslutad behandling. Då får du genomgå en röntgenundersökning och en gynekologisk undersökning.
> Läs mer på 1177.se. Sök på Strålbehandling.
> Se en film om yttre strålbehandling på youtube.com. Sök på Extern strålbehandling.
> Se en film om Behandling vid livmoderkroppscancer med strålning

Eller, scanna QR-koden för att komma till filmen.
Film: Behandling av livmoderkroppscancer med strålning

Film: Ska du genomgå en strålbehandling?

Du rekommenderas inre strålbehandling, alltså att en liten strålkälla placeras inuti kroppen vid tumören. Då kan man ge en hög och avgränsad stråldos direkt mot tumören. Den friska vävnaden intill påverkas så lite som möjligt.
Inre strålbehandling kan ges som enda behandling eller i kombination med yttre strålbehandling. Din läkare kommer att berätta för dig hur din behandling planeras.
Inre strålbehandling kallas även brachybehandling.
Hur ska jag förbereda mig?
Oftast behövs inga förberedelser, utan du kommer direkt till behandlingsavdelningen.
Ibland kan det behövas en förberedande gynekologisk undersökning där du sövs. Läkaren gör undersökningen för att bedöma om inre strålbehandling är lämplig och prova ut vilket instrument som ska användas. Om detta är aktuellt för dig kommer du att få träffa läkare och sjuksköterska inför undersökningen för att få veta hur du ska förbereda dig. Du kan till exempel behöva fasta eller ta laxerande läkemedel inför undersökningen. Om inre strålbehandling bedöms lämplig ges den första behandlingen i samband med att du är sövd.
Du kan behöva vara sövd vid varje behandling. Om det är aktuellt får dig får du information om detta och du får veta hur du ska förbereda dig inför varje behandling.
Så går det till
Den inre strålbehandlingen ges oftast vid 5 tillfällen. Om den kombineras med yttre strålbehandling ges den inre strålbehandlingen oftast i slutet av behandlingsperioden. Hur behandlingen ges, vilket instrument som används och hur många behandlingar du ska ha anpassas efter dig och din sjukdom.
Behandlingen ges på en särskild strålbehandlingsavdelning. När du kommer dit träffar du läkare och annan vårdpersonal som informerar dig om hur behandlingen går till.
Du visas in i behandlingsrummet och får klä av dig på underkroppen. Därefter ska du lägga dig på en brits med benen i benstöd, som vid en gynekologisk undersökning.
Läkaren sätter sedan in behandlingsinstrumentet i slidan. Instrumentet är en stav formad som en cylinder. Instrumentet kallas också applikator. Det gör oftast inte ont att ha den på plats i slidan, men det kan kännas obehagligt.
Ibland tar man röntgenbilder när instrumentet är på plats för att säkerställa att det sitter rätt. I så fall behöver du också få en kateter i urinblåsan och en slang i ändtarmen. Dessa tas bort innan du lämnar avdelningen. Du kommer att få information om detta av läkaren eller sjuksköterskan om det är aktuellt för dig.
Strålkällan leds in i instrumentet genom en vajer. Strålkällan är bara några millimeter lång och avger strålning vid tumören.
Under tiden du får strålbehandling lämnar personalen rummet, men de övervakar dig via en skärm. Du kommer att få veta hur du ska signalera om något känns konstigt. Att få strålbehandling känns inte. Det är viktigt att du ligger still under behandlingen.
När behandlingen är klar tar läkaren eller sjuksköterskan ut instrumentet. Sedan får du klä på dig och lämna avdelningen.
Ibland används andra metoder och instrument
Ibland ges den inre strålbehandlingen med andra metoder och instrument. Det beror på om du till exempel är opererad eller inte och hur tumören ser ut. Om detta blir aktuellt för dig kommer din läkare och sjuksköterska att berätta mer om hur det går till.
Uppföljning
När behandlingen avslutas träffar du en läkare för att prata om hur du mår, eventuella biverkningar och planen framåt.
Efter cirka 6–10 veckor har du kontakt med en läkare eller sjuksköterska igen. Då pratar ni om hur du mår, om du fortfarande har biverkningar och hur du i så fall kan få hjälp att lindra dessa.
Strålbehandling påverkar även de friska cellerna i det strålbehandlade området. Det gör att du kan få biverkningar. De brukar delas in i akuta biverkningar som uppkommer i samband med behandlingen, och sena som uppkommer senare än 3 månader efter behandlingen.
Akuta biverkningar
Oftast börjar du känna av biverkningarna 1–2 veckor efter att strålbehandlingen har börjat. De brukar kännas som mest 1–2 veckor efter att hela behandlingsperioden är slut.
Prata med din kontaktsjuksköterska eller läkare så att du kan få behandling och råd om egenvård för att förebygga och lindra biverkningar.
Vanliga biverkningar:
- Trötthet.
- Urinträngningar eller en känsla av att behöva tömma blåsan oftare. Det är viktigt att du säger till om du får detta. Då kan en urinodling tas för att utesluta urinvägsinfektion.
- Tarmen påverkas ofta med mer gaser, tätare tömningar och diarré. En del mår illa. Du får råd om kost som kan minska besvären. Du får också råd om och eventuellt recept på läkemedel som du ska ta om du får diarré eller mår illa.
- Hud och slemhinnor i underlivet kan bli irriterade. Du får råd om skötsel och salvor för att lindra detta.
Du kommer att träffa vårdpersonal på strålbehandlingen varje dag. Du kan då säga till om du har besvär.
Sena biverkningar
Sena biverkningar uppkommer senare än 3 månader efter avslutad behandling.
Exempel på sena biverkningar:
- påverkan på tarmen med ändrade avföringsvanor
- påverkan på urinblåsan med urinträngningar eller svårigheter att tömma blåsan
- stelhet och smärta i bäckenet.
Kontakta din mottagning om du har besvär för att få råd om hur du kan hantera detta.
Målet med strålbehandling kan vara att bromsa sjukdomens utveckling och lindra symtom som smärta. Du kan få biverkningar men de går ofta att förebygga och lindra. Berätta för din behandlingssjuksköterska hur du mår så att du kan få hjälp och råd.
Det är vanligt att få en hög dos strålning vid enstaka tillfällen.
Hur länge effekten varar är olika och kan variera från månader till flera år.
Förberedelser
Ofta gör man först en röntgenundersökning för att strålbehandlingen ska kunna göras så exakt och säkert som möjligt.
Smärtlindring
Om du har ont och har svårt att ligga stilla är det viktigt att du innan förberedelserna pratar med din kontaktsjuksköterska eller läkare. Då kan du få hjälp att se över din smärtlindring och vad du behöver ta vid röntgenundersökning och strålbehandling.
Fixation
Det är viktigt att strålningen kommer på exakt samma område vid varje behandling. Vid röntgenundersökningen tillverkas därför en personlig fixation. Fixationen är ett hjälpmedel som provas ut eller specialtillverkas utifrån din kropp, för att du ska kunna ligga i exakt samma position varje gång. Berätta för vårdpersonalen om du har ont så att de kan ta hänsyn till det vid utprovningen.
Vid röntgenundersökningen gör vårdpersonalen ibland även markeringar på din hud. Markeringarna används för att säkerställa att strålområdet är samma vid varje behandling.
Planering
Efter röntgenundersökningen planeras strålbehandlingen. Det tar oftast några dagar.
Så går det till
Du får ligga på en brits i ett behandlingsrum. Sjuksköterskorna ställer in apparaten så att strålningen riktas rätt. Du får veta hur du ska signalera om något känns konstigt. Sjuksköterskorna kan då avbryta behandlingen. Sedan går de till ett rum bredvid där de övervakar behandlingen via en tv-skärm. Oftast tar de först kontrollbilder och eventuellt justerar de britsen.
Det gör inte ont att få strålbehandling och själva behandlingen tar bara ett par minuter. Totalt blir tiden i behandlingsrummet cirka 10 minuter.
Biverkningar
Vilka biverkningar du får beror på vilket område som strålbehandlas.
Här är exempel på vanliga biverkningar:
- Trötthet.
- Om du får strålbehandling mot smärta kan den förvärras de första dygnen efter behandlingen för att sedan minska.
- Om du får strålbehandling mot bäckenet kan du behöva tömma urinblåsan och tarmen oftare.
- Om du får strålbehandling mot huvudet kan du få huvudvärk eller illamående.
Det finns goda möjligheter att förebygga och lindra biverkningar. Berätta för din behandlingssjuksköterska hur du mår, så att du kan få behandling och råd om vad du kan göra själv för att må bättre.
> Läs mer på 1177.se. Sök på Strålbehandling.
> Se filmer på youtube.com. Sök på Strålbehandling – så går det till eller Andningsstyrd strålbehandling.
Film: Andningsstyrd strålbehandling

Film: Strålbehandling

Annan behandling
Blodtransfusion innebär att du får blod i form av dropp från en annan person.
Så går det till
Innan du får en blodtransfusion får du lämna ett blodprov för att ta reda på din blodgrupp. Då kontrolleras även att din och blodgivarens blodgrupp passar ihop. Blodet består av flera delar, bland annat röda blodkroppar, blodplättar och blodplasma. Vid en blodtransfusion kan du få en eller flera av dessa. Vilka du får beror på anledningen till att du behöver en blodtransfusion.
Blodet leds in i kroppen genom ett blodkärl via en venkateter. Hur lång tid en blodtransfusion tar beror på vilka delar av blodet som du får.
En blodtransfusion ges här via ett blodkärl i armen.
Hur mår jag efteråt?
Efter en blodtransfusion är det vanligt att du känner dig piggare och har mer ork.
Komplikationer
Det är ovanligt med komplikationer efter en blodtransfusion.
Den vanligaste komplikationen är en överkänslighetsreaktion. Det innebär att du kan få lindriga symtom som lindriga hudutslag eller illamående, eller svårare reaktioner som andningsbesvär. Reaktionen kommer oftast under transfusionen eller minuterna efter.
> Läs mer på 1177.se. Sök på Blodtransfusion.
Pleuratappning innebär att man tappar ut vätska ur lungsäcken. Syftet är att minska besvär som beror på att det finns för mycket vätska där. Ibland skickar man också prov från vätskan på analys.
Lungorna är omgivna av varsin lungsäck, som även kallas pleura. Lungsäcken består av två tunna hinnor. Mellan hinnorna finns det lite vätska som gör att hinnorna kan glida mot varandra när du andas. Om mängden vätska ökar kan du bli andfådd, få ont i bröstet eller hosta. Då kan vätska behöva tappas ut genom en tunn slang som förs in i lungsäcken. Det kallas ett dränage.
Besvären brukar minska efter tappningen.
Hur ska jag förbereda mig?
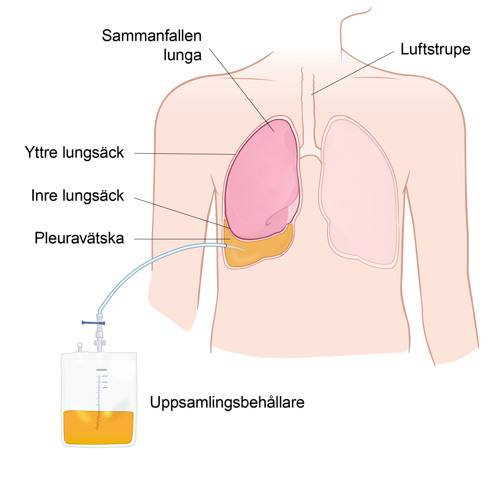
Om det blir för mycket vätska mellan hinnorna i lungsäcken kan du behöva göra en pleuratappning. Då tappas vätskan ut och töms i en behållare. Efteråt brukar det bli lättare att andas.
Om du tar blodförtunnande läkemedel kan du behöva ändra dosen eller tillfälligt göra uppehåll. Vårdpersonalen berättar vad som gäller för dig.
Så går det till
Du får lokalbedövning.
Läkaren använder röntgenbilder och knackar på ryggen för att hitta det bästa stället att sticka. Ibland används även ultraljud. Stickstället rengörs. Läkaren sticker mellan två revben. Nålen tas sedan ut och kvar i lungan sitter en tunn slang. Den kopplas till en behållare där vätskan kan rinna ut.
Tappningen tar cirka 20 minuter. Läkaren bestämmer hur länge du behöver stanna kvar efteråt. Ibland görs en lungröntgen innan du går hem.
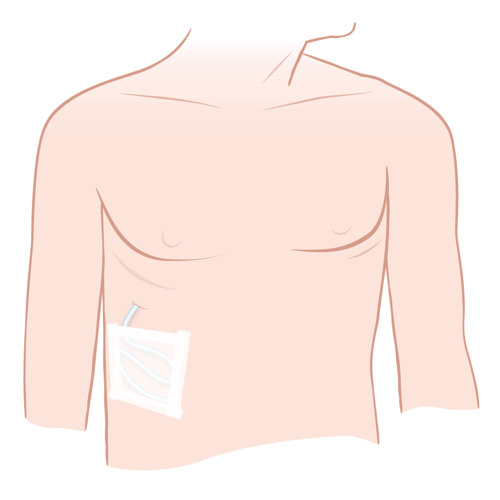
Du får ett stick mellan två revben. Läkaren sätter in en tunn slang som får sitta kvar medan vätskan rinner ut i behållaren.
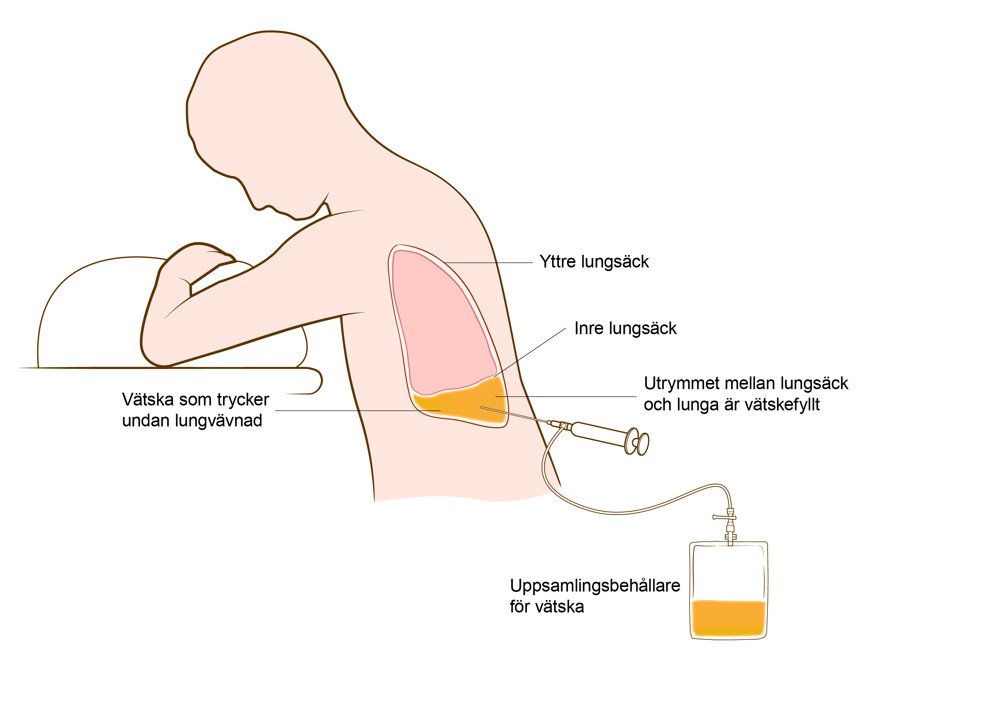
Ibland behöver du ha ett dränage som sitter kvar för att kunna tappa ut vätska fler gånger.
Tappningen ska inte göra ont, men kan ibland reta till hosta.
Du får ett förband över stickstället.
Om du har mycket vätska
Om det är mycket vätska i lungsäcken kan slangen behöva sitta kvar några dagar, så att vätskan kan fortsätta rinna ut. Du ligger på sjukhus under tiden.
Om vätskan kommer tillbaka
Om du har återkommande besvär med vätska i lungsäcken kan du få ett kvarliggande dränage. Då kan du själv, dina närstående eller hemsjukvården tappa ut vätska vid behov.
Hur mår jag efteråt?
Du ska inte lyfta eller göra snabba rörelser samma dag som ingreppet.
Låt förbandet sitta kvar 2–3 dagar.
I sällsynta fall kan det läcka lite luft i lungsäcken genom det lilla hål som gjordes i lungan. Om man misstänker detta görs en lungröntgen för kontroll.
När får jag svaret?
Om man har tagit prover från vätskan berättar din läkare när du får svar på analysen.
När ska jag kontakta vården?
Om du får svårare att andas dagarna efter ingreppet.
Ascitestappning innebär att man tappar ut vätska ur buken. Syftet är att minska besvär som beror på att det finns för mycket vätska där. Ibland skickar man också prov från vätskan på analys.
Ascites är vätska som samlas runt organen i buken. Bukhinnan, peritoneum, är ett tunt membran som består av två blad, ett yttre som täcker bukväggens insida och ett inre som täcker en del organ. Det finns alltid lite vätska mellan bladen.
Vid din typ av cancer är det vanligt att det bildas mer vätska här. Då kan du få sämre aptit, större mage, må illa, känna smärta eller tryck i magen eller bli andfådd. I så fall kan vätskan behöva tappas ut genom att en slang sätts i magen.
Besvären brukar minska efter tappningen.
Hur ska jag förbereda mig?
Om du tar blodförtunnande läkemedel kan du behöva ändra dosen. Vårdpersonalen berättar vad som gäller för dig.
Så går det till
Du får lokalbedövning.
Läkaren känner på magen, tittar och tar ibland hjälp av ultraljud för att hitta det bästa stället att sticka. Stickstället rengörs. Läkaren sticker med en nål som sedan tas bort. Kvar sitter en tunn slang, ett dränage. Dränaget kopplas till en påse där vätskan samlas upp.
Tappningen tar oftast 15–20 minuter. Slangen kan sitta kvar alltifrån ett par timmar till längre perioder.
Ingreppet ska inte göra ont, men kan ibland upplevas som obehagligt.
Vätskan kan återkomma, och då kan tappningen behöva upprepas. Ett alternativ kan vara ett kvarliggande dränage. Med det kan du själv, dina närstående eller hemsjukvården tappa ut vätska vid behov.
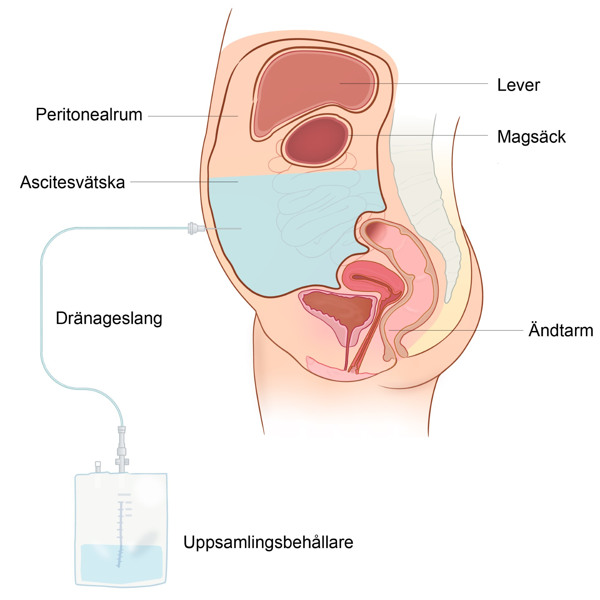
Läkaren sticker en nål genom bukhinnan för att kunna sätta dit en slang som leder bort vätskan. Nålen tas alltid bort. Ibland får slangen sitta kvar så att vätska kan tappas ut fler gånger.
Hur mår jag efteråt?
Efteråt kan du vara öm och ha ont i magen. Det går över.
Du ska inte lyfta eller göra snabba rörelser samma dag som ingreppet.
Ibland tar det tid för stickstället att läka, och det kan fortsätta att komma vätska när slangen är borta. Det är helt normalt. Om det kommer mycket vätska kan du behöva ha en stomipåse över stickstället. Annars räcker det med ett förband.
När får jag svaret?
Om det har tagits prover från vätskan berättar din läkare när du får svar på analysen.
När ska jag kontakta vården?
- Om slangen åker ut innan det var planerat.
- Om du får feber eller om det blir rött och börjar göra ont runt stickstället.
Komplementär, alternativ och integrativ medicin är metoder som oftast inte används inom vården. Det kan vara alltifrån meditation till kosttillskott. Vissa metoder är baserade på vetenskap, medan andra kan vara verkningslösa eller rentav farliga. Det är viktigt att du pratar med vårdpersonalen om metoder du kanske vill pröva. Börja gärna med att läsa på. I texten finns länkar till webbsidor där du kan läsa om effekt och säkerhet för olika metoder.
När du behandlas för cancer ställs du och dina närmaste inför många frågor och val. Kanske funderar ni över vad ni själva kan göra som komplement till de behandlingar som planeras. Vissa prövar komplementära metoder för att hantera situationen och må så bra som möjligt.
Komplementär, alternativ och integrativ medicin är ett aktivt forskningsfält och det kommer hela tiden ny kunskap. En del av dessa metoder används inom hälso- och sjukvården, medan de flesta används utanför.
Möjligheter och risker
Att lägga till preparat eller behandlingar kan innebära både möjligheter och risker. Oftast får du betala en extra kostnad själv och den som erbjuder ett preparat eller behandling kan tjäna pengar på det.
Det är naturligt att du och dina närstående vill försöka klara av situationen med alla medel. Det är svårt att ge generella råd – oftast behöver de anpassas till vad som kan fungera i din situation.
Diskutera med vårdpersonalen
Börja gärna med att skaffa dig mer kunskap. Nedan finns förslag på webbsidor där du både kan hitta svar på många frågor och skriva ut vetenskapliga sammanfattningar att ta med till mötet med vården.
Prata sedan med din läkare eller annan legitimerad vårdpersonal om du har frågor eller vill pröva en komplementär metod.
Kropp-själ-metoder
Exempel på kropp-själ-metoder är meditation, mindfulness, akupunktur, avslappning och yoga. Dessa kan enligt aktuell forskning ge bättre livskvalitet och ha bra effekt vid stress, smärta, ångest, oro, depressiva symtom, cancerrelaterad trötthet, illamående och sömnbesvär. I källorna nedan kan du få reda på vilka metoder som i studier har visat sig effektiva för olika symtom.
Bara legitimerad vårdpersonal får behandla cancern
Det är bra att välja terapeut med omsorg, eftersom hälso- och sjukvårdslagen inte gäller när du söker vård hos någon som saknar yrkeslegitimation. Till exempel bör terapeuten berätta om mål, innehåll och förväntad behandlingstid. Kontrollera också gärna om terapeuten tillhör något yrkesförbund som har formulerat etiska riktlinjer och kvalitetskrav för sina medlemmar.
Inga andra än legitimerad personal får behandla själva cancersjukdomen, enligt patientsäkerhetslagen. Om någon lovar att kunna bota cancer bör du därför vara försiktig.
Naturpreparat
Naturpreparat är ett samlingsnamn för växtbaserade läkemedel, naturläkemedel, kosttillskott, vitaminer och mineraler. De innehåller ofta ämnen som både kan ha farmakologiska effekter och orsaka biverkningar. De kan innehålla ämnen i högkoncentrerad form och ska inte förväxlas med samma ämnen i maten.
Kontrollen av naturpreparat beror på hur de regleras. Växtbaserade läkemedel och naturläkemedel kontrolleras enligt lag avseende kvalitet och säkerhet, som övriga läkemedel. De behöver vara godkända av Läkemedelsverket innan de får säljas. Växtbaserade läkemedel kan till exempel vara johannesört och echinacea. Naturläkemedel kan vara till exempel mjölksyrabakterier och samarin.
För kosttillskott finns ingen motsvarande obligatorisk kontroll utan de får säljas fritt. Kosttillskott kan till exempel vara multivitamintabletter, omega-3, proteinpulver och antioxidanter.
Berätta för vårdpersonalen om du tar naturpreparat
Det är mycket viktigt att du talar om för vårdpersonalen om du använder naturpreparat av något slag, eftersom vissa naturpreparat kan förstärka eller försvaga effekterna av en cancerbehandling.
Läs mer
På följande webbsidor hittar du forskningsbaserad information om effekt och säkerhet för specifika metoder, preparat och symtom:
> Läs mer på cancercentrum.se. Sök på Komplementär och alternativ medicin.
> Läs mer på mpa.se. Sök på Växtbaserade läkemedel och naturläkemedel.
Utländska webbsidor med information på engelska:
> Läs mer på cam-cancer.org.
> Läs mer på mskcc.org. Sök på Search About herbs, Botanicals & other products eller About Mind-Body Therapies.
> Läs mer på cancer.gov. Sök på PDQ Integrative Therapies Summaries.
Infart
En central venkateter är en tunn slang som opereras in i ett stort blodkärl nära hjärtat. En bit av slangen hänger utanpå kroppen. I den kan du få läkemedel, blod, vätska eller näring direkt i blodet. Även blodprover kan tas från den.
Central venkateter kallas också CVK.
En CVK används ibland för korttidsbehandling i högst två månader och sys då fast vid stickstället för att inte åka ut ur blodkärlet. Om CVK:n ska användas under längre tid opereras den fast under huden och leds ut en bit ifrån blodkärlet. Det kallas en tunnelerad CVK och den kan användas ett år eller längre.
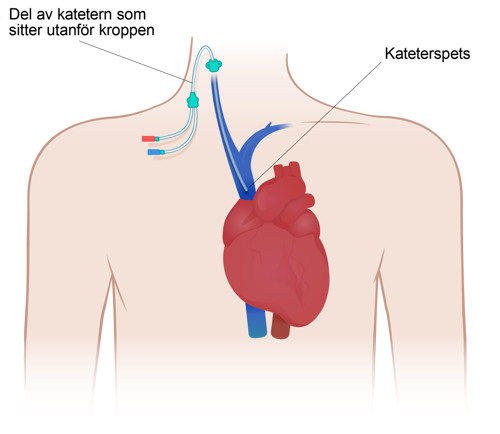
En korttids-CVK sticks ofta in i ett blodkärl på halsen.
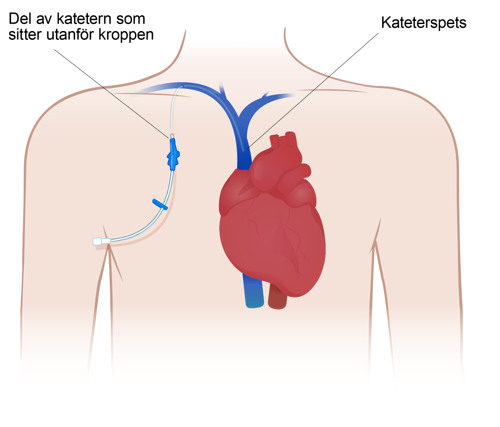
En tunnelerad CVK leds en bit under huden från blodkärlet.
Hur ska jag förbereda mig?
Du får en kallelse med information om hur du ska förbereda dig.
Så går det till
Du får lokalbedövning i huden. Det kan göra att det svider i huden en stund.
Slangen förs in i ett blodkärl, antingen på halsen eller under nyckelbenet. Ibland används andra blodkärl.
Ingreppet gör inte ont, men du kan känna att någon rör det bedövade området.
Ingreppet tar oftast mindre än en timme.
Hur mår jag efteråt?
Efteråt får du stanna en stund på uppvakningsavdelningen. Där kontrolleras din puls, andning och ditt blodtryck regelbundet. Ditt sår kontrolleras också, eftersom det kan börja blöda de första timmarna efter operationen.
Bedövningen släpper efter cirka 3–4 timmar. Då kan det kännas ömt och göra ont i det opererade området. Du kan få smärtlindring om du har ont.
Innan du kommer till vårdavdelningen eller går hem gör man en kontrollröntgen.
Du kan oftast åka hem samma dag. Du kan äta och dricka som vanligt. De första dagarna efter operationen kan du känna ett visst obehag från CVK:n, men det brukar försvinna.
Att ha en CVK
Byt förband en gång i veckan
Förbandet ska bytas en gång i veckan. Om det kommer in fukt under förbandet eller om det börjar lossna, ska det bytas direkt. Du får hjälp av en distriktssköterska eller sjuksköterska från sjukhuset eller hemsjukvården.
Du kan duscha som vanligt med en CVK men du ska inte bada.
Om du har en långtids-CVK behövs inget förband när CVK:n har läkt fast i huden och stygnen har försvunnit.
Titta efter tecken på infektion
Det är bra om du regelbundet tittar på din CVK och huden runt omkring. Titta efter tecken på infektion, till exempel rodnad hud.
Förbandet ska bytas en gång i veckan eller om det börjar lossna.
Sjuksköterskan kontrollerar CVK:n noga
Varje gång du ska få dropp eller lämna blodprov kontrollerar sjuksköterskan att CVK:n fungerar som den ska och att inte luft kommer in i slangen.
När ska jag kontakta vården?
- Om du har symtom på infektion, som feber, frossa eller svullnad runt CVK:n.
- Om det blöder från såret eller runt CVK:n.
> Läs mer på 1177.se. Sök på Central venkateter.
En perifert inlagd central venkateter är en lång, tunn slang som läggs in i överarmen och leds till ett blodkärl nära hjärtat. En bit av slangen hänger utanpå kroppen. I den kan du få läkemedel, blod, vätska eller näring direkt i blodet. Även blodprover kan tas från den.
Perifert inlagd central venkateter kallas oftast PICC-line.
En PICC-line kan användas under lång tid, upp till flera månader.
Hur ska jag förbereda mig?
Du får en kallelse med information om hur du ska förbereda dig.
Oftast kan du ta läkemedel och äta som vanligt.
Så går det till
PICC-line läggs oftast in av en sjuksköterska, ibland av en läkare, som använder ultraljud som stöd.
Du får först ett litet nålstick genom huden i överarmen. Det känns ungefär som att ta blodprov. Nålsticket görs för att placera en ledare som gör det möjligt att föra in slangen. Innan slangen sedan förs in i blodkärlet får du lokalbedövning.
Ingreppet tar mindre än en timme.
Ibland görs en röntgen efteråt för att kontrollera att din PICC-line ligger rätt och kan användas.
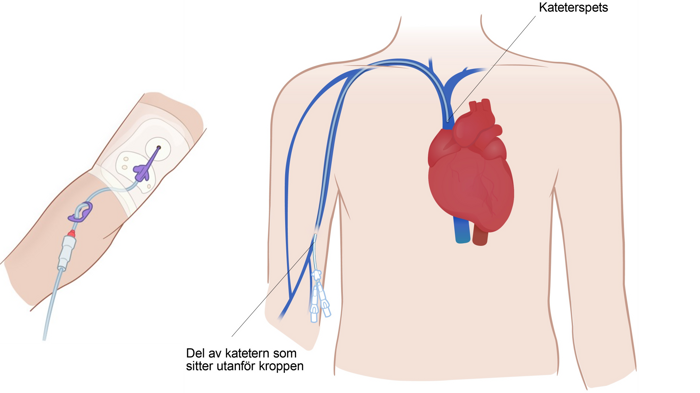
PICC-line är en lång tunn slang som sätts in i armen och går till ett blodkärl nära hjärtat. När du har en PICC-line fästs den med ett särskilt förband och täcks med plastfilm.
Hur mår jag efteråt?
Det kan blöda lite från stickstället första dygnet. Du behöver ett nytt förband om det blöder mycket. Kontakta då en vårdcentral, hemsjukvården eller den som har lagt in din PICC-line.
Undvik tunga lyft och tungt arbete med armen ovanför huvudet första dygnet efter inläggningen. Efter det kan du använda armen som vanligt, vara fysiskt aktiv och träna som du brukar.
Att ha en PICC-line
Vårdpersonal byter förband och spolar katetern
En gång i veckan behöver förbandet bytas och venkatetern spolas. Det görs antingen i samband med en behandling, på vårdcentralen eller av hemsjukvården.
Skydda förbandet när du duschar
Du kan duscha som vanligt, men undvik att bada och basta. När du duschar behöver du skydda förbandet så att det inte lossnar från huden. Om förbandet lossnar ökar risken för infektion. Duschskydd finns att köpa på apotek eller på nätet.
När ska jag kontakta vården?
- Om du har symtom på infektion, som feber, frossa, svullnad eller rodnad vid stickstället.
- Om det blöder från stickstället.
- Om armen som PICC-linen sitter i gör ont, svullnar eller känns tung.
> Läs mer på 1177.se. Sök på Perifert inlagd central venkateter - PICC-line.
En subkutan venport är en liten dosa med en tunn slang som opereras in under huden, oftast på bröstkorgen. I den kan du få läkemedel, blod, vätska eller näring direkt i blodet. Även blodprover kan tas från den.
Subkutan venport kallas också SVP.
Dosan under huden är cirka 2–3 centimeter i diameter.
En venport kan användas under lång tid, från några månader till flera år.
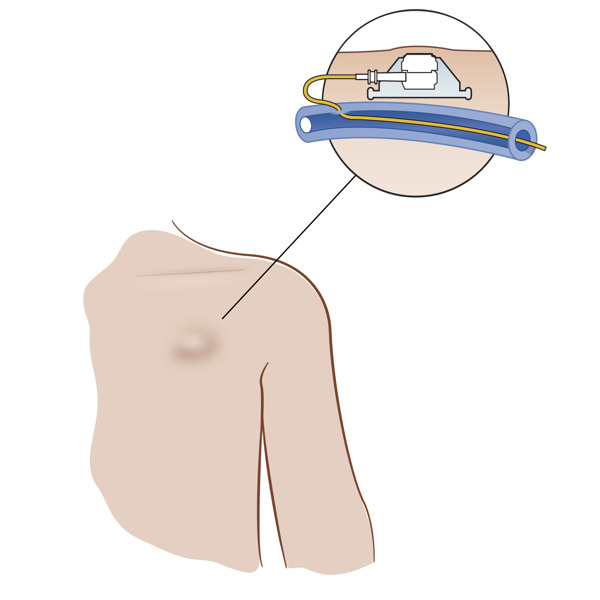
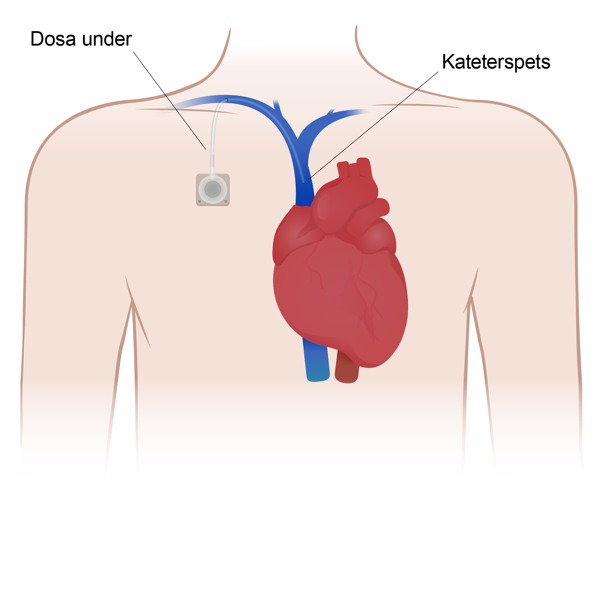
En venport är en liten dosa som sitter under huden med en slang som leder in i ett blodkärl nära hjärtat.
Hur ska jag förbereda mig?
Du får en kallelse med information om hur du ska förbereda dig.
Så går det till
Du får lokalbedövning.
Dosan opereras in under huden på bröstkorgen. Slangen läggs oftast in i något av de större blodkärlen.
Hur mår jag efteråt?
Bedövningen släpper efter cirka 3–4 timmar. Då kan det kännas ömt och göra ont i det opererade området. Du kan ta smärtstillande läkemedel.
Förbandet och eventuella stygn tas bort efter drygt en vecka. Du får hjälp med det av en sjuksköterska där du får behandling, eller på vårdcentralen eller i hemsjukvården.
Att ha en venport
Ha alltid med dig kortet med nummer och datum
Du får ett kort med venportens nummer och operationsdatum som du alltid ska ha med dig.
Dusch och skötsel
Du kan duscha som vanligt, men du ska inte bada eller basta innan såret är läkt eller när du har en nål i venporten.
När venporten inte används behöver du inte sköta om den på något särskilt sätt.
Skydda mot sol och skav
Skydda ärret mot solen det första året.
Om du åker bil kan bilbältet skava där venporten sitter. Du kan lägga en hopvikt handduk eller en liten kudde mellan bröstkorgen och bältet.
Du får en nål i venporten när den används
När du ska få behandling sätter en sjuksköterska en nål in i venporten. Nålen kan sitta i 5–7 dagar täckt av ett förband. Därefter byts nålen eller tas bort.
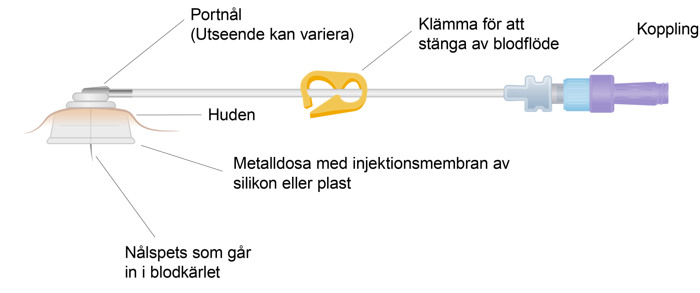
En venport som inte används syns bara som en utbuktning under nyckelbenet och behöver inte skötas om på något särskilt sätt.
När venporten ska användas sticks en nål genom huden och genom membranet till dosan. Ovansidan av portnålen och slangen syns på utsidan av kroppen.
Sjuksköterskan kontrollerar venporten noga
Varje gång du ska få dropp eller lämna blodprov kontrollerar sjuksköterskan att venporten fungerar som den ska och att inte luft kommer in i slangen.
Hur länge är venporten kvar?
Du och din läkare bestämmer tillsammans hur länge venporten ska sitta kvar. Den tas bort genom en liknande operation som när den sattes in.
När ska jag kontakta vården?
- Om du har symtom på infektion, som feber, frossa eller svullnad vid venporten.
- Om det blöder från såret eller platsen för venporten.
- Om det gör ont eller känns tungt i armen på samma sida av kroppen som venporten sitter.
> Läs mer på 1177.se. Sök på Subkutan venport.
Kateter
Om du inte kan kissa själv kan du behöva en kateter. Det är en tunn mjuk slang som sitter i urinblåsan och tömmer den på urin.
Katetern kan antingen vara stängd med en propp eller klämma som du öppnar när du ska tömma blåsan, eller så rinner urinen direkt ut i en uppsamlingspåse som du tömmer eller byter vid behov.
Katetern sitter i urinblåsan och tömmer den på urin.
Hur ska jag förbereda mig?
Innan katetern sätts in ska du tvätta underlivet med tvål och vatten eller ett bakteriedödande medel. För dig som ska genomgå en operation görs detta i samband med operationen.
Så går det till
Katetern sätts ofta in av en sjuksköterska eller undersköterska.
Du tar av dig kläderna på underkroppen och får lägga dig ner. Du får bedövning genom en gel som sprutas in i urinröret, vilket kan kännas kallt men inte gör ont. Bedövningen verkar efter 2–3 minuter, och katetern förs sedan in genom urinröret. Du kan känna ett lätt obehag, men det gör inte ont. Katetern hålls på plats med en uppblåsbar liten ballong som kallas kuff.
Vad händer efteråt?
Bedövningen varar i ungefär en timme. Om du åker hem med en kateter kontrollerar personalen att allt fungerar och att du har det material som behövs. Du får veta hur du sköter katetern, när du ska besöka sjukvården nästa gång och vem du ska kontakta om du får problem med katetern.
Om du har opererats tas katetern vanligtvis ut innan du åker hem.
Så sköter du katetern
Om du använder en uppsamlingspåse tömmer du den när den börjar bli full. För att slippa tömma påsen på natten kan du koppla en engångspåse till den ordinarie påsen.
Byt påsen var 5–7:e dag, eller oftare om den blir smutsig eller luktar illa.
Har du ingen uppsamlingspåse tömmer du blåsan med jämna mellanrum genom att öppna proppen och tömma i toaletten.
Att tänka på när du har en kateter
Drick mycket
När du har en kateter är det bra om du dricker mycket för att sänka halten av bakterier i urinen. Drick gärna upp till 1,5–2 liter vätska per dygn. Detta gäller inte om du har hjärtsvikt eller njursvikt som innebär att du får dricka en begränsad mängd vätska per dygn.
Om urinen i påsen blir något blodig ska du dricka mer. Om urinen är kraftigt blodfärgad ska du kontakta mottagningen på dagtid och 1177 på kvällstid.
Håll god hygien
Det är viktigt att hålla god hygien. Duscha regelbundet med tvål som är anpassad för intimhygien, och tvätta även katetern dagligen. Katetern sitter stadigt i urinblåsan, så du behöver inte vara orolig för att den ska åka ut.
Sex
- Om du vill och har lust kan du ha sex när du har en kateter. Katetern kan dock göra det svårare att känna njutning vid samlag. Med kateter kan samlag göra ont när penis trycker mot urinröret.
- Utforska gärna andra sätt än samlag att ha sex. Prata med din kontaktsjuksköterska, behandlingssjuksköterska eller läkare om hur du kan göra.
- Det går bra att onanera när du har kateter.
Biverkningar och komplikationer
Katetern kan ge irritation och orsaka sveda och trängningar i urinröret och urinblåsan.
Det är vanligt att det rinner lite sekret vid katetern. Ibland kan det även komma lite blod, särskilt om du krystar när du tömmer tarmen.
Kontrollera att katetern inte är blockerad om ingen urin rinner ut eller om det läcker stora mängder urin.
Kontakta vårdpersonal om du har problem.
När katetern tas bort
Efter att katetern har tagits bort kan det svida i urinröret och du kan behöva kissa ofta. Det är också vanligt att urinstrålen har varierad styrka och att ha svårt att hålla tätt. Du får information om bäckenbottenträning för att minska dessa besvär.
Blåsträning
Det är viktigt att blåsan kommer igång efter att du har haft en kateter. Samma dag som katetern har tagits bort ska du kissa när du känner dig kissnödig, inte skjuta upp toalettbesöket. Efter hand är det bra att träna blåsan genom att försöka skjuta upp toalettbesöket. Det är normalt att det går 3–4 timmar mellan toalettbesöken. Om blåsan vänjs vid att tömmas på små volymer protesterar den kraftigt när volymen ökar. Gå därför inte på toaletten i förebyggande syfte.
När ska jag kontakta vården?
- Om du har ont i magen, underlivet eller ryggen.
- Om du får feber över 38 grader, frossa eller sämre allmäntillstånd.
- Om du får mycket blod i urinen när katetern är ny.
- Om du får blod i urinen efter att katetern har suttit inne ett tag.
- Om det inte kommer urin genom katetern eller om katetern åker ut.
- Om du har täta trängningar, brännande känsla eller grumlig och illaluktande urin.
- Om du inte kan tömma blåsan efter att katetern har tagits bort.
> Läs mer på 1177.se. Sök på Kateter i urinblåsan.
> Läs mer på kateterfakta.nu.
En nefrostomi är en tunn mjuk slang som leder ut urinen från njuren och samlar den i en påse. Nefrostomin används när urinen inte kan ledas ut från njurarna som den ska. Du kan leva som vanligt med en nefrostomi men du bör inte bada.
Njurarna har två huvuduppgifter: avlägsna slaggprodukter ur blodet och reglera balansen mellan salt och vatten i kroppen. Det som inte går tillbaka till blodet utsöndrar njurarna i form av urin. Urinen leds normalt genom urinledarna, de så kallade uretärerna. Det går en från varje njure ner till urinblåsan.
En nefrostomi används när urinavledningen från njurarna inte fungerar som den ska. Det är en tunn mjuk slang som leder ut urinen från njuren genom huden. Urinen samlas upp i en påse. Nefrostomi kallas ibland också för pyelostomi.
Nefrostomin tas bort när den inte längre behövs, men i vissa fall är behovet permanent.
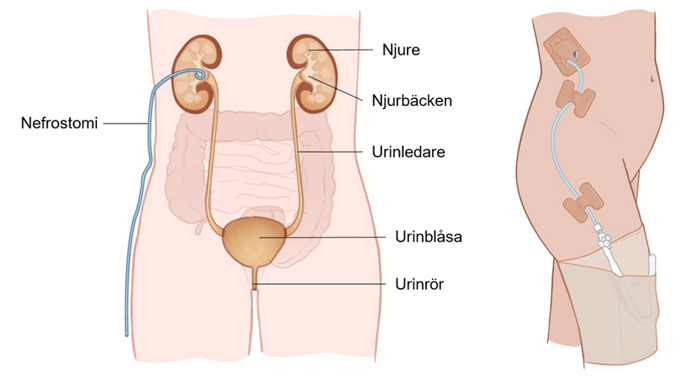
En nefrostomi leder urinen från njuren genom huden till en påse.
Hur ska jag förbereda mig?
Innan du ska få en nefrostomi behöver du fasta i 4 timmar. Det innebär att du inte får äta eller dricka något under den tiden.
Om du tar till exempel blodförtunnande läkemedel kan dosen tillfälligt behöva ändras. Din läkare berättar i så fall hur du ska göra.
Du får även lämna blodprover och eventuellt ett urinprov.
Så går det till
Du får lokalbedövning. Du kan även få smärtlindrande eller lugnande läkemedel om du behöver.
Nefrostomin läggs in av en röntgenläkare som med hjälp av röntgen, ultraljud och en nål placerar in slangen i njuren. Slangen förs oftast in i sidan bak mot ryggen, nedanför revbenen. Slangen kopplas sedan till en tömbar påse där urinen samlas.
Hur mår jag efteråt?
Du bör ligga ner i cirka 2 timmar efter ingreppet för att minska risken för blödning.
Det är vanligt att urinen innehåller blod de första dygnen. Det är därför viktigt att du dricker mycket, för att öka urinflödet och minska risken för stopp i nefrostomin.
Så sköter du nefrostomin
Du kan leva som vanligt med en nefrostomi. Du bör dock undvika att bada för att inte riskera att få en infektion. När du duschar bör du vara försiktig med förbandet.
Var noga med att ha slangen och påsen fixerad vid huden, för att undvika att slangen dras ut eller byter läge. Kontrollera dagligen förbandet där slangen går in.
En nefrostomi är inget hinder för att ha sex, men det kan vara bra att fixera slangen och koppla loss påsen under tiden. Det är bara att prova sig fram.
Påsen byter du en gång per vecka eller oftare vid behov. Till natten kan du koppla på en extra påse som du sedan tar bort på morgonen.
Byte av förbandet och nefrostomin
Förbandet ska bytas olika ofta beroende på vilken typ det är. Innan du lämnar sjukhuset får du veta hur nefrostomin ska läggas om. Oftast görs detta på din vårdcentral.
Nefrostomin byts med jämna mellanrum, vanligen var tredje månad, ibland oftare.
När ska jag kontakta vården?
- Om du får feber över 38 grader, frossa eller sämre allmäntillstånd.
- Om urinen luktar illa eller är blodig.
- Om det läcker urin där slangen går in i huden.
- Om det är stopp i slangen.
- Om det är svullet, rött eller gör ont där slangen går in i huden.
- Om slangen åker ut ur kroppen.
> Läs mer på 1177.se. Sök på Så fungerar njurar och urinvägar.
En uretärkateter är en tunn mjuk slang som sitter i urinledaren mellan njuren och urinblåsan. Katetern kan användas för att skydda urinledaren under tiden den läker efter en operation. När du har katetern bör du dricka mycket så att det blir ett bra flöde genom den.
Uretärkateter kallas också uretärstent, uretärslang, splint, dubbel-J-kateter eller pigtailkateter. Uretärkatetern sitter i urinledaren och syns inte på utsidan.
Uretärkatetern sitter i urinledaren och syns inte på utsidan.
Katetern syns inte på utsidan av kroppen. Om du har fått en utdragningstråd kommer den att sticka ut ur urinröret.
Hur förbereder jag mig?
Om ingreppet ska göras i lokalbedövning behöver du inte förbereda dig på något särskilt sätt.
Om ingreppet ska göras i narkos får du veta hur du ska förbereda dig i din kallelse.
Så går det till
Katetern sätts på plats i lokalbedövning eller narkos.
Katetern förs in genom urinröret och urinblåsan, med hjälp av ett cystoskop. Det är ett smalt rör som fungerar ungefär som en kikare med belysning.
När katetern är på plats i urinledaren får den en knorr i vardera änden så att den inte kan flytta sig. Det är väldigt ovanligt att katetern åker ut.
Hur mår jag efteråt?
Efter behandlingen är det viktigt att du har ett bra urinflöde genom urinvägarna. Därför ska du dricka minst 1,5 liter per dag.
Oftast kan du arbeta som vanligt. Fråga din läkare om du är osäker.
Biverkningar
Det kan komma blod i urinen. Det är normalt och försvinner eller minskar om du dricker mer.
Många känner inte alls av katetern, men det är vanligt att känna obehag när man kissar. Det brukar försvinna efter några dagar.
Vissa är kissnödiga oftare än tidigare. En del känner också ett tryck mot underlivet, men det brukar minska efter en tid när kroppen har vant sig vid katetern.
Fysisk aktivitet
Det går bra med lugnare motionsträning. Du ska undvika sporter med kroppskontakt eller större kroppsrörelser eftersom katetern kan rubbas. Det är särskilt viktigt att tänka på om du har en synlig utdragningstråd.
Sex
Att ha en uretärkateter är inget hinder för att ha samlag. Om du har en synlig utdragningstråd är det viktigt att skydda den.
När tas katetern bort?
Innan du lämnar sjukhuset får du veta ungefär hur länge du ska ha kvar katetern. Tiden beror på orsaken till behandlingen. Många har katetern bara en kort tid, medan andra behöver den en längre tid.
Hur länge du kan ha samma kateter beror på vilket material den är gjord av. Vissa katetertyper kan sitta kvar upp till 6 månader, andra ännu längre. Om katetern behövs längre måste den bytas. Katetern byts på samma sätt som när du fick den första katetern.
Oftast tas katetern bort med cystoskop. Ingreppet går fort och görs i lokalbedövning. Om du har en utdragningstråd kan katetern dras ut med hjälp av den.
När ska jag kontakta vården?
- Om du får feber.
- Om du får blod i urinen.
- Om du får kraftig smärta eller om katetern faller ut, kontakta urologmottagningen.
Om du inte kan kissa själv kan du behöva en kateter. Det är en tunn mjuk slang som sitter fast i urinblåsan och tömmer den på urin. En suprapubisk kateter går från urinblåsan ut genom huden på magen.
Katetern kan användas om du ska ha en kateter en längre tid eller om du har fått skador på bäckenet eller urinröret.
Hur ska jag förbereda mig?
Du behöver inte förbereda någonting själv. Det är bra om urinblåsan är fylld vid insättningen. Då går slangen lättare in.
Så går det till
Katetern sätts in av en läkare. Ofta finns en sjuksköterska eller undersköterska med.
Du får ligga ner. Huden på magen tvättas med ett bakteriedödande medel, och en steril duk läggs på magen för att hålla rent vid insticket. Du får ett bedövningsmedel en bit nedanför naveln. Det kan svida lite när bedövningen sprutas in. Bedövningen verkar efter ett par minuter.
Läkaren gör ett litet snitt genom huden och för in slangen. Slangen är oftast 4 millimeter i diameter. Ibland kan slangen sättas på plats med hjälp av röntgen eller ultraljud. Det kan svida lite när katetern förs genom bukväggen in i urinblåsan, men det brukar snabbt gå över.
Den ände av katetern som förs in i urinblåsan har en uppblåsbar ballong som kallas kuff. Ballongen fylls med lite sterilt vatten när den är på plats. När ballongen vidgas hindrar den katetern från att glida ut.
Ibland kan läkaren sy fast katetern med ett eller ett par stygn i huden i det bedövade området, så att den sitter fast.
Insättningen tar oftast 5–10 minuter.
Katetern går från urinblåsan genom huden på magen.
Hur mår jag efteråt?
Efter insättningen kan det svida och ibland blöda lite i såret på huden. Det brukar sluta blöda av sig självt inom några minuter efter att slangen har förts in. Om du får en kraftigare blödning eller om den pågår en längre tid, behöver en läkare undersöka dig för att ta reda på vad det beror på. Det görs medan du är kvar på sjukhuset.
Du får hjälp med hur kateterpåsen kan fästas. Den ska sitta på ett sätt som passar dig och är bekvämt. Till exempel kan den sitta fast på låret i en benficka.
Innan du åker hem ser personalen till att allt fungerar och att du har det material som behövs. Du får också veta hur du sköter katetern, till exempel hur du byter påse och hur du beställer material. Du får också veta när du ska komma tillbaka för att byta katetern och vem du ska kontakta om du får problem med den.
Katetern är inget hinder för att ha sex, men det kan vara bra att fixera slangen och koppla loss urinpåsen under tiden. Det är bara att prova sig fram.
När ska jag kontakta vården?
- Om du har ont i magen, underlivet eller ryggen.
- Om du får feber.
- Om du får blod i urinen efter att katetern har suttit inne ett tag.
- Om det blir stopp i katetern.
Stomi
En stomi innebär att en del av tarmen tas ut genom huden på magen och sys fast där. Du kan få stomi för avföring eller urin eller båda. Du får lära dig hur du sköter stomin innan du lämnar sjukhuset. Du kan också få fortsatt stöd hemma och av en stomimottagning.
Inför operationen kommer du att få mer information om
- vad en stomi är
- hur stomin ska skötas
- hur tarmarna eller urinvägarna kommer att fungera efter operationen
- vad som kommer att hända efter operationen
- hur det är att ha en stomi och hur det kan påverka det dagliga livet.
Stomins placering anpassas efter din kropp
Före operationen får du en markering på din mage som visar var stomin kommer att placeras. När du får markeringen får du ligga på rygg, sitta och stå upp, så att stomin placeras på ett ställe som känns bra. Det viktigaste är att stomin sitter på ett ställe där du ser den. Placeringen ska även anpassas efter magens utseende.
Vad händer efter operationen?
Du får börja lära dig att sköta din stomi på sjukhuset efter operationen. Du kan få hjälp av hemsjukvården när du är hemma, om du inte hinner bli trygg med stomin på sjukhuset.
Du får information om hjälpmedel som du behöver
Innan du lämnar sjukhuset får du veta hur du får de hjälpmedel som du behöver för att sköta stomin. En stomiterapeut skriver recept på hjälpmedlen.
> Läs mer på 1177.se. Sök på Vad kostar läkemedel på recept?
Återbesök på en stomimottagning
Du träffar din stomiterapeut eller annan lämplig vårdpersonal regelbundet det första året efter operationen. Då får du råd och får lära dig mer om hur du ska ta hand om din stomi. Du får också prova ut vilken modell av stomipåse som passar dig bäst. Det kan ibland ta tid att hitta en påse som du trivs med.
Hur mycket hjälpmedel du behöver till stomin kan variera över tid. Du kan också komma på frågor när du har haft stomin ett tag. Därför är det viktigt att du håller kontakten med stomimottagningen så länge som du har en stomi.
Att leva med stomi
Det är olika från person till person hur man anpassar sig till att leva med en stomi. De flesta anpassar sig till den nya situationen och fortsätter att leva som tidigare. Det är viktigt att komma ihåg att en magoperation kan ta många månader att hämta sig från. På stomimottagningen kan du prata med en stomiterapeut om det som känns svårt.
Att vara närstående till någon med stomi
Prata med dina närstående om vad det innebär att leva med stomi, för att underlätta för dem att ge dig stöd. Berätta gärna om hur stomin fungerar och hur den ska skötas. Om du vill kan en närstående vara med när du ska träffa stomiterapeuten.
Komplikationer är oftast hudproblem
Den vanligaste komplikationen är hudproblem runt stomin, under påsens häftplatta. Det kan gå över, men ibland kan du behöva få hjälp på en stomimottagning. Kontakta din stomiterapeut om dina hudbesvär inte läker efter några dagar. Då kan stomibandagen behöva kompletteras eller bytas ut.
Andra komplikationer kan vara förstoppning, bråck runt stomin eller mycket innehåll (höga flöden) i stomin.
> Läs mer på 1177.se. Sök på Stomi.
> Läs mer på ILCO.nu.
> Läs mer på magotarm.se.
Tunntarmsstomi är en öppning på magen gjord av en bit tunntarm. Över stomin sitter en påse där avföringen samlas. Du tömmer påsen i toaletten.
En tunntarmsstomi kallas även ileostomi eller loopileostomi.
Stomin placeras vanligen på höger sida av din mage.
Avföring som kommer från tunntarmen har en lösare konsistens och är inte finfördelad. Gaser som kommer från tunntarmen luktar annorlunda än de som har transporterats genom hela mag-tarmkanalen.
Töm påsen i toaletten
Töm påsens innehåll i toaletten 4–7 gånger per dygn. Många tömmer påsen samtidigt som de kissar.
Mängden som behöver tömmas under ett dygn brukar vara 0,5–1 liter. Det varierar från person till person och beror på vad du har ätit och druckit.
Byt påsen en gång per dygn.
Avföringen samlas i en påse på magen.
Den vanligaste komplikationen vid tunntarmsstomi är uttorkning. Var därför uppmärksam på om du får symtom på uttorkning eller om du går ner i vikt. Stora mängder tarminnehåll i stomin kallas höga stomiflöden. Det kan leda till uttorkning eftersom kroppen förlorar mycket vätska och salt.
Symtom på uttorkning
Det är viktigt att du är uppmärksam på symtom som är vanliga vid uttorkning:
- yrsel
- muntorrhet
- ökad törst
- minskad svettning
- liten mängd urin
- mörk urin
- muskelkramper
- huvudvärk.
Höga stomiflöden
Tarminnehållet från en tunntarmsstomi är naturligt tunnflytande. Var uppmärksam på om mängden och konsistensen på tarminnehållet ändras, till exempel om du får tömma stomipåsen oftare eller om tarminnehållet blir tunt som vatten.
Försök att uppskatta hur mycket du har tömt ur stomipåsen under ett dygn. En halvfull stomipåse innehåller cirka 2 deciliter. Om du förlorar mer än 1,5 liter per dygn kan det snabbt leda till uttorkning om det inte behandlas.
Väg dig regelbundet och var uppmärksam på om du börjar gå ner i vikt. Det är vanligt vid höga stomiflöden.
Förhindra uttorkning
Du bör själv försöka kompensera förlusterna av vätska och salt samt minska stomiflödet, för att förhindra att situationen blir så allvarlig att du behöver sjukhusvård med dropp.
Om du blir törstig:
- Drick inte mer än 5 deciliter av drycker utan salt, eftersom det leder till högre flöden i stomin.
- Använd i stället vätskeersättning som du blandar själv eller köper på apoteket.
- Försök att dricka 1 liter vätskeersättning per dygn jämnt fördelat över dagen.
- Drick inte större mängder på en gång utan drick klunkvis.
- Undvik att dricka i samband med måltider, eftersom det kan öka stomiflödet.
Recept på vätskeersättning
- 1 liter vatten
- 6 teskedar strösocker
- 0,5 tesked salt
Koka upp vätskan och låt den svalna.
Du kan smaksätta vätskeersättningen med några droppar citron eller 2 teskedar koncentrerad fruktjuice. Vätskeersättningen kan förvaras högst ett dygn i kylskåp.
Om egenvård inte hjälper, prata med din stomiterapeut, dietist eller kontaktsjuksköterska. Det finns till exempel receptbelagd vätskeersättning.
Läkemedel mot höga stomiflöden
Du kommer att få recept på tabletter mot diarré som du kan ta vid behov mot höga stomiflöden. Tabletterna kan ha olika namn men innehåller den aktiva substansen loperamid. De går också att köpa receptfritt. Ta tabletten 30–60 minuter före en måltid för bästa effekt. Maxdosen är vanligen 2 tabletter 4 gånger dagligen (max 8 tabletter per dygn). När du har en tunntarmsstomi är det vanligt att behöva ta maxdosen.
Även tarmreglerande läkemedel som bulkmedel kan ge minskade stomiflöden genom att göra tarminnehållet mindre tunnflytande. Prata med din kontaktsjuksköterska eller läkare för att få råd. Använd tarmreglerande läkemedel om du har blivit rekommenderad det.
Använd inte laxerande läkemedel när du har en tunntarmsstomi. Det kan orsaka svår uttorkning.
Stomibandaget kan läcka
Om du har höga stomiflöden riskerar bandaget att läcka. Det finns flera olika lösningar vid läckage, till exempel tätningspasta eller hudskyddsringar som gör att förbandet sluter tätt mot huden. Det finns också stora stomipåsar som rymmer mer tarminnehåll, samt buktade stomiplattor som minskar läckagerisken genom att trycka ner huden runt stomin.
Ett annat tips är att byta stomibandaget före en måltid, gärna på morgonen när tarmen är som minst aktiv. Glöm inte att tömma stomipåsen ofta.
Var också noggrann med hudvården för att förebygga hudskador runt stomin.
Prata med din stomiterapeut om de alternativ som finns, så att stomibandaget anpassas efter dina behov.
Stopp i tarmen – tarmvred
Med tarmvred menas att det har blivit stopp i tarmen, på grund av ett hinder eller att tarmrörelserna tillfälligt har stannat av. Det är ett allvarligt tillstånd som kan kräva sjukhusvård.
Vanliga symtom på tarmvred:
- kraftig magsmärta som ofta kommer och går
- illamående med eller utan kräkningar
- att det inte kommer något i stomin
- att magen blir utspänd.
När ska jag kontakta vården?
- Om innehållet i stomin ökar mycket i mängd.
- Om du har symtom på uttorkning.
- Om du har symtom på tarmvred.
- Om du har problem med läckage.
- Om du har problem med huden runt stomin.
Du som har en tunntarmsstomi behöver tänka på vad du äter och dricker. Undvik exempelvis svårsmält mat, drick mer och salta extra på maten. Du kan få råd av en stomiterapeut eller dietist om du behöver.
Den första tiden efter operationen kan du vara känslig för trådig och svårsmält mat, till exempel svamp, majs och broccolistjälkar. Det kan därför vara bra att inte äta sådan mat ungefär 4–6 veckor efter operationen.
Kroppen förlorar mer vätska och salt med avföringen genom en stomi på tunntarmen. Det beror på att avföringen inte passerar genom tjocktarmen, där vätska och salt annars sugs upp. Tänk därför på att dricka mer och att salta extra på maten. Detta är särskilt viktigt under varma dagar och om du anstränger kroppen mycket.
Följ dessa råd
- Ät långsamt och tugga maten väl.
- Tugga med stängd mun. Försök att inte svälja luft eftersom det kan orsaka gaser.
- Ät gärna fler mindre måltider i stället för få och stora måltider.
- Försök att äta på regelbundna tider varje dag.
- Försök att äta allsidigt och varierat.
- Salta extra på maten för att kompensera saltförluster.
- Undvik att dricka vid måltiderna eftersom det kan öka stomiflödet. Drick i stället mellan måltiderna.
- Drick cirka 2 liter per dygn. Vid höga stomiflöden gäller dock speciella regler för vad du bör dricka. Se avsnittet om vanliga komplikationer vid tunntarmsstomi.
Du kan få fler kostråd av din stomiterapeut eller en dietist.
Livsmedel du kan behöva undvika
Exempel på trådiga eller svårsmälta livsmedel: |
|
|
|
Exempel på livsmedel med skal och hinnor: |
|
Gaser i tarmen är inte farligt men kan vara obehagligt. Om du har besvär med gaser kan det vara bra att undvika gasbildande livsmedel.
Exempel på livsmedel som kan vara gasbildande: |
|
|
|
Olika sorters mat kan påverka konsistensen på tarminnehållet.
Exempel på livsmedel som kan göra tarminnehållet lösare: |
Exempel på livsmedel som kan göra tarminnehållet fastare: |
|
|
När ska jag kontakta vården?
- Om innehållet i stomin ökar väldigt mycket i mängd.
- Om du har symtom på uttorkning.
- Om du har symtom på tarmvred.
- Om du har problem med läckage.
- Om du har problem med huden runt stomin.
Tjocktarmsstomi är en öppning på magen gjord av en bit tjocktarm. Över stomin sitter en påse där avföringen samlas. Det vanligaste är att ha en påse som byts i stället för att tömmas.
Stomi på tjocktarmen kallas även kolostomi.
Kolostomin placeras på vänster sida av din mage.

Avföringen samlas i en påse på magen.
Avföringens konsistens är som den var före operationen. Även gaser bildas som tidigare.
Du behöver byta påse
Den vanligaste påsen som används vid kolostomi är en så kallad sluten modell. Det betyder att påsen inte går att tömma. Du byter i stället hela påsen när det behövs.
Oftast byter du påsen 1–3 gånger per dygn, men det varierar från person till person.
Kostråd
Du kan uppleva besvär med ljudet från gaser om du har en stomi på tjocktarmen. Du kan då försöka att äta mindre av mat som är gasbildande. Exempel på sådan mat är lök, ägg, bönor och mat som innehåller sötningsmedlet sorbitol.
Prata med din stomiterapeut eller en dietist för att få fler kostråd.
Stopp i tarmen – tarmvred
Med tarmvred menas att det har blivit stopp i tarmen, på grund av ett hinder eller att tarmrörelserna tillfälligt har stannat av. Det är ett allvarligt tillstånd som kan kräva sjukhusvård.
Vanliga symtom på tarmvred:
- kraftig magsmärta som ofta kommer och går
- illamående med eller utan kräkningar
- att det varken kommer avföring eller gaser
- att magen blir utspänd.
Om du är förstoppad
- Drick mycket.
- Motionera regelbundet.
- Ät lösande mat, till exempel mat med mycket fibrer, grönsaker, frukt och katrinplommon.
- Använd tarmreglerande läkemedel om du har blivit rekommenderad det.
Bråck
Ibland kan det uppstå ett bråck vid stomin. Då buktar huden ut runt stomin och det kan bli svårt att fästa stomibandaget. Det kan göra ont och kännas tungt runt utbuktningen.
Kontakta en läkare eller din stomiterapeut om du misstänker att du har bråck. Ibland kan du behöva använda en speciell gördel som stomiterapeuten kan hjälpa dig att prova ut. I vissa fall behöver bråcket opereras.
När ska jag kontakta vården?
- Om du har symtom på tarmvred, bråck eller förstoppning.
- Om du har problem med läckage.
- Om du har problem med huden runt stomin.
Du ska genomgå en operation där din tarm återställs, genom att man tar bort stomin och syr ihop tarmen. I början är avföringen mer tunnflytande än tidigare men det blir bättre med tiden.
Innan operationen får du göra en datortomografi där kontrastmedel sprutas in i stomin. Det görs för att se att det inte finns något läckage eller stopp i tarmen utan att kontrastmedlet passerar ner till ändtarmen utan problem.
Så går det till
Du är sövd under operationen eller så får du en ryggbedövning.
Operationen börjar med ett försök att lägga ner stomin genom att bara öppna där stomin sitter. Stomin läggs ner, tarmändarna sys ihop och öppningen i magen stängs. En mindre öppning kan finnas kvar som tar tid att läka. Därifrån kan det läcka vätska och du kan behöva ha ett förband över det.
I undantagsfall, om det finns mycket sammanväxningar i buken, kan magen behöva öppnas med ett snitt uppifrån och ner.
Hur mår jag efteråt?
Du stannar oftast på sjukhuset 1–3 dagar. Om det har behövts ett större snitt kan du bli kvar några fler dagar på sjukhuset.
Innan du går hem får du veta hur du ska sköta om såret.
När tarmen kommer i gång igen kommer du att märka att den fungerar annorlunda än tidigare. Det kommer att påverka ditt liv och din vardag, speciellt i början efter operationen. Det blir bättre med tiden och det finns hjälp att få mot tarmproblemen.
Tjocktarmens uppgift är att suga upp vätska från avföringen. Eftersom tjocktarmen inte har varit i gång så tar det lite tid innan den börjar fungera, och avföringen kommer vara mer tunnflytande än den var innan du fick din stomi.
Du får ett recept på tarmreglerande läkemedel innan du går hem. Följ de instruktioner du får när du skrivs ut från sjukhuset.
För att skydda huden runt ändtarmen kan du använda hudskyddande salva (barriärsalva) och bomullskompresser. Använd mjukt toalettpapper när du torkar dig, och använd gärna oljebaserad tvål som inte torkar ut huden.
Ha gärna inkontinensskydd, hudskyddande salva och läkemedel mot diarré hemma.
Vänd dig till din kontaktsjuksköterska om du behöver fler råd.
Uppföljning
Efter operationen följs du upp. Du kommer att få mer information om hur uppföljningen går till.
En urostomi är en öppning på magen gjord av en bit tunntarm. Över stomin sitter en påse där urinen samlas. Du tömmer påsen i toaletten.
En urostomi görs när urinblåsan måste opereras bort. Urostomin leder ut urinen ur kroppen och samlar upp den i en påse. Urostomin placeras på höger sida av din mage.
Ibland kallas urostomi för Bricker.
Kirurgen använder en bit av tunntarmen och fäster urinledarna till den ena ändan av tarmbiten. På den andra ändan av tarmbiten görs en stomi, så att urinen kan ledas ut den vägen.
Eftersom stomin är gjord av en bit tunntarm kommer det att finnas tarmludd (tarmslem) i urinen. Det är normalt. Tunntarmens funktion påverkas inte av att en bit tas bort.
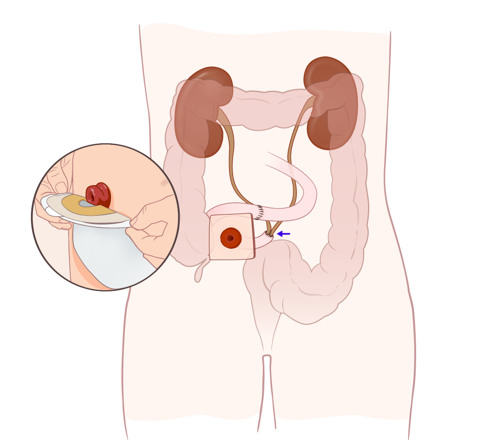
Urinen samlas i en påse på magen.
Töm påsens innehåll i toaletten
Stomipåsarna har en liten kran för tömning. De har också en backventil för att urinen inte ska kunna rinna upp mot stomin när du ligger ner. Byt påsen en gång per dygn, och töm innehållet i toaletten flera gånger om dagen.
Påsen kan kopplas till en större uppsamlingspåse när du ska sova. Den har en lång slang och kan läggas på golvet eller hängas på sängkanten. Då slipper du gå upp för att tömma påsen under natten.
Kostråd
Du kan äta som vanligt, men drick gärna mycket.
Urinvägsinfektion
Om urinen är grumlig och du har feber eller frossa ska du kontakta vården. Om det behövs en urinodling är det viktigt att den tas direkt från urostomin med hjälp av en tunn slang.
Blodprover
Blodprover ska tas för att kontrollera din njurfunktion. Du får mer information om provtagningen av din läkare.
När ska jag kontakta vården?
- Om du har symtom på urinvägsinfektion.
- Om du har problem med läckage.
- Om du har problem med huden runt stomin.
REHABILITERING OCH EGENVÅRD
Rehabilitering
Rehabilitering vid cancer är insatser och stöd för att livet ska vara så bra som möjligt före, under och efter behandlingen. Vissa saker ansvarar du själv för, som att träna och leva hälsosamt. Andra saker ansvarar vården för, som att erbjuda stöd av till exempel kurator eller fysioterapeut.
Vad är cancerrehabilitering?
Cancerrehabilitering är sådant du kan göra själv och stöd du kan få för att må så bra som möjligt och minska besvär av biverkningar eller andra problem som sjukdomen kan orsaka.
Genom att ta hand om din fysiska och psykiska hälsa ökar du möjligheten att behandlingen får bästa möjliga resultat och att du mår bättre under behandlingen och efteråt. Det kan också göra att behandlingen mot sjukdomen blir effektivare och att du hanterar biverkningarna bättre. Vården finns för att stötta dig och det är viktigt att du själv är engagerad och deltar aktivt för att rehabiliteringen ska ge resultat.
Dina behov formar rehabiliteringen
Rehabiliteringen utformas utifrån dina aktuella behov. Det innebär att din rehabilitering kan vara annorlunda än någon annans. Vården ansvarar för att regelbundet bedöma dina behov och samordna det stöd du får. Prata med kontaktsjuksköterskan eller läkaren om du har egna förslag och tankar kring din rehabilitering.
Dina behov kan ändras över tid, beroende på vad som händer med sjukdomen och behandlingen. En del behöver rehabilitering en kort tid i samband med behandlingen. Andra behöver rehabilitering långt efter att behandlingen är slut.
Besvär som kommer efter lång tid kallas ibland sena effekter eller sena biverkningar. En del sena effekter kan förebyggas och de flesta går att lindra.
Exempel på behov du kan ha
Hantera känslor och tankar
Att bli sjuk och behandlas för cancer kan leda till många känslor och tankar som du och dina närstående kan behöva stöd i att hantera.
Ta hand om kroppsliga symtom
Sjukdomen och behandlingen kan påverka kroppen på olika sätt. Rehabilitering kan förebygga eller lindra många besvär.
Förändra livsstilen
Levnadsvanor och egenvård är viktiga delar som kompletterar vårdens insatser och som du själv ansvarar för. Du kan få stöd av vårdpersonal om du behöver.
Så uppmärksammas dina behov
Kontaktsjuksköterskan eller annan vårdpersonal ger dig råd och stöd i din rehabilitering. Du kan få fylla i ett formulär som kartlägger vad du kan göra själv för att må bättre, och vad du behöver hjälp med. Kontaktsjuksköterskan eller annan vårdpersonal går igenom formuläret tillsammans med dig och planerar nästa steg. Ibland kan det räcka att få råd och stöd av kontaktsjuksköterskan. Det kan till exempel vara att komma igång med träning eller sova bättre.
Om du behöver mer specialiserat stöd, tar du och vården tillsammans fram en skriftlig rehabiliteringsplan. Där står vad vården ska göra, vad du ska göra själv och hur det ska följas upp. Ofta behöver du då hjälp av någon annan än kontaktsjuksköterskan, till exempel en fysioterapeut eller dietist. Rehabiliteringsplanen ska finnas i din journal och du ska få veta hur du hittar den.
Exempel på stöd du kan få
Vården ska erbjuda rehabilitering om du behöver. Rehabiliteringen kan erbjudas på olika sätt.
Viss rehabilitering ansvarar du för själv, till exempel att träna. Ibland kan du behöva stöd av cancervården i din rehabilitering. Ibland kan primärvården ansvara för hela eller delar av rehabiliteringen.
Prata med kontaktsjuksköterskan eller läkaren om vad som kan vara lämpligt för dig och vilka möjligheter som finns för dina behov.
Om du har något specifikt behov kan du bli hänvisad till en annan yrkesgrupp eller ett specialiserat team. Här är exempel på yrkesgrupper du kan träffa:
- en kurator för samtal eller råd om hur du ska hantera arbete och ekonomi under din sjukdom
- en fysioterapeut för att få hjälp med anpassad träning och råd för att återhämta dig efter en operation
- en arbetsterapeut för att få stöd och råd kring att klara vardagen
- en dietist för att få stöd och råd kring mat och näring
- en uroterapeut eller sexolog för att få hjälp med sexuell rehabilitering
- en lymfterapeut för att få råd och behandling vid lymfödem.
Rehabilitering vid bäckencancer
I vissa regioner finns särskilda rehabiliteringscentrum för bäckencancer. Dessa är till för patienter som har problem med tarmfunktion, urinvägar, sexualitet eller annat i bäckenområdet efter cancerbehandling.
I vissa regioner finns andra mottagningar eller team som kan erbjuda rehabilitering vid bäckencancer, oftast via en fysioterapeut med specifik kompetens om detta. Prata med din kontaktsjuksköterska om vart du kan vända dig.
Rehabilitering i grupp
- Du kan bli erbjuden rehabilitering i grupp. Det kan innebära föreläsningar, samtal och praktiska övningar. Du kan också få stöd av att dela upplevelser med de andra i gruppen. Grupprehabiliteringen kan handla om olika saker. Här är några exempel:
- biverkningar av behandlingen och hur du kan lindra dem
- känslomässiga reaktioner
- träning
- mat
- vilket stöd du kan få av samhället i övrigt.
Grupperna leds av till exempel sjuksköterskor, kuratorer, fysioterapeuter eller arbetsterapeuter.
Rehabilitering utanför vården
Det finns stöd även utanför vården. Fritidsintressen och sociala aktiviteter både på arbetet och privat är ofta en viktig del av din rehabilitering. Det kan vara lika viktigt att stärka sådant du mår bra av som att förebygga och behandla besvär.
Patientföreningar ordnar både informella träffar, gruppaktiviteter och ibland kurser för att underlätta att leva ett så bra liv som möjligt under och efter behandlingen. Det kan vara till exempel samtalsgrupper, kurser i matlagning, yoga, stresshantering eller trädgårdsterapi.
I en del regioner finns mötesplatser där personer med cancer och deras närstående kan träffa andra personer med liknade erfarenheter. Det kan vara platser där olika aktiviteter och föreläsningar, stöd och information erbjuds parallellt med, stöd och information. Ett exempel är Kraftens hus som finns på några orter och är ett samarbete mellan regionen och en ideell förening.
Det finns också kursgårdar för personer med cancer och ibland för närstående. En vistelse är ofta 1–3 veckor. Då kan du erbjudas ett program med till exempel fysisk träning, utbildning och samtal. En del regioner betalar hela eller delar av vistelsen.
Du kan söka bidrag till rehabilitering
Det finns bidrag från olika fonder, stiftelser och patientföreningar som du kan söka för att kunna åka på en rehabiliteringsvecka. Kuratorn kan berätta mer om var du kan söka bidragen.
Vill du ha en sammanfattning av budskapen i denna text?
Se en filmen: Viktigt att veta om cancerrehabilitering
Film: Viktigt att veta om cancerrehabilitering

Att leva hälsosamt inför och under behandlingen ger kroppen bättre förutsättningar att hantera sjukdomen och behandlingen. Det minskar också risken för biverkningar och komplikationer.
Du bör följa de rekommendationer som gäller för befolkningen i stort. Under behandlingen kan du behöva anpassa dina matvanor och din fysiska aktivitet efter sjukdomen och eventuella biverkningar. Vad som fungerar bra för dig kan också förändras under behandlingens gång.
Din kontaktsjuksköterska eller läkare berättar om det är något särskilt du bör tänka på, och hjälper dig att få det stöd du behöver.
Matvanor
Att bli sjuk och få behandling kan göra dig osäker på vilken mat du kan äta. Det finns i dag inga belägg för att en viss diet eller vissa livsmedel kan bota cancer eller minska tumörens tillväxt. Men vi vet att hälsosamma matvanor, där du får i dig tillräckligt med energi och näring, ger kroppen bättre förutsättningar att klara av behandlingen och förbättrar sårläkningen.
Viss behandling vid cancer och sjukdomen i sig kan ge biverkningar som påverkar din aptit och förmåga att äta. Samtidigt behöver kroppen mer protein för att kunna reparera celler och behålla muskelmassa. Inför och under behandlingen kan du därför behöva ändra dina matvanor för att få tillräckligt med energi och näring och hålla en stabil vikt.
Allmänna rekommendationer

Ät hälsosamt för att få den energi och näring du behöver för att orka med behandlingen.
- Ät regelbundet och tillräckligt.
- Ät mycket grönsaker, frukt och bär.
- Ät mycket fullkorn.
- Ät fisk, bönor, ärtor och linser ofta, och kött ibland.
- Välj nyckelhålsmärkta mejeriprodukter och matfetter.
- Håll igen på det söta, salta och feta – läsk, sötsaker och snacks.
Rekommendationer om du har svårt att äta eller går ner i vikt
- Välj mat som innehåller mycket energi (kalorier) och protein.
- Energirika livsmedel är till exempel nötter, fröer och oljor.
- Proteinrika livsmedel är till exempel fisk, kyckling, ägg, nötter, fröer, baljväxter, ost och andra mejeriprodukter.
- Du kan få hjälp av en dietist om du behöver. Om du inte kan få i dig tillräckligt med näring från vanlig mat kan dietisten skriva ut kosttillägg, till exempel näringsdrycker.
> Läs mer och se en film på 1177.se. Sök på Mat vid cancer.
> Läs mer på livsmedelsverket.se. Sök på Kostråd för vuxna.
Fysisk aktivitet
Fysisk aktivitet ger kroppen bättre förutsättningar att klara av behandlingen. Inför och under en cancerbehandling kan du följa de rekommendationer som gäller för befolkningen i stort, om det fungerar för dig. Du kan behöva anpassa hur du rör dig och tränar, utifrån vissa cancersjukdomar, biverkningar och andra samtidiga sjukdomar. Då kan du få hjälp av en fysioterapeut.
Det finns många fördelar med fysisk aktivitet:
- Blodets förmåga att ta upp syre blir bättre och blodtrycket sänks, vilket är bra för din återhämtning.
- Oro och nedstämdhet minskar.
- Smärta kan minska och sömnen bli bättre.
- Biverkningar som trötthet, fatigue, ledsmärta och illamående kan lindras och din livskvalitet förbättras.
- Risken för benskörhet minskar av styrketräning och fysisk aktivitet där du belastar skelettet med din egen vikt, till exempel att springa, hoppa eller dansa. Benskörhet är en vanlig biverkning av vissa behandlingar.
- Styrketräning förebygger att du tappar muskelmassa inför, under och efter behandlingen.
- Att regelbundet röra på sig förebygger hjärt- och kärlsjukdomar och många andra vanliga hälsoproblem som kan hända oavsett cancern.
All rörelse räknas. Om du kan är det bra att höja pulsen minst 150 minuter i veckan. Det motsvarar 2,5 timmar.
Det är bra att träna musklerna minst två gånger i veckan.
Allmänna rekommendationer
- All rörelse räknas: promenader, trädgårdsarbete och att ta trapporna i stället för hissen. Välj en aktivitet som du gillar och som känns meningsfull.
- Undvik att sitta stilla länge. Rör på dig regelbundet under dagen.
- Rör på dig så att pulsen ökar och du blir varm och lätt andfådd 150–300 minuter i veckan, eller på en mer ansträngande nivå 75–150 minuter i veckan. Sprid gärna ut aktiviteten över veckan. Om du kan får du gärna röra dig mer än rekommendationen.
- Träna de stora muskelgrupperna, till exempel ben, rumpa och axlar, minst två gånger i veckan.
- Om du är över 65 år bör du även träna balansen, till exempel i samband med styrkeövningar.
Att tänka på vid cancer
- Om du är van att träna kan du fortsätta med dina vanliga aktiviteter om det känns bra.
- Om du inte har tränat tidigare, börja försiktigt och öka gradvis. Du kan till exempel börja med 10–15 minuter per dag.
- Om du har skelettmetastaser eller benskörhet, kan du behöva anpassa din träning. Du kan få stöd av en fysioterapeut.
- Om du har en infektion, är mycket infektionskänslig eller har kraftig påverkan på dina blodvärden, undvik högintensiv fysisk aktivitet. Träna aldrig om du har feber.
- Om du har fått cytostatika i blodet bör du inte anstränga dig kraftigt de närmsta 24 timmarna. Lättare aktivitet som promenader går bra.
> Läs mer på 1177.se. Sök på Fysisk aktivitet och träning eller FaR – fysisk aktivitet på recept.
> Läs mer på fyss.se. Sök på För vuxna, äldre och gravida.
> Se en film på 1177.se. Sök på Fysisk aktivitet och fysioterapi vid cancer.
Hälsosam vikt
Det är vanligt att antingen gå upp eller ner i vikt under en behandling. Det är bra att ha en hälsosam vikt, det vill säga varken väga för mycket eller för lite. Om du håller en stabil, hälsosam vikt vet du att du får i dig lagom med energi.
Rekommendationer
- Följ råden om hälsosamma matvanor och fysisk aktivitet.
- Väg dig regelbundet så att du tidigt kan upptäcka om du går upp eller ner i vikt.
- Undvik snabb viktminskning under eller strax efter behandling, då det kan minska kroppens reserver och försvåra återhämtning.
- Prata med din kontaktsjuksköterska om din vikt ändras.
Solvanor
Strålbehandling och vissa läkemedel gör huden känslig för solen, på både kort och lång sikt.
Rekommendationer
- Skydda huden mot solen under behandling.
- Skydda huden med kläder och hatt, och vistas i skuggan.
- Du kan använda solskyddsmedel som komplement, men inte som enda solskydd. Använd solskyddsmedel med hög solskyddsfaktor, minst SPF30. Välj en sort som skyddar mot både UVA- och UVB-strålning.
- Undvik solen när den är starkast, klockan 11–15 under vår och sommar i Sverige.

Skydda huden med kläder och hatt.
> Läs mer på 1177.se. Sök på Så skyddar du dig mot solen.
> Läs mer på stralsakerhetsmyndigheten.se. Sök på Min soltid.
Alkohol
Genom att inte dricka alkohol ger du kroppen bättre förutsättningar att hantera sjukdomen och behandlingen, och minskar risken för biverkningar. Exempel vid olika slags behandlingar:
- Att inte dricka alkohol före och efter en operation minskar risken för sårinfektion, urinvägsinfektion och lunginflammation.
- Att inte dricka alkohol i samband med strålbehandling minskar risken för kraftiga biverkningar på slemhinnor i munnen och tarmarna.
- Att inte dricka alkohol under cytostatikabehandling minskar risken för infektioner och belastning på levern. Det tar också bort risken att alkoholen påverkar effekten av behandlingen.
Rekommendationer
- Avstå alkohol under cytostatika- och strålbehandling. Om du väljer att dricka alkohol, drick mer sällan och mindre per gång.
- Avstå alkohol minst 4 veckor innan en operation och en tid efter operationen, tills såret är läkt och du har återhämtat dig.
Prata med vårdpersonalen om du vill veta hur alkohol fungerar ihop med de läkemedel du tar eller om du behöver stöd att minska din alkoholkonsumtion.
> Läs mer på 1177.se. Sök på Så kan du ändra dina alkoholvanor.
> Läs mer på alkoholhjalpen.se.
Tobak och nikotin
Genom att inte använda tobak och snus eller e-cigaretter med nikotin, ger du kroppen bättre förutsättningar att hantera sjukdomen och behandlingen. Rökstopp minskar risken för
- komplikationer efter en operation, till exempel lunginflammation, sårinfektion och blodpropp
- biverkningar av strålbehandling och läkemedelsbehandling, till exempel benskörhet, och förbättrar immunförsvaret
- biverkningar från hud och slemhinnor vid strålbehandling.
Forskning visar att rökning minskar effekten av både strålbehandling och läkemedelsbehandling mot cancer. Det finns också studier som tyder på att det även gäller andra former av nikotin, till exempel snus, e-cigaretter och nikotintuggummin. Det säkraste rådet är därför att undvika tobak och andra produkter med nikotin helt, men viktigast är att du inte röker.
Det är aldrig för sent att sluta. Även om du slutar röka under eller efter behandlingen ökar du dina chanser till en effektiv cancerbehandling.
Rekommendationer
- Sluta helt med tobak och nikotin om du kan.
- Rök inte under minst 4 veckor, helst 8 veckor, före och efter en operation.
- Rök inte under strålbehandling och cytostatikabehandling.
> Läs mer på 1177.se. Sök på Hjälp att sluta röka eller Hjälp att sluta snusa.
> Läs mer på slutarokalinjen.se.
> Läs mer på UMO.se. Sök på Om rökning. Sidan riktar sig till ungdomar.
Narkotika och andra droger
Genom att inte ta narkotika eller andra droger ger du kroppen bättre förutsättningar att hantera sjukdomen och behandlingen. Att använda narkotika eller droger kan påverka din hälsa, behandlingens effekt och förvärra biverkningar.
Det finns läkemedel som räknas som narkotika. Dessa ska du bara använda om du får dem utskrivna av en läkare. Annars är det olagligt och kan vara skadligt.
Berätta för din läkare om du använder narkotika eller andra droger innan din behandling startar. Det är säkrast för dig och du kan få hjälp att sluta. Läkaren har tystnadsplikt.
> Läs mer på 1177.se. Sök på Beroende av droger eller läkemedel.
> Läs mer på droghjalpen.se, umo.se, drugsmart.se och nasverige.org
Film: Matvanor vid cancer

Film: Fysisk aktivitet

Musklerna i bäckenbotten reglerar gaser, avföring och urin. Efter en operation i bäckenbotten finns risk för läckage, och därför är det viktigt att du tränar dessa muskler. Både styrketräning och avslappningsövningar är viktiga.
Bäckenbotten består av muskler och bindväv som utgör ”golvet” i buken. Den sträcker sig från blygdbenet till svanskotan och fäster även på sittbensknölarna. Bäckenbotten omsluter ändtarmsöppningen, urinröret och slidan. Musklernas funktion är bland annat att reglera gaser, avföring och urin.
Träningen börjar med så kallad identifieringsträning, som hjälper dig att hitta, stärka och slappna av i dina bäckenbottenmuskler. Dessa övningar kan du göra när som helst under förloppet. Efter en operation i bäckenbotten finns bland annat risk för läckage, och därför är det viktigt att du tränar musklerna i bäckenbotten. Det är också vanligt att vara för spänd i dessa muskler. Både styrketräning och avslappningsövningar är därför viktiga.
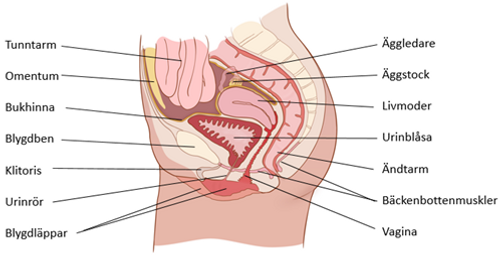
Bäckenbotten omsluter ändtarmsöppningen, urinröret och slidan.
Steg 1: Avslappning och identifieringsträning
Avslappning för bäckenbotten
- Ligg på rygg, med böjda ben.
- Tänk dig att du ska släppa gas, låt underlivet sjunka ner och bli mer ”rymligt”.
- Håll kvar avspänningen i 10 sekunder.
- Upprepa gärna övningen några gånger. Försök även hitta avslappningen när du sitter och står.
Identifieringsträning
- Ligg på rygg med böjda ben eller sitt på en stol.
- Spänn musklerna runt ändtarmsöppningen, som om du höll på att släppa gas men inte får.
- Spänn musklerna runt urinröret, som om du var kissnödig och behöver hålla dig.
- Håll kvar spänningen i 2 sekunder.
- Slappna av helt i minst 2 sekunder.
- Upprepa 5–10 gånger.
Andas lugnt, in genom näsan och ut genom munnen, under alla övningar. Börja knipet på en utandning.
Spänn inte magen, skinkorna eller lårens insidor. Om du tycker det är svårt att inte spänna dig – försök göra ett lättare knip. Fokusera på känslan att stoppa gas eller hålla kiss.
Gör gärna identifieringsträningen flera gånger varje dag.
Det ska inte göra ont eller vara obehagligt att träna. Avbryt träningen om du får ont.
Identifieringsträning ökar även cirkulationen i underlivet, förbättrar motoriken och ger snabbt knip, vilket är viktigt när du nyser eller hostar.
Efter att du har gjort identifieringsträningen under 1–2 veckor och känner att du behärskar tekniken, ska du börja styrketräna din bäckenbotten.
Steg 2: Styrketräning
- Spänn bäckenbottenmusklerna i 5 sekunder.
- Vila i 5 sekunder.
- Upprepa tills du inte orkar flera 5-sekundersknip. Målet är 30 knip per dag för att öka styrkan.
Kombinera gärna styrketräningen med några korta snabba knip.
När du känner att du behärskar tekniken kan du börja träna bäckenbotten mer funktionellt.
Steg 3: Funktionell träning och uthållighetsträning
- Knip på samma sätt som i steg 1 i styrketräningen, men knip fast och bestämt så länge du kan.
- Gör bäckenbottenträning, både korta knip, styrkeknip och uthållighetsträning, i olika kroppsställningar. När du sitter, står och går.
- När du går, träna på att hålla ett lätt knip i omkring 10 sekunder eller 10 steg.
- Pröva att knipa samtidigt som du reser dig från sittande, eller när du lyfter något tungt.
- Träna på att knipa samtidigt som du hostar.
Fortsätt att träna din bäckenbotten varje dag i 6 månader även efter det att du har blivit helt fri från läckage. Därefter kan du glesa ut träningen.
Det finns hjälp att få
Om du tycker att det är svårt att hitta musklerna i din bäckenbotten, ta kontakt med en fysioterapeut som har specialiserat sig inom detta.
Efter strålbehandling kan slidan bli trång. Det kan motverkas genom att använda en vaginalstav. Staven kan också vara ett sätt att våga närma dig underlivet igen efter behandlingen.
Om du har fått strålbehandling mot bäckenet kan det ha gjort att slemhinnan i slidan har blivit inflammerad. Då finns en risk att slidväggarna, som ligger mot varandra, växer samman. I början går sammanväxningarna lätt att lösa upp. Men om man inte behandlar dem finns en risk för att slidan blir helt sammanväxt. Då är det svårt att genomföra en gynekologisk undersökning och att ha vaginalt samlag.
Användning av vaginalstav efter strålbehandling
För att förebygga och förhindra att slidan växer samman kan du använda en vaginalstav. Du ska få prova ut en sådan i samband med att du avslutar din strålbehandling. En vaginalstav är en stav som du för in i slidan. Det finns olika varianter av vaginalstavar, en del är i plast och en del i silikon.
Du kan börja med staven cirka 4–6 veckor efter avslutad strålbehandling.
Det är viktigt att du också använder oparfymerat glidmedel eller olja när du använder vaginalstaven.
Gör så här
För in staven långsamt i slidan, så långt in du kan komma utan att forcera. Det ska inte göra ont. Håll staven på plats med lätt till måttligt tryck under 5–10 minuter. Rör staven försiktigt uppåt, nedåt och åt sidorna. Om den skulle åka ut, tryck försiktigt in den igen.
Tvätta vaginalstaven med tvål och vatten efteråt. Skölj noga och torka av den eller låt lufttorka.
Använd staven varje dag under den första månaden. Sedan brukar det räcka med 2–3 gånger per vecka. Du kan dock behöva fortsätta använda staven regelbundet i 2–3 år för bra effekt.
Normalt med mindre blödningar
Det är vanligt med mindre blödningar eller blodblandade flytningar efter att du har använt vaginalstaven. Det beror på att du löser upp tunna sammanväxningar. Detta är helt normalt.
Användning av vaginalstav efter annan behandling
Du kan också bli rekommenderad att använda en vaginalstav av andra anledningar än strålbehandling. En anledning kan vara svårigheter eller oro inför att ta upp samliv efter din behandling. En vaginalstav kan då vara en hjälp att prova sig fram på egen hand för att förstå vilka vinklar och ställningar som kan fungera vid vaginalt samlag.
Hur du ska använda staven avgör du tillsammans med din läkare, kontaktsjuksköterska eller en annan person med sexologisk kompetens.
När du behandlas för cancer rekommenderas du att helt sluta röka. Rökning innebär stora risker för hälsan, speciellt i samband med cancerbehandling. Du kan få hjälp om du behöver det.
Risken för biverkningar och ny cancer minskar
Risken för besvärliga biverkningar minskar om du slutar röka inför, under eller efter din behandling. Du får också ett bättre resultat av behandlingen. Dessutom får du en rad andra hälsofördelar som bättre syresättning, lägre blodtryck, bättre kondition och bättre smak- och luktsinne. Risken att få ny cancer minskar också.
Det finns hjälp att få
Alla kan sluta röka. För vissa är det lätt, för andra är det svårare.
Det finns nikotinersättning om du har svårt att sluta röka. Det finns i olika former, exempelvis plåster, sprej och tuggummi. Apoteket kan ge råd om vilken dos du bör ta och vilken form som passar bäst.
Vänd dig till din vårdcentral eller Sluta röka-linjen om du behöver hjälp.
Tips när du ska sluta röka
- Bestäm ett datum när du ska sluta röka. Sedan kan du förbereda dig i olika steg.
- Berätta för familj och vänner att du ska sluta. De kan då visa hänsyn genom att till exempel inte röka nära dig.
- Stärk din motivation att sluta röka. Samla ihop material och gör en lista över skäl för att sluta.
- Testa ditt röksug. Skriv ner varje cigarett du röker, vad du gör just då och betygsätt sedan hur viktig just den cigaretten är. Var det en nödvändig cigarett, en utsökt god cigarett eller en slentrianrökt, onödig cigarett? Håll gärna på minst en vecka. Då kan du se om du har rökt extra mycket vissa dagar och fundera över orsaken.
- Skapa rökfria zoner. Sluta röka helt och hållet på de ställen där du tillbringar din mesta tid.
> Läs mer på 1177.se. Sök på Hjälp att sluta röka.
> Läs mer på slutarokalinjen.se.
> Läs mer på UMO.se. Sök på Om rökning. Sidan riktar sig till ungdomar.
Medveten närvaro och mediyoga är två metoder som du kan använda för att minska stress och oro både under och efter behandlingsperioder. Mediyoga kan också hjälpa mot fatigue, alltså cancerrelaterad trötthet.
Medveten närvaro är en metod för att aktivera dina sinnen
Medveten närvaro kallas också mindfulness. Det går ut på att du fokuserar på nuet med hjälp av dina sinnen och din andning. Medveten närvaro är inte en avslappningsteknik utan en metod som syftar till att aktivera dina sinnen. Det går att träna upp förmågan till medveten närvaro.
Du övar dig på att vara medvetet närvarande, utan att värdera. Det som händer när du stannar upp och riktar uppmärksamheten inåt är att du kan bli medveten om sådant du annars missar. Du kan till exempel lägga märke till att du känner dig glad eller har ont i kroppen utan att samtidigt bedöma om det är bra eller dåligt.
Övningar i medveten närvaro kan användas i sjukvården som en del av en psykologisk behandling, men du kan också öva på metoden själv i din vardag för att minska stress. Avbryt övningarna om det inte känns bra.
Mediyoga är en forskningsbaserad yogaform som alla kan utöva
Mediyoga är en standardiserad variant av medicinsk yoga, en mjuk terapeutisk yogaform som har utvärderats vetenskapligt. Mediyoga är ett verktyg för att träna medveten närvaro. Metoden består av dessa delar:
- andningsövningar
- koncentrationstekniker
- djupavslappning
- meditation
- kroppsövningar som anpassas efter din förmåga.
Forskningen visar att mediyoga i samband med cancersjukdom kan förbättra livskvaliteten och hjälpa mot dessa besvär:
- fatigue, alltså cancerrelaterad trötthet
- oro, ångest och nedstämdhet
- sömnbesvär.
Mediyoga kan erbjudas som gruppträning inom vården i vissa regioner och leds då av legitimerad personal på plats eller digitalt. Mediyoga finns även i friskvården på olika träningsanläggningar. Du kan också utöva mediyoga ensam.
Du kan göra mediyoga sittande på en matta eller på en stol om du inte kan sitta på golvet. Lyssna på kroppen och avbryt om något gör ont eller känns obehagligt.
> Läs mer om medveten närvaro och få tips på övningar på 1177.se. Sök på Mindfulness – medveten närvaro.
> Läs mer om mediyoga på simy.se. Under fliken Övningar hittar du några prova-på-övningar.
Introduktion av Mediyogapasset

Hitta in i Mediandetaget

Suficirklar Uppmjukande övning för bålen i sittande

Ryggflex Uppmjukande övning för ryggen

Ryggvridning Uppmjukande övning för bröstryggen i sittande

Med Livsstilsverktyget kan du få kunskap och motivation för att själv kunna ta hand om viktiga delar av din hälsa. Som användare av Min vårdplan får du del av detta digitala verktyg för att både ta hand om din egen hälsa och bidra till viktig forskning.
Vad är Livsstilsverktyget?
Livsstilsverktyget är ett digitalt verktyg som kan ge stöd att hantera stress och ensamhet, relationer och konflikter, mat och motion, och att se hälsan i ett större sammanhang.
Att använda Livsstilsverktyget kan förbättra hälsan och ge nya sätt att
- må bättre
- hantera livets upp- och nedgångar
- förebygga eller hantera livsstilssjukdomar.
I en utvärdering vid svenska universitet fick de som använder verktyget bland annat lägre blodtryck, vikt och blodsocker och mådde allmänt bättre.
Hur fungerar det?
Du använder Livsstilsverktyget på egen hand för att få stöd och inspiration till att må bra och påbörja och behålla hälsosamma vanor.
Livsstilsverktyget innehåller texter, aktiviteter och frågor för att motivera dig att använda den senaste kunskapen och prioritera hälsa i din vardag.
Du väljer själv vilka delar du använder.
Vad innebär det för mig att använda verktyget?
Livsstilsverktyget är tillgängligt via en forskningsstudie. Som användare av Min vårdplan får du tillgång till verktyget via en anpassad ingång. Det innebär att du är garanterad att få del av verktyget, till skillnad från de som deltar i den allmänna versionen och som kan lottas till kontrollgruppen.
Forskarna kommer att på gruppnivå fortsätta undersöka hur verktyget förbättrar hälsa och förebygger sjukdom. Inga analyser kopplas till dig som individ och inga vårdbesök ingår. Verktyget är kostnadsfritt.
Prata gärna med din kontaktsjuksköterska, läkare eller annan vårdkontakt om att du använder Livsstilsverktyget och hur det fungerar för dig.
När ska jag kontakta vården?
- Om du har frågor om ifall Livsstilsverktyget passar dig i din situation eller undrar över något råd du möter i verktyget.
- Om du har använt Livsstilsverktyget och tycker att det inte hjälper dig eller du känner dig sämre.
- På livsstilsverktyget.se finns information om hur du börjar använda det
Att utredas, behandlas eller rehabiliteras för cancer är påfrestande både fysiskt och psykiskt. Det är vanligt att vara sjukskriven, men hur mycket varierar från person till person. Efter en sjukskrivning ska arbetsgivaren eller lärosätet planera för hur du kan komma tillbaka. Även vården kan hjälpa till med detta.
Behovet av sjukskrivning varierar
En del kan arbeta eller studera som vanligt i samband med sin cancersjukdom. Andra kan arbeta eller studera vissa perioder eller enstaka dagar. En del kan inte göra det alls.
Dina möjligheter att arbeta beror på flera saker:
- hur sjukdomen och behandlingen påverkar dig
- hur du kan genomföra dina arbetsuppgifter
- de krav som finns i ditt arbete.
Fördelar med att arbeta eller studera
Det finns fördelar med att arbeta eller studera, även om det bara är några timmar om dagen. Det kan hjälpa dig att ha rutiner i vardagen, vara aktiv och hålla kontakten med arbetskamrater eller studiekamrater. En längre tids sjukskrivning kan leda till att du blir isolerad. Du kan också oroa dig för hur det ska gå att komma tillbaka till jobbet eller studierna.
Ersättning från Försäkringskassan
Om du är sjukskriven kan du få ersättning från Försäkringskassan. Det finns olika ersättningar som kan passa just dig beroende på din situation.
Om du planerar att arbeta till viss del när du är sjukskriven tar du först upp den frågan med din arbetsgivare. Om du börjar arbeta ska du meddela Försäkringskassan eftersom det kan påverka din ersättning därifrån.
> Läs mer på forsakringskassan.se. Sök på Sjukpenning, Förebyggande sjukpenning och Särskilt högriskskydd.
Tips för bättre återhämtning när du är sjukskriven
- Försök att komma upp i tid på morgonen.
- Ät frukost, lunch och middag på vanliga tider.
- Försök att komma ut en stund varje dag.
- Ta hand om dig och gör sådant du tycker om och mår bra av. Det kan vara din hobby eller att prata med någon som är viktig för dig.
- Var fysiskt aktiv i den mån du kan. Det hjälper mot stress, sömnproblem och nedstämdhet.
- Håll kontakten med nära vänner och arbetskamrater eller studiekamrater. Om det är svårt i kontakten med arbetsplatsen, be vården, facket, skyddsombudet eller närstående om hjälp.
- Jämför dig inte med andra. Ta hänsyn till vad du orkar.
Plan för att gå tillbaka till arbetet eller studierna
Du som är anställd
Din arbetsgivare är skyldig att ta fram en plan för att du ska börja arbeta igen, när du har varit sjukskriven 60 dagar eller mer eller ska gå upp i arbetstid. Detta gäller även om du har tidsbegränsad anställning eller arbetar deltid. Arbetsgivaren ska bland annat se över hur arbetstid och arbetsuppgifter kan anpassas.
Du som är student
Det är utbildningssamordnaren vid ditt lärosäte som ansvarar för att planera för hur du ska komma tillbaka till studierna.
Vårdens ansvar
Vården är skyldig att vid behov erbjuda koordineringsinsatser för att du ska kunna börja arbeta eller studera. Prata med din kontaktsjuksköterska om du behöver stöd. Du kan då få kontakt med till exempel en arbetsterapeut eller rehabiliteringskoordinator. De kan till exempel hjälpa till med följande:
- tillsammans med dig planera för hur du ska kunna börja arbeta eller studera
- kartlägga ditt rehabiliteringsbehov och samordna insatser inom vården
- vara ett stöd i kontakten med exempelvis Försäkringskassan, arbetsgivaren eller lärosätet och Arbetsförmedlingen.
Du har rätt att ha med en stödperson på möten
Vid avstämningsmöten och rehabmöten har du rätt att ta med dig en stödperson. Det kan vara ditt skyddsombud, en facklig företrädare eller en närstående.
Om du är anställd kan du också ta hjälp av ditt skyddsombud i dialogen med din chef om arbetsanpassning.
Försäkringskassan har samordningsansvar
Om du är sjukskriven och upplever svårigheter i samordningen mellan olika aktörer eller brister i arbetsanpassning hos din arbetsgivare kan du vända dig till Försäkringskassan. Försäkringskassan har ett samordningsansvar som exempelvis kan innebära att de informerar din arbetsgivare om hens ansvar att utreda behovet av arbetsanpassningar.
Be vården kontakta din handläggare om du har försörjningsstöd
Om du har försörjningsstöd är det bättre att sjukvården har direktkontakt med din handläggare hos kommunen, än att du blir sjukskriven. Det beror på att kommunen ofta erbjuder aktiviteter för dig som har försörjningsstöd som du kan bli utan om du är sjukskriven.
Psykosocialt stöd
Cancer kan vara en omtumlande upplevelse, för både dig som är sjuk och dina närstående. Ni har rätt att få stöd av vården för att hantera situationen känslomässigt och praktiskt. Även patientföreningar kan erbjuda stöd.
Många känslor kan komma upp vid ett cancerbesked, till exempel oro och känsla av overklighet. Oron kan vara allt från mild och hanterbar till stark och svår att stå ut med. Hur man upplever det kan vara väldigt olika. Det finns inget rätt eller fel, det viktiga är hur du upplever din situation.
Det finns hjälp att få
När du har fått en cancerdiagnos ska en kontaktsjuksköterska höra av sig till dig. Du och dina närstående har enligt lagen rätt till psykosocialt stöd utifrån era behov. Det kan vara att få information och råd, hjälp med att ansöka om färdtjänst, god man eller omvårdnadsbidrag eller söka pengar ur fonder. En annan viktig del är stödjande samtal.
Stödjande samtal kan hjälpa dig och dina närstående att sätta ord på tankar och känslor. Kontaktsjuksköterskan kan ge er information, råd och stöd och förmedla kontakt med en kurator. Kuratorn kan erbjuda samtal för att hjälpa er att hantera en förändrad livssituation. Många kuratorer har utbildning i psykoterapi. Kuratorn kan också ge råd om andra resurser, till exempel patientföreningar och anhörigkonsulenter.
Olika sätt att hantera cancerbeskedet
Vissa känner sig hjälpta av mindfulness och meditation. Andra behöver dela sina upplevelser med någon i en liknande situation. För de flesta cancerdiagnoser finns det patientföreningar. Dit kan du vända dig och få stöd från andra med liknande erfarenheter.
> Läs mer på 1177.se. Sök på Att få ett cancerbesked, Att hamna i kris, Hjälp med tankar och känslor vid cancer och Mindfulness – medveten närvaro.
Att vara närstående till någon som är sjuk kan vara mycket omtumlande. Det är vanligt att må dåligt och känna oro. Närstående kan få stöd av exempelvis föreningar, kommunen eller vårdcentralen.
Det kan vara svårt att stötta den som är sjuk när den närstående själv känner en stark oro. Det kan också kännas svårt att veta på vilket sätt man bäst stöttar. Närstående kan behöva visa förståelse och omtanke, men också ställa krav och kanske uppmuntra den som är sjuk att söka hjälp. Att stå bredvid och inte veta vad man ska göra kan ge en känsla av maktlöshet.
Prata med dina närstående
Du som är sjuk kan underlätta för dina närstående att ge dig stöd genom att prata med dem om hur du känner. Du kan också låta dem följa med på besök till psykolog, kurator, kontaktsjuksköterska eller läkare, om det känns bra för dig och för dina närstående.

Prata med dina närstående om känslor och vilket stöd ni kan få.
Det kan vara komplicerat
Du som är sjuk kan känna oro för dina närstående och vilja ta hand om och skydda dem, men det är viktigt att du inte lägger det ansvaret på dig. Det kan även hända att relationen till dina närstående och era roller förändras och blir mer komplicerade av det ni går igenom. Personer i din närhet kan också reagera på olika sätt.
Om du tycker att det är svårt att samtala med en närstående om din sjukdom eller behandling kan du eller ni få stöd i detta av exempelvis en kurator.

Närstående som är oroliga kan få träffa kurator och få stöd av patient- och anhörigorganisationer.
Det finns hjälp att få
Det finns patient- och närståendeföreningar där närstående kan söka stöd och prata med andra som har liknande erfarenheter. Närstående kan också träffa en kurator själv via sin vårdcentral eller söka anhörigstöd i sin kommun. På vissa ställen erbjuder vården stödgrupper eller enskilda kuratorssamtal till närstående.
Anhörigstöd i kommunen
När en person är långvarigt sjuk står närstående ofta för en stor del av vården och omsorgen. De närstående hjälper säkert gärna den som är sjuk och ser det kanske som självklart. Men de kan även behöva stöd för egen del. De flesta kommuner erbjuder anhörigstöd som närstående kan söka. En biståndshandläggare kan berätta hur närstående söker stöd och om kommunen behöver göra en utredning.
Det varierar vilket stöd som finns att få, till exempel:
- Samtalsstöd. Det kan ske individuellt eller i grupp med andra närstående.
- Avlösning. Den som är sjuk bor under en period i särskilt boende eller äldreboende.
- Växelvård. Den som är sjuk växlar regelbundet mellan att bo hemma och i särskilt boende.
- Hemtjänsten tar över vården en del av dygnet.
- Dagverksamheter av olika slag.
> Läs mer på 1177.se. Sök på Du som är närstående i vården eller Anhörigstöd – för dig som vårdar eller stödjer en närstående.
> Se en film på 1177.se. Sök på Vara nära någon som är cancersjuk.
> Läs mer på anhorigasriksforbund.se.
Cancerkompisar
Organisation som ger närstående från 13 år möjlighet att få kontakt med andra i samma situation.
> Webbplats: cancerkompisar.se
Cancerlinjen, Cancerfonden
Cancerlinjen finns för dig som är berörd av cancer, oavsett var du bor och vem du är. De som svarar på dina frågor är legitimerade sjuksköterskor med lång erfarenhet av cancervård. Hos Cancerlinjen får du stöd och vägledning i din situation.
> Webbplats med chatt: cancerfonden.se. Sök på Cancerlinjen.
> Telefon: 010-199 10 10, eller boka telefontid på webbplatsen.
> E-post: cancerlinjen@cancerfonden.se
Cancerrådgivningen
Erbjuder stöd av specialistsjuksköterskor inom onkologi utbildade i samtalsstöd. De kan svara på frågor om bland annat symtom, behandlingar och biverkningar.
> Webbplats med chatt: cancercentrum.se. Sök på Cancerrådgivningen.
> Telefon: 08-123 138 00
Kurator eller psykolog
Prata med din kontaktsjuksköterska eller kontakta din vårdcentral för att få stöd, vägledning och remiss till kurator eller psykolog.
Nära Cancer
Webbplats för dig som är ung och står nära någon som har cancer. Här möter du andra unga i samma situation och kan få svar på dina frågor av sjukvårdspersonal.
> Webbplats: naracancer.se
> E-post: kontakt@naracancer.se
Sjukhuskyrkan
Finns på nästan alla sjukhus och ger stöd på olika sätt. Flera församlingar inom Svenska kyrkan har samtalskontakter. De kan även förmedla kontakt med andra samfund. Du behöver inte vara kristen eller troende för att söka stöd genom sjukhuskyrkan.
Ung Cancer
Ideell organisation för cancerberörda och närstående unga vuxna i åldern 16–35 år. Ung Cancer erbjuder kontakt med andra unga vuxna i samma situation, både digitalt och genom fysiska mötesplatser runt om i landet, rehabiliteringsinsatser och digitala kurser.
> Webbplats: ungcancer.se
> E-post: info@ungcancer.se
> Läs mer på 1177.se. Sök på Råd och stöd vid cancer.
Patientföreningar arbetar ideellt och erbjuder information, stöd, fysiska träffar och andra aktiviteter. De flesta ger också stöd via slutna Facebook-grupper. Du behöver inte vara medlem för att kontakta föreningarna. De kan även erbjuda stöd till närstående.
Gyncancerförbundet
> Webbplats: gyncancerforbundet.se
> E-post: info@gyncancerforbundet.se
ILCO Tarm- uro- och stomiförbundet
Även för personer med tjock- och ändtarmscancer.
> Webbplats: ilco.nu
> Telefon: 08-546 405 20
> E-post: info@ilco.nu
Mag- och tarmförbundet
> Webbplats: magotarm.se
> Telefon: 08-642 42 00
> E-post: kansliet@magotarm.se
Nätverket mot gynekologisk cancer
> Webbplats: gyncancer.se
> E-post: info@gyncancer.se
Svenska ödemförbundet
För personer med lymfödem, lipödem och lymfatiska sjukdomar och komplikationer.
> Webbplats: svenskaodemforbundet.se
> E-post: info@svenskaodemforbundet.se
Ung cancer
> Webbplats: ungcancer.se
> E-post: info@ungcancer.se
Kraftens hus är mötesplatser och stödcentrum för cancerberörda, alltså både personer med cancer, deras närstående och efterlevande. Målet är att ingen ska behöva möta cancer ensam. Kraftens hus finns på flera platser i landet.
Verksamheten är ett resultat av ett samarbete mellan cancerberörda och olika samhällsaktörer. Den startade i Borås 2018 och finns idag även i Stockholm, Göteborg, på Gotland och i Jämtland-Härjedalen. Sedan februari 2026 finns Kraftens hus digitalt som erbjuder stöd cancerberörda oavsett var i landet man befinner sig.
Möjlighet att träffa andra och delta i aktiviteter
Kraftens hus är en mötesplats för gemenskap, lärande och stöd för cancerberörda. Cancerberörda är de som har fått en cancerdiagnos eller lever med en cancersjukdom, och de som är närstående eller har förlorat någon i cancer, i alla åldrar.
Kraftens hus erbjuder stöd, kunskap och gemenskap till cancerberörda. Här kan man träffa andra i liknande situation och med liknande erfarenheter och få möjlighet att utbyta tankar och känslor. På Kraftens hus kan man delta i samtalsgrupper, kreativa och fysiska aktiviteter och ta del av föreläsningar. Aktiviteterna är framtagna i samarbete med cancerberörda och utgår från deras behov och önskemål. Kraftens hus digitalt erbjuder aktiviteter som man kan delta i online men även annat digitalt material finns att ta del av.
Ett stöd utanför vården
Kraftens hus kompletterar vårdens cancerrehabilitering i syfte att hitta och stärka friskfaktorer.
Verksamheten drivs som ideella föreningar med en riksförening, Kraftens hus Sverige. Basfinansieringen kommer från regionerna och Regionala cancercentrum. Även näringslivet kan bidra med resurser.
> Läs mer på kraftenshus.se.
Det kan kännas svårt att veta hur man ska berätta för barn att en förälder eller annan närstående är sjuk. Men barn behöver få veta vad som händer. I texten finns råd om hur du kan prata med barn om sjukdomen. Du kan också få stöd av psykolog eller kurator.
Barn behöver vara delaktiga
Barn märker att något inte är som det brukar vara, och om de inte får tydlig information kan fantasin ta över. Fantasierna är ofta värre än verkligheten. Barn och unga mår bättre om det som händer omkring dem känns begripligt. Genom att prata öppet om din sjukdom och det som händer blir barnen delaktiga och kan förstå varför det inte är som vanligt. Det visar också att du litar på barnet och barnet känner sig tryggt och får en stärkt självkänsla. Då får de lättare att hantera situationen.
Var noga med att låta barn och unga ta del av både positiva och negativa besked. Om de känner sig trygga i att få veta när något händer, kan oron för dig som är sjuk minska.
Barn har rätt till information, råd och stöd
Barnkonventionen och flera andra svenska lagar säger att barn har rätt att bli informerade, och få råd och stöd när en närstående person har en allvarlig sjukdom. Vårdpersonalen ska informera om detta och vart barnet och föräldrarna kan vända sig för att få stöd.
Fråga kontaktsjuksköterskan eller kuratorn om tips på böcker om cancer att läsa tillsammans med barn.
Råd för att prata med barn
- Börja gärna med att fråga vad barnet redan vet om det som har hänt.
- För ett litet barn kan det räcka att du berättar att du är sjuk och ska få behandling.
- Tala om för barnet att sjukdomen heter cancer och vad som nu kommer att hända, både för dig som är sjuk och hur det kommer att påverka barnets vardag.
- Berätta att cancer inte smittar och att det inte är barnets fel att du är sjuk.
- Berätta lite i taget. Se till att barnet har förstått genom att fråga.
- Berätta om något ändras.
- Svara ärligt på barnets frågor när de kommer. Om du inte vet, säg det. Barn frågar om sådant som de klarar av att få veta.
- Undvik omskrivningar. Säg till exempel ”dö” i stället för ”somna in” eller ”gå bort”. Barn kan annars bli rädda när de ska sova eller om någon ska gå iväg.
- Prata om hur vardagen kommer att bli framöver, till exempel vem som ska skjutsa till träningar. Förklara att mycket fortfarande kommer att vara som vanligt.
- Prata om dina känslor och bekräfta barnets känslor. Fråga barnet hur hen känner och hjälp gärna till att sätta ord på känslorna.
- Var uppmärksam på om barnet vill prata om något annat. Ta då en paus och fortsätt senare.
Barn kan reagera olika beroende på ålder
Barnet reagerar kanske inte som du förväntar dig. En del barn kan verka oberörda till en början och behöver tid för att förstå. Särskilt mindre barn kan ha svårt att förstå allvaret. Kanske vågar barnet inte visa sina känslor eller så är hen ledsen en stund för att sedan återgå till lek. Barn går lättare in och ut ur känslorna.
Tonåringar har lärt sig att hålla ihop sig på ett annat sätt än vad yngre barn har. Därför visar de ofta inte för sina föräldrar hur de påverkas av situationen.
Råd för att stötta barn
- Se till att du som vuxen får stöd för att må så bra som möjligt. Skaffa gärna någon att prata med om det som känns svårt. Ta gärna hjälp med till exempel städning och handling.
- Se till att barnet får stöd genom att få träffa en annan stödjande vuxen utöver föräldrarna, eller få träffa andra barn i samma situation. Kontakta de stödorganisationer som finns.
- Behåll rutiner hemma, och med skola och fritid i den mån det går. Gör det möjligt för barnet att leka med kompisar.
- Avlasta barnet från ansvar och låt barnet vara barn. Undvik att föra över din egen oro för behandlingar, ekonomi och vuxenproblem på barnet.
- Försök att fira födelsedagar och andra händelser, även om det är svårt med tid och ork.
- Låt ditt barn följa med till sjukhuset ibland.
- Prata med förskola, skola och fritids om att du är sjuk.
Barn och vuxna kan prata med BRIS
Om barnet eller ungdomen vill prata med någon vuxen utanför familjen kan hen kontakta Barnens rätt i samhället, BRIS. Alla som arbetar på BRIS är utbildade kuratorer med stor erfarenhet av samtal med barn.
Vuxna kan vända sig till BRIS vuxentelefon – om barn. Där kan du få råd och stöd i hur du pratar med barn om en cancerdiagnos. Bris vuxenstöd utgår alltid från barnets perspektiv och rättigheter.
- Läs mer på bris.se. Sök på För vuxna.
- Telefonnumret till BRIS stödtelefon för barn är 116 111.
- Telefonnumret till BRIS vuxentelefon – om barn är 077-150 50 50
> Läs mer på cancerfonden.se. Sök på Prata med barn om cancer.
> Läs mer på 1177.se. Sök på Att prata med barn när en förälder är allvarligt sjuk.
> Läs mer på naracancer.se. Sök på Stötta unga närstående.
Barnens rätt i samhället, BRIS
Barn och ungdomar under 18 år kan vända sig till BRIS för att få stöd av kuratorer via telefon, chatt eller mejl. I Umeå, Stockholm, Linköping, Göteborg och Malmö finns det Brismottagningar. Där kan du som är under 18 år träffa en kurator för att prata om det som är viktigt för dig.
> Webbplats: bris.se
> Telefon: 116 111
Cancerkompisar
Ger närstående från 13 år möjlighet att få kontakt med andra i samma situation.
> Webbplats: cancerkompisar.se
Jourhavande kompis, Röda korset
Barn, ungdomar och unga vuxna under 25 år kan chatta anonymt med Jourhavande kompis, Röda Korsets Ungdomsförbund.
> Webbplats: jourhavandekompis.se
Nationellt kompetenscentrum anhöriga
Här finns information om stöd till barn och unga vars föräldrar eller andra närstående har fysisk eller psykisk sjukdom eller funktionsnedsättning, skadligt bruk av till exempel alkohol eller droger, eller avlider.
> Webbplats: anhoriga.se. Välj Barn som anhöriga.
Nära Cancer
Webbplats för dig som är ung och står nära någon som har cancer. Här möter du andra unga i samma situation och kan få svar på dina frågor av sjukvårdspersonal.
> Webbplats: naracancer.se
> E-post: kontakt@naracancer.se
Skolsköterska eller skolans kurator eller psykolog
Om du går i skolan kan du prata med skolsköterskan eller be att få kontakt med skolans kurator eller psykolog.
Ung Cancer
Ideell organisation för cancerberörda och närstående unga vuxna i åldern 16–35 år. Genom Ung Cancer kan du få kontakt med andra i samma situation, både digitalt och genom fysiska mötesplatser runt om i landet, ta del av rehabiliteringsinsatser och digitala kurser.
> Webbplats: ungcancer.se
> E-post: info@ungcancer.se
UMO
Webbplats för alla som är 13–25 år. På UMO kan du hitta svar på frågor om sex, hälsa och relationer. Där finns också en sökmotor där du kan hitta din närmaste ungdomsmottagning. Tonåringar kan söka samtalsstöd på ungdomsmottagningen. Samtalen på ungdomsmottagningen kan handla om andra saker än kärlek och sex, till exempel psykisk hälsa, sorg, oro och nedstämdhet.
> Webbplats: umo.se
Egenvård vid biverkningar och symtom
Vissa läkemedel vid cancer kan orsaka benskörhet, även kallat osteoporos. Det innebär att skelettet blir skört och det är lättare att få benbrott. För att minska risken kan du bland annat röra på dig och äta mat som innehåller kalcium.
Benskörhet beror på att balansen rubbas mellan nedbrytning och uppbyggnad av ben, så att mer ben bryts ner än vad som bildas. Det är vanligast med benbrott i handlederna, höfterna, ryggkotorna och överarmarna.
Benskörhet kan behandlas med läkemedel. Det går också att minska risken för benskörhet med egenvård.
Råd vid risk för benskörhet
Rör på dig
Fysisk aktivitet förbättrar skelettet, muskelstyrkan, koordinationen och balansen. Det minskar även risken för att du ska ramla och bryta ben.
Du kan välja den aktivitet du trivs bäst med. Det är viktigt med träning som belastar skelettet, helst ett par gånger i veckan. Du kan gärna kombinera styrketräning med dans eller joggning. Även trädgårdsarbete och städning är bra.
Du kan få hjälp av en fysioterapeut om du behöver.
Mer kalcium och D-vitamin
Kalcium motverkar benskörhet. Ät en varierad kost som innehåller kalcium. Exempel på livsmedel med kalcium är mejeriprodukter (till exempel mjölk och ost), nötter, broccoli, ärtor, bönor, bladgrönsaker (till exempel grönkål och spenat) och berikade växtbaserade alternativ till mejeriprodukter (till exempel havremjölk och sojamjölk).
D-vitamin behövs bland annat för att skelettet ska kunna ta upp kalcium. Exempel på livsmedel som innehåller D-vitamin är fet fisk, ägg och berikad mjölk eller berikade växtbaserade drycker.
Du kan öka nivån av Dvitamin i blodet om du är ute i solen under sommarhalvåret. Det räcker med 15–30 minuter per dag ute i solen för maximal D-vitaminproduktion. Huden producerar D-vitamin även med solskyddskräm insmord.
Ibland kan du behöva äta kosttillskott. Du kan få råd av en dietist eller läkare om du behöver.
Sluta röka
Om du röker kan du minska risken för benskörhet genom att sluta röka. Prata med din kontaktsjuksköterska för att få stöd och råd.
Minska risken för benbrott
- Håll golvet fritt från lösa föremål och annat som kan göra att du snubblar.
- Använd skor inomhus i stället för sockor eller mjuka tofflor.
- Ta bort små mattor. Lägg halkskydd under större mattor.
- Se till att trappor har bra belysning och räcken, helst på båda sidor. Se också till att det finns bra belysning om du behöver gå upp på natten.
- Se till att det finns handtag vid toaletten, duschen och i badkaret, och gärna en halkmatta.
- Bär med dig din telefon, så att den är nära om det ringer eller om du ramlar.
- Be om hjälp när du ska byta glödlampor och städa högt uppe. Undvik att kliva upp på bord och stolar.
- När du styrketränar, träna i maskiner i stället för med fria vikter.
- Träna inte om du känner dig påverkad av opioider eller andra läkemedel.
Att ha och behandlas för cancer kan öka risken för blodproppar. Du kan minska risken genom att bland annat röra på dig regelbundet. Det finns också blodförtunnande läkemedel att få. Om du misstänker att du har fått en blodpropp ska du kontakta vården.
Flera faktorer kan öka risken för att få blodproppar:
- tumören i sig
- mindre fysisk aktivitet efter en operation
- infarter i centrala blodkärl, såsom PICC-line eller venport
- cytostatikabehandling och viss annan behandling
- tidigare blodproppar.
Olika typer av blodproppar
Blodpropp i armen eller benet – trombos
Blodproppar kan uppstå i armen eller benet. De kallas då trombos eller djup ventrombos, DVT. Tecken på blodpropp kan vara att kroppsdelen blir öm, svullen, röd och varm. Om proppen sitter i armen kan även halsen bli påverkad.
Blodpropp i lungan – lungemboli
Blodproppar kan vandra i kroppen genom blodomloppet. Om de kommer till lungorna kallas det lungemboli. Blodproppar i lungorna kan i enstaka fall vara livshotande. De måste därför alltid behandlas så fort som möjligt. Tecken på blodpropp i lungorna kan vara andnöd, hosta, håll i sidan som gör ont när du andas in, plötslig smärta i bröstet eller ryggen, trötthet, dålig ork och feber.
En blodpropp kan i sällsynta fall också uppstå på andra ställen i kroppen.
Råd för att minska risken för blodproppar
- Rör på dig regelbundet utifrån din förmåga och undvik att sitta stilla länge.
- Om du ligger mycket i sängen kan du trampa med fötterna och röra benen regelbundet.
- Du kan bli rekommenderad att använda stödstrumpor eller få blodförtunnande läkemedel.
- Om du röker bör du sluta.
Trampa med fötterna om du ligger mycket i sängen.
När ska jag kontakta vården?
- Om en arm eller ett ben plötsligt svullnar eller om det blir ömt, rött och varmt.
- Om du får svårt att andas även när du anstränger dig lätt.
- Om du får hosta, håll i sidan som gör ont när du andas in, plötslig smärta i bröstet eller ryggen, trötthet, dålig ork eller feber.
Blodplättarna gör så att blodet kan levra sig och att sår kan läka. Vid viss läkemedelsbehandling kan blodplättarna bli färre, vilket gör att du lättare får blåmärken och blödningar. Du kan till exempel lättare få näsblod och blödningar i tandköttet och från små sår. Om du har hemorrojder eller sprickor i ändtarmen kan det blöda när du går på toaletten.
Berätta att du behandlas med cancerläkemedel när du söker vård eller går till tandläkaren.
Kläm runt näsans mjuka delar i 10 minuter för att stoppa näsblod.
Råd vid ökad blödningsrisk
- Var noga med munhygienen och använd en mjuk tandborste när du borstar tänderna.
- Om du har svårt att borsta tänderna noggrant, använd munvatten med fluorid som komplement.
- Var försiktig när du använder tandtråd och tandpetare.
- Var försiktig när du snyter dig.
- Om du får näsblod kan du stoppa blödningen genom att klämma runt näsans mjuka delar i 10 minuter och luta dig framåt.
- Vissa värktabletter innehåller ämnen som kan göra att du blöder mer. Prata med din läkare om du behöver ta värktabletter.
- Prata med din läkare om du tar naturläkemedel, eftersom de kan göra att du blöder mer. Exempel på sådana är omega-3, fiskolja, linfrön och linfröolja, jättenattljusolja, vitamin E, hajbroskpreparat och melatonin.
- Undvik att bli förstoppad eftersom det ökar risken för hemorrojder. Behandla hemorrojderna om de redan har uppstått. Prata med din läkare om receptfria läkemedel inte hjälper.
När ska jag kontakta vården?
- Om blödningen inte går över.
- Om du blöder väldigt mycket.
> Läs mer på 1177.se. Sök på Blödningar.
Med diarré menas att du har avföring oftare än vanligt och att avföringen är lös. Du kan även få ont i magen, blod i avföringen, gaser och feber. Diarré är oftast inte farligt. Det finns råd du kan följa för att lindra besvären men ibland behövs behandling.
Det finns många möjliga orsaker till diarré. Den kan till exempel orsakas av något du har ätit, vissa läkemedel och behandlingar eller att du är förstoppad.
Besvären kan lindras med egenvård och ibland behandling med läkemedel. Prata med din kontaktsjuksköterska eller läkare för att få råd.
Råd vid diarré
- Drick mindre kaffe.
- Var noga med att du får i dig vätska. Om du har många eller stora diarréer behöver du dricka extra vatten för att ersätta förlorad vätska. Några glas mer än vanligt räcker oftast.
- Var noga med att du får i dig salter. Använd vätskeersättning om du har upprepade diarréer, för att ersätta förlorade salter. Det finns att köpa receptfritt på apoteket.
- Om du har långvarig diarré kan tarmen få svårt att bryta ner laktos, alltså mjölksocker. Prova då att äta laktosfria mjölkprodukter.
- Ät långsamt och tugga maten noga, så att den är bearbetad när den når mag- och tarmkanalen.
- Ät mindre av svårsmälta livsmedel, till exempel baljväxter, fruktskal, frukthinnor och hela korn och frön. Ät i stället kokta grönsaker, skalad frukt eller fruktmos.
- Undvik fet och starkt kryddad mat.
- Undvik produkter som innehåller sötningsmedel, till exempel maltitol och xylitol som finns i sockerfria tuggummin och halstabletter.
- Välj vitt ris och mat gjord på vitt mjöl, som pasta och ljust bröd, i stället för fullkornsprodukter.
- Det finns läkemedel för att stoppa diarrén tillfälligt, till exempel inför en flygresa. Prata med din läkare innan du tar ett sådant läkemedel.
Om det svider eller gör ont i ändtarmen kan du prova dessa råd:
- Använd mjukt toalettpapper eller duscha efter toalettbesök i stället för att torka med papper.
- Torka dig efter duschen genom att klappa med handduken i stället för att gnida.
- Smörj dig regelbundet runt ändtarmsöppningen med en fet kräm eller salva.
När ska jag kontakta vården?
- Om du har fler än fyra diarréer per dygn.
- Om du har blodiga diarréer.
- Om du har mörk och illaluktande diarré.
- Om du har diarré och samtidigt feber eller frossa.
- Om du har diarré och samtidigt ont i magen.
Vid vissa behandlingar får du särskilda instruktioner om när du behöver höra av dig till vården.
Du kan bli förstoppad av din sjukdom eller behandling. Det innebär att du har svårt att tömma tarmen och att avföringen är hård. Det kan hjälpa att dricka mycket, röra på dig och äta fiberrik mat.
Hur ofta man har avföring är individuellt. En del har avföring ett par gånger i veckan, andra flera gånger per dag.
Med förstoppning menas att du har svårt att tömma tarmen trots att du vill och att avföringen är hård och trög. Du kan även ha ont och ibland blöda i ändtarmsöppningen när du tömmer tarmen. Det kan också kännas som om tarmen inte tömmer sig ordentligt fast du försöker. Du kan få lös avföring, ont i magen och magen kan kännas utspänd. Du kan också må illa och tappa aptiten.
Förstoppning kan ha olika orsaker
Det kan finnas flera orsaker till förstoppning. Kanske gör din sjukdom att du sitter mer stilla, äter annorlunda och dricker mindre, vilket kan bidra till förstoppning. Vissa cancersjukdomar och behandlingar påverkar också tarmarna så att de inte fungerar som vanligt. Även vissa läkemedel kan orsaka förstoppning. Exempel på sådana är opioider, läkemedel mot illamående och vissa blodtryckssänkande läkemedel. Du får veta vad som gäller dig.
Prova att höja fötterna när du sitter på toaletten.
Råd för att undvika och lindra förstoppning
- Drick mer, gärna vatten.
- Byt vitt ris och mat med mycket vitt mjöl, som pasta och ljust bröd, mot fullkornsprodukter.
- Rör på dig varje dag. Fysisk aktivitet hjälper tarmarna att arbeta.
- Hur du sitter på toaletten är viktigt. Prova att höja fötterna genom att använda en pall.
Ät gärna fiberrik mat. Det här är exempel på livsmedel som innehåller fibrer:
- grönsaker, till exempel morötter, broccoli, blomkål, bönor och ärtor
- frukt, till exempel kiwi och päron
- torkad frukt, till exempel katrinplommon, fikon och aprikoser
- fullkornsprodukter, till exempel fullkornspasta, grovt bröd och grova gryner som havre och vetekli.
Om besvären inte minskar finns det läkemedel som kan hjälpa. Prata med din kontaktsjuksköterska eller läkare för att få råd.
När ska jag kontakta vården?
- Om besvären inte går över trots att du har följt råden.
- Om du går ner i vikt.
- Om du har blod i avföringen.
- Om du har mycket ont i magen.
> Läs mer på 1177.se. Sök på Förstoppning.
Din behandling kan göra att du får gaser och bullrig mage. Det kan bero på många olika saker. Råden kan därför behöva anpassas till dina förutsättningar. Prata med din kontaktsjuksköterska eller läkare för att få råd.
Råd vid gaser och bullrig mage
- Ät i lugn och ro. Tugga maten noga.
- Drick mindre av kolsyrade drycker.
- Ät mindre av gasbildande livsmedel, till exempel ärtor, bönor, linser, alla sorter av lök, kål och paprika, frukt med skal, grovt bröd med hela korn samt fiberrika flingor och müsli.
- Frukter och grönsaker kan ge mindre besvär om de är skalade, mixade eller tillagade. Det gäller också bröd bakat på finmalt fullkornsmjöl såsom knäckebröd, och flingor såsom havregryn.
- Undvik tuggummi, brustabletter, smågodis och halstabletter. De kan göra att du sväljer luft. Ofta innehåller de också en typ av sötningsmedel som kallas sockeralkoholer som kan ge gaser och diarré.
- Det finns receptfria läkemedel som kan hjälpa, främst om du får ont i magen av gaserna. Fråga din läkare, kontaktsjuksköterska eller personalen på ett apotek.
Gaser och bullrig mage är vanligt vid vissa behandlingar.
Vissa cancerläkemedel kan ge symtom från huden på händer och fötter, och ibland naglarna. Du kan förebygga och lindra symtomen genom att vara försiktig med tryck, friktion och värme i händer och fötter.
Din behandling kan påverka huden, framför allt på handflator och fotsulor, men hela kroppens hud kan påverkas. Detta kallas hand- och fotsyndrom, HFS, eller hand-foot-skin reaction, HFSR. En del behandlingar kan också ge besvär med naglarna, på både fingrar och tår. Symtomen kan se olika ut och vara lindriga till svåra.
Du kommer att ha regelbunden kontakt med din kontaktsjuksköterska för att följa upp symtomen. Du kan behöva göra ett kortare uppehåll eller minska dosen av läkemedlet för att symtomen ska minska.
Vad beror det på?
Orsaken till biverkningarna är inte helt klarlagd. Man tror att läckage av cancerläkemedel från kapillärer (kroppens minsta blodkärl) kan orsaka skador i vävnader och nervfibrer. Den snabba celldelningen på händer och fötter gör också att huden där blir extra känslig när rester av läkemedel samlas i huden.
Symtom du kan ha
Från huden kan du ha dessa symtom:
- torr, fjällig eller ”glasig” röd hud
- rodnad, svullnad
- hudsprickor, förhårdnader
- blåsor, utslag
- sår, infektioner
- brännande känsla eller smärta
- pigmentering
- ”svallkött”, alltså överskott av vävnad när ett sår läker.
Från naglarna kan du ha dessa symtom:
- sprödhet, naglar som skivar sig
- ändrad form, struktur och färg
- Beaus linjer (Beau’s lines), alltså tvärgående fördjupningar
- blödning undertill
- ömhet
- naglar som lossnar
- infektion i nagelbädd eller nagelband
- nageltrång som kan bli infekterat
- ökad hornbildning under nageln så att den ser tjock ut och lyfter sig
- vätska under nageln (oftast har en blåsa bildats som sedan går sönder).
Förebygg och lindra symtomen
För att klara av din behandling är det viktigt att du förebygger symtom på HFS och lindrar dem så gott det går om de uppstår. Du kan förebygga och delvis förhindra HFS genom att vara försiktig med tryck, friktion och värme i händer och fötter i upp till 3 dagar efter att du fått cytostatika i blodet.
Vad kan jag göra?
- Inspektera hud och naglar för att tidigt upptäcka symtom på HFS. Berätta för din sjuksköterska eller läkare om du får symtom.
- Tvätta huden varsamt med oparfymerad tvål eller babyolja. Undvik varmt vatten.
- Smörj in huden med mjukgörande kräm direkt efter dusch och innan du går till sängs, gärna med en kräm som innehåller karbamid. Karbamid binder fukt och kan hjälpa mot torr hud.
- Skydda händerna med gummihandskar vid allt smutsigt arbete och i kontakt med vatten. Använd bomullsvantar inuti gummihandskarna för att undvika att det blir varmt och fuktigt.
- Håll naglarna rena och kortklippta och fila bort ojämnheter. Använd gärna nagelolja närmast nagelbanden.
- Använd rymliga skor med mjuk sula för att minska trycket. Du kan också använda fotbäddar (individuella sulor) för att jämna ut trycket.
- Använd gärna strumpor av ylle eller bomull med lös resår och utan sömmar för att minska trycket. Tips: Dubbla strumpor minskar friktionen.
Vad ska jag undvika?
- Ökat tryck på händer och fötter, till exempel att använda redskap som skruvmejslar och annat där du får friktion mot huden. Även att knappa på tangentbord och mobil ger ett tryck som öppnar kärlen. Tips: Använd en mobilpenna i stället.
- Att vara i direkt solljus och stark värme.
- Hård fysisk aktivitet som långa promenader och löpning. Tårna och huden belastas då extra, vilket ökar läckaget av cytostatika genom tryck, friktion och höjd temperatur.
När går det över?
Efter behandlingen kan det ta upp till 5 veckor för symtomen att avta. Det kan dröja upp till 6 månader för fingernaglar och 1 år för tånaglar att bli återställda.
Vid varje ny kur kan det ta längre tid för symtomen att avta.
Vid målriktad behandling kan symtomen komma 2 veckor till 2 månader efter att behandlingen har startat.
Hur svåra biverkningar du får beror på hur många behandlingar du har fått och hur stor den totala dosen är. Ju fler behandlingar och högre dos, desto större är risken för svåra biverkningar.
När ska jag kontakta vården?
- Om du har smärta som inte lindras av receptfria läkemedel.
- Om du har besvär som inte går över och som påverkar din vardag, till exempel att du har svårt att knäppa knappar eller hålla i saker.
- Om du har tecken på infektion i huden, som svullnad, rodnad, ömhet och vätska.
Vissa behandlingar kan ge besvär med huden och slemhinnorna i till exempel munnen, ögonen och underlivet. Prata med din kontaktsjuksköterska eller läkare om du får besvär. Det finns läkemedel och andra sätt att lindra.
Strålbehandling påverkar huden och slemhinnorna på den kroppsdel som strålbehandlas. Cytostatikabehandling kan påverka huden och slemhinnorna på hela kroppen. Även behandling som påverkar könshormonerna och långtidsbehandling med kortison kan ge torr hud och sköra slemhinnor.
Råd för att förebygga och lindra besvär med hud och slemhinnor
Huden
- Smörj huden ofta med mjukgörande kräm, vid behov flera gånger om dagen.
- Tvätta huden med ljummet vatten och tvättolja eller mild tvål.
- Torka blöt hud genom att klappa den med en handduk. Gnugga inte.
- Använd rakapparat i stället för hyvel för att undvika skärsår.
- Bär gärna löst sittande kläder.
- Använd handskar vid arbete som är smutsigt eller sliter på händerna.
- Vid strålbehandling, använd inte parfymerade produkter eller deodorant på området som strålbehandlas.
Skydda huden mot solen under och efter behandlingen, en vecka efter avslutad cytostatikabehandling, och ett år efter avslutad strålbehandling. Så här skyddar du dig mot solen:
- Använd heltäckande kläder och hatt, och vistas i skuggan.
- Du kan använda solskyddsmedel som komplement till kläder och skugga, men inte som enda solskydd.
- Undvik solen när den är som starkast. Det är klockan 11–15 under vår och sommar i Sverige, och längre tid ju närmare ekvatorn du är.
Munnen
- Var noga med munhygienen och använd en mjuk tandborste och mild tandkräm.
- Var försiktig när du använder tandtråd och tandpetare.
Så här kan du lindra muntorrhet och förebygga munsvamp:
- Använd salivstimulerande medel i form av exempelvis sugtabletter, tuggummi, munsprej och gel. Det kan köpas på apotek.
- Skölj munnen med mineralvatten som innehåller natriumbikarbonat, till exempel vichyvatten.
Näsan och ögonen
- Använd nässprej med olja eller koksaltlösning om du har torr näsa. Det kan köpas på apotek.
- Använd smörjande ögondroppar om du har torra ögon. Det kan köpas på apotek.
- Undvik kontaktlinser om du har besvär med ögonen.
Underlivet
- Tvätta underlivet med ljummet vatten och tvättolja eller matolja.
Om du är torr i slidan kan du prova dessa råd:
- Smörj in slidöppningen med olja eller fuktkräm för underlivet. Du kan behöva vaginal gel utan hormoner eller lokal östrogenbehandling.
- Använd glidmedel vid samlag.
Urinvägarna
Om det svider i urinröret kan det hjälpa att dricka upp till 1,5 liter vatten per dygn.
Prata med din kontaktsjuksköterska eller läkare om du har besvär med urinvägarna. Du kan behöva lämna prov för urinvägsinfektion.
Vissa behandlingar kan göra att håret faller av på hela eller delar av kroppen. Du kan få bidrag för att skaffa peruk eller andra hårersättningar. Vilken hjälp du kan få varierar mellan olika regioner.
Vid strålbehandling tappar du håret på den kroppsdel som strålbehandlas. Vissa cytostatika och andra cancerläkemedel kan göra att håret tunnas ut eller faller av på hela kroppen.
Råd vid håravfall
- Tvätta håret med milt schampo och använd en mjuk hårborste.
- Undvik att permanenta, färga eller bleka håret eller tatuera ögonbrynen.
- Smörj huden på huvudet med mjukgörande kräm.
- Skydda huvudet mot sol och kyla.
- Ta smärtstillande, till exempel paracetamol, innan du ska ligga ner om du är mycket öm i hårbotten.
- Använd ett skydd i avloppet i duschen för att undvika stopp, till exempel en kompress.
- Använd tejp eller klädroller för att få upp hår från till exempel huvudkudden och möblerna.
Rätten till peruk
Om du tappar håret kan du få ersättning för att skaffa en peruk. Om du skaffar peruken innan du har tappat håret är det lättare för perukmakaren att efterlikna din vanliga frisyr.
Vissa regioner erbjuder även ersättning för tupé och möjlighet att lära sig olika sätt att knyta sjalar.
Din kontaktsjuksköterska berättar hur du skaffar peruk eller andra hårersättningar.
> Läs mer på 1177.se. Sök på Praktiskt stöd vid cancer.
Illamående är en vanlig biverkning när du är sjuk eller får behandling. Det kan göra att du får i dig mindre mat och dryck och därför går ner i vikt eller blir uttorkad. Det finns sätt att minska illamåendet, och om det inte hjälper kan du få läkemedel.
Du kan få behandling för att förebygga och lindra illamående. De flesta blir hjälpta av behandlingen. Du kan till exempel få ett schema över läkemedel du ska ta i samband med en cytostatikabehandling.
Prata med din kontaktsjuksköterska eller läkare om du får besvär, för att få råd och eventuell behandling med läkemedel.
Råd vid illamående
- Se till att du får i dig tillräckligt med vätska, särskilt om du kräks. Drick ofta och lite per gång. Prova att suga på isbitar. Drick klara drycker som vatten, te eller buljong.
- Ät små mängder mat ofta. Vänta inte mer än 2 timmar mellan målen.
- Salt mat som oliver, salta kex, nötter, snacks, kaviar och ansjovis kan vara lättare att äta.
- Illamående på morgonen kan lindras genom att äta eller dricka något litet innan du stiger upp.
- Prova lättare mat, till exempel filmjölk eller yoghurt med flingor, smörgås, kräm med mjölk eller varm eller kall soppa.
- Prova kall mat, till exempel avokado, keso, yoghurt med flingor och kräm med mjölk.
- Prova produkter med ingefära. Det kan hjälpa mot illamåendet.
- Inför måltiderna kan det kännas skönt att vädra rummet.
- Stekt mat ger os som kan vara obehagligt. Välj hellre kokt, ugnsstekt eller kall mat.
- Undvik att laga mat själv om du kan. Ha färdiglagad mat i frysen.
- Efter måltiden kan det vara bra att vila en stund. Ha gärna några extra kuddar under huvudet eller höjd huvudända.
- Ät inte din favoritmat när du mår illa, för att undvika att koppla ihop den med illamående i framtiden.
- Följ alltid läkarens ordination om du tar läkemedel mot illamående. Ofta ska läkemedlen tas 20–30 minuter före en måltid för att hinna få effekt innan du äter.
Du kan svara på frågor för att få hjälp
Om du har besvär med illamående kan du svara på frågor här i Min vårdplan. Syftet är att ta reda på bland annat
- hur du har upplevt illamåendet
- vilken tid på dygnet du har mått illa
- om du har kräkts
- om du har gått ner i vikt.
Genom att berätta för vården hur du har mått kan du få bästa möjliga behandling i fortsättningen.
När ska jag kontakta vården?
- Om du mår mycket illa och har svårt att få i dig vätska och näring.
- Om du går ner i vikt.
- Om du kräks färskt blod eller om kräkningen är mörkbrun och liknar kaffesump.
- Om du kräks och samtidigt har feber och frossa.
> Läs mer på 1177.se. Sök på Mat vid cancer.
Cancerbehandlingen kan försvaga ditt immunförsvar så att du lättare får infektioner. Du kan leva som vanligt men undvik till exempel att träffa sjuka personer. Vårdpersonalen följer dina värden under behandlingen.
Vissa läkemedel påverkar de vita blodkropparna, alltså de celler i benmärgen som försvarar kroppen mot infektioner. Det kan innebära att antalet celler sjunker men också att deras funktion påverkas. Då försvagas ditt immunförsvar. Detta påverkar kroppens förmåga att hantera bakterier och virus, men inte förmågan att bekämpa cancerceller. Olika behandlingar påverkar immunförsvaret olika mycket.
Immunförsvaret återhämtar sig oftast mellan kurerna. Oftast är du som mest infektionskänslig 7–14 dagar efter en kur. Fråga din läkare om vad som gäller för dig.
Lev så vanligt som möjligt
Även om du har något större risk att få en infektion, ska du leva så vanligt som möjligt. Om du skulle smittas är det oftast av en bakterie som du själv har i munnen, på huden eller i tarmen. Dessa bakterier finns alltid där. Du behöver inte isolera dig eller undvika att till exempel åka buss, gå till affären eller vara ute. Däremot kan det vara bra att inte träffa någon som är sjuk.
Du kan vara extra känslig för vissa bakterier
Under en cancerbehandling kan immunförsvaret påverkas så att du blir sjuk av smittoämnen som i sällsynta fall finns i vår omgivning och som kroppen normalt klarar av. Det gäller till exempel bakterierna legionella som kan finnas i vattenledningar och listeria och salmonella som kan finnas i mat.
Dina värden följs
Dina värden kontrolleras regelbundet. Om något värde är för lågt kan behandlingen behöva skjutas upp allt från någon dag till några veckor, eller så kan du få en lägre dos. Om du har mycket låga värden kommer vårdpersonalen att kontakta dig med särskilda råd. Här får du allmänna råd. Fråga din läkare om vad som gäller för dig.
Råd vid infektionskänslighet
- Var uppmärksam på hur du mår. Se till att du har en fungerande febertermometer hemma.
- Tvätta händerna ofta med tvål och vatten, framför allt före måltider, efter toalettbesök, när du har varit utomhus och när du har tagit andra i hand.
- Använd gärna handsprit.
- Undvik att bita på naglarna.
- Ha en god munhygien.
- I duschen hemma: Byt duschslang och duschmunstycke regelbundet. Spola igenom duschen med hett vatten om den har stått oanvänd en tid. Se till att varmvattenberedaren värmer vattnet till minst 60 grader i tanken och minst 50 grader i kranen.
- Om du badar i pool, bubbelpool eller badtunna, kontrollera att den är noggrant rengjord. Pool innebär mindre infektionsrisk än bubbelpool och badtunna.
- Undvik att vara nära personer som är förkylda eller magsjuka.
- Undvik folksamlingar inomhus under de dagar du är som mest infektionskänslig.
- Använd handskar när du arbetar i trädgården eller hanterar jord, för att undvika små sår och stick. Det finns mycket bakterier i jord som kan orsaka infektioner i småsår i huden. Undvik även att andas in damm från påsar med jord när du öppnar dem. Tvätta händerna efter trädgårdsarbete.
- Tvätta händerna efter kontakt med husdjur. Hantera inte djuravföring. Du kan behöva undvika närkontakt med husdjur om det finns risk att bli slickad, klöst eller biten eller om djuret har fästingar.
- Rådfråga din läkare om vaccinationer.
Råd om livsmedel och mat
- Du eller den som lagar mat åt dig ska ha en god hygien i köket. Tvätta händerna innan du hanterar mat och diska skärbrädor och redskap i hett vatten.
- Ät helst mat som är nylagad och ordentligt varm. Undvik mat som har stått framme.
- Tvätta frukt och grönsaker noga.
- För att minska risken för listeriainfektion bör du följa samma kostråd som gravida och undvika livsmedel som gravade och rökta fiskprodukter och charkuterier nära utgångsdatum, liksom vissa ostar och produkter gjorda på opastöriserad mjölk. Undvik även färdigförpackade sallader, smörgåsar och röror.
> Läs mer på livsmedelsverket.se. Sök på Salmonella och Listeria.
> Läs mer på 1177.se. Sök på Legionella.
När ska jag kontakta vården?
- Om du får feber över 38 grader, frossa eller sämre allmäntillstånd.
- Om du får hosta.
- Om du får utslag eller tecken på infektion i huden, som svullnad, rodnad eller ömhet.
- Om det svider när du kissar.
- Om du får svårt att äta på grund av svamp i munnen.
Vid vissa behandlingar får du särskilda instruktioner om när du behöver höra av dig akut.
När du är sjuk och får behandling kan du få svårare att koncentrera dig och komma ihåg saker. Det kan också ta längre tid att göra saker än tidigare. Om besvären påverkar din vardag kan du få hjälp för att hantera den bättre.
Kognition handlar om hjärnans förmåga att hantera information och kunskap. Kognitiva förändringar kan till exempel göra att du får svårt med dessa saker:
- Fokusera din uppmärksamhet och följa en instruktion för hur något ska utföras.
- Organisera, planera och genomföra aktiviteter.
- Komma ihåg vad som är planerat.
- Hitta till platser och saker.
- Lösa problem som plötsligt uppstår och bestämma dig för vad som bör göras och hur.

Att vara sjuk och få behandling kan ge problem med bland annat koncentration och minne.
Kognitiva förändringar är naturligt när du lever med en sjukdom. Det är en normal reaktion på oro och kris, men det kan även vara en biverkning av behandlingen.
Förändringarna kan påverka din vardag och förmåga att arbeta, studera och vara social. Besvären minskar eller försvinner ofta en tid efter att behandlingen är slut, men en del har kvar besvären en längre tid.
Prata med din kontaktsjuksköterska eller läkare
Kognitiva förändringar kan vara psykiskt påfrestande. Prata med din kontaktsjuksköterska eller läkare om du eller dina närstående märker att det påverkar din vardag eller din arbetsförmåga. En arbetsterapeut eller en rehabiliteringskoordinator kan ge dig råd för att hantera vardagen och hitta en bra balans mellan aktivitet och vila.
Råd vid kognitiva förändringar
- Var så fysiskt aktiv som du orkar. Det förbättrar minnet och din kognitiva förmåga.
- Prioritera det som är viktigast för dig. Gör en sak i taget.
- Planera veckan så att du inte bokar in för mycket åt gången.
- Planera in vilopauser och undvik att ta ut dig. Ta paus innan du blir för trött, med mikropauser eller en vilostund.
- Testa olika andningstekniker och avslappningsövningar.
- Undvik stressande situationer och miljöer.
- Räkna med att saker tar längre tid att göra än tidigare.
- Undvik sådant som kan distrahera dig, till exempel att ha radion på samtidigt som du läser.
- Använd gärna hörselskydd på platser med höga ljud.
- Upprepa och skriv ner information du får.
- Be vårdpersonalen att sammanfatta information skriftligt och använda funktionerna i Min vårdplan eller 1177 som komplement till samtal när de kommunicerar med dig.
- Skriv minneslistor och använd en kalender.
- Använd påminnelse-appar i telefonen.
- Lägg dina saker på bestämda platser, så att du lättare kommer ihåg var de finns.
- Förenkla vardagsarbetet. Till exempel kan du köpa färdiga matkassar med recept, göra matlådor som du kan värma när du är trött och sortera bort en del ”måsten”.
- Berätta för dina närstående, vänner och arbetskamrater om dina svårigheter, så att de förstår dig bättre.
Vissa cytostatikabehandlingar kan skada nerverna och orsaka känselrubbningar, så kallad neuropati. Du kan till exempel få stickningar och domningar i händer och fötter. Fysisk aktivitet kan lindra symtomen. Om du har mycket besvär kan du få hjälp av exempelvis en fysioterapeut eller arbetsterapeut.
Känselrubbningar är symtom från de långa nervbanorna som styr nervfunktionen i händerna och fötterna, samt munnen och svalget. Du kan få stickningar, domningar och känselbortfall i händerna, fingrarna, fötterna, tårna och munnen, så kallad perifer neuropati. Händerna och fötterna kan också kännas svaga eller göra ont. Besvären kan leda till problem med att röra dig och hålla i saker. Kyla och kontakt med kalla föremål samt lätt beröring kan ibland utlösa känselrubbningar såsom brännande eller stickande smärta.
Om känselrubbningar uppstår på flera ställen i kroppen kallas det polyneuropati.
När kan det komma och när går det över?
Ibland kan du känna känselrubbningar redan inom några timmar efter första behandlingstillfället.
Symtomen går ofta över men för vissa kan det ta lång tid, månader till år, och hos vissa kvarstår symtomen livet ut.
Berätta så fort du får besvär
Berätta för din kontaktsjuksköterska eller läkare så fort du får någon form av känselrubbning under pågående behandling. De kan då bedöma om behandlingen behöver ändras.
Fysisk aktivitet kan lindra
Försök att vara fysiskt aktiv. Fysisk aktivitet ökar blodcirkulationen och förbättrar styrka och balans, vilket kan lindra symtomen.
Försök att hitta den träning som passar dig. För att minska besvären är det bra att kombinera pulshöjande träning med styrketräning och balansträning, gärna med kropp-själmetoder som till exempel yoga eller tai-chi. Träning i bassäng kan göra att det gör mindre ont. Använd gärna gåstavar om du promenerar utomhus för en säkrare balans.
Om du känner dig osäker, ta kontakt med en fysioterapeut för att få hjälp med träningsprogram.
Råd vid känselrubbningar
- Håll fötterna varma om du upplever en känsla av kyla.
- Du kan ha svårt att känna om vattnet är för varmt eller kallt, så var försiktig och använd gärna gummihandskar vid hushållsarbete.
- Ha vantar på dig när det är kallt ute eller om du ska hålla i något kallt eller varmt.
- Använd halkmatta i dusch och badkar om balansen är påverkad.
- Ta det lugnt när du ställer dig upp. Ta bort mattor du kan snubbla på.
- Använd bekväma skor som inte klämmer åt eller ger skoskav, gärna med en formad innersula som ger en jämn belastning för foten.
- Använd stödstrumpor om fötterna känns svullna.
- Kontrollera dagligen händerna och fötterna för att upptäcka om det finns skador på huden eller naglarna, eftersom du kanske inte känner att du har en skada. Smörj gärna in huden med mjukgörande kräm för att minska risken för hudsprickor och småsår.
- Olika typer av stimulering mot huden kan lindra, till exempel mjuk massage eller ”taggbollar”.
Om du har mycket besvär
Om du har följt råden och ändå har mycket besvär kan du få hjälp av en fysioterapeut med träning för att förebygga och lindra symtom. Om din balans är mycket påverkad kan du få prova ut gånghjälpmedel. Fysioterapeuten kan också ge behandlingar som TENS och akupunktur, som kan ha viss effekt.
En arbetsterapeut kan ge råd och stöd i vardagen, till exempel hjälpmedel med bra handgrepp och hur du kan träna finmotoriken och styrkan i händerna.
Remiss till fotsjukvård kan behövas om du har både nedsatt känsel i fötterna och påverkan på hud och naglar där.
Du kan behöva prata med en kurator om du är mycket påverkad av känselrubbningarna och blir nedstämd eller oroar dig för att inte kunna arbeta eller sköta dina dagliga sysslor.
> Läs mer på 1177.se. Sök på Fysisk aktivitet och fysioterapi vid cancer
Att ha bekväma och stadiga skor är bra om du har besvär med stickningar och domningar i fötterna. Här är några råd att följa när du ska välja bra skor.
Välj en sko som passar formen på dina fötter och känns bekväm.
- Skon ska vara ungefär 1 centimeter längre än din längsta tå.
- Se till att det finns gott om utrymme för dina tår att röra sig fritt inuti skon.
- Känn på insidan av skon med handen så att den inte har några vassa sömmar eller kanter.
Skon ska vara ungefär 1 centimeter längre än din längsta tå.
Håll koll på hur skon slits och hur den fungerar efter ett tag
- Skon bör ha en löstagbar innersula så att du kan ersätta den med en annan innersula om du behöver.
- När du har använt skorna en stund, titta på dina fötter. Om huden är irriterad och du får röda märken kan det vara tydliga tecken på att skon inte passar.
- Tänk på att skor slits över tid och behöver bytas ut när de blir för slitna.
För bra funktion och komfort rekommenderas en promenadsko (”walkingsko”)
- Skon ska ha snörning eller kardborreband så att du lätt kan anpassa den efter foten.
- Lång snörning gör det lättare att komma i och ur skon.
- Skon bör ha yttersulor som är rundade vid hälen och tårna. Det gör att hälen sätts i på ett skonsamt sätt och skapar en rullande rörelse för foten när du går.
En walkingsko har rundad tå och häl.
Lång snörning gör det lättare att komma i och ur skon.
Skon ska ha en stabil hälkappa för att ge en bra stabilitet i foten och vristen
- Kläm på hälkappans sida för att känna om skon är stabil.
- För att ge bra balans, välj en sko med bredare yttersula.
Skon ska ha en stabil hälkappa.
En vridstyv sula ger också bättre stabilitet
- Vrid på sulan för att bedöma hur styv den är.
- Böj på skon för att se att skon böjs vid tålederna, se streckad markering. Det ger bättre komfort när du går.

Sulan ska vara vridstyv.
Lymfödem innebär att en kroppsdel svullnar efter att lymfkörtlar har tagits bort vid en operation eller skadats av strålbehandling. Andra riskfaktorer är inaktivitet och övervikt eller obesitas. Det är viktigt att du rör på dig för att minska risken att utveckla lymfödem samt för att lindra befintligt lymfödem. Lymfödem behandlas med kompressionsplagg. Om du har en svullen kroppsdel som blir röd och varm och du får hög feber ska du kontakta vården.
Lymfödem kan uppstå någon månad upp till flera år efter en operation eller strålbehandling. Det kan vara svårt att se eller känna en svullnad. Tidiga symtom kan vara en tyngd- eller spänningskänsla i kroppsdelen. Du bör därför följas upp under den tiden för att man tidigt ska upptäcka om du utvecklar ett lymfödem. Behandlingen får bäst effekt om den sätts in tidigt. Det minskar också risken för att få ett kroniskt lymfödem.
Prata med din kontaktsjuksköterska eller läkare om en kroppsdel svullnar. Du kan då få råd, behandling och, om du har lymfödem, hänvisning till en medicinsk lymfterapeut.
Råd till dig som har risk att utveckla lymfödem
- Fysisk aktivitet är viktigt för din hälsa och för att förebygga lymfödem. Mycket stillasittande ökar risken för lymfödem, men det gör inte träning. Om du är otränad bör du börja träna försiktigt och öka långsamt. All rörelse räknas.
- Övervikt och obesitas kan öka risken för lymfödem. Under cancerbehandlingen bör du ha en stabil kroppsvikt. Om du efter behandlingen vill ha stöd för att uppnå en mer hälsosam vikt kan du få remiss till en dietist.
- Håll huden ren och mjuk, så att du inte får sprickor, sår och infektioner. Använd en mjukgörande kräm.
Behandling med kompressionsplagg
Den viktigaste behandlingen när du har fått ett lymfödem är kompressionsplagg som provas ut av vårdpersonal med kunskap om lymfödembehandling, vanligen en medicinsk lymfterapeut Kompressionen minskar svullnaden genom att höja trycket i vävnaden. Då minskar flödet av vätska ut i vävnaden och belastningen på lymfsystemet.
Kompressionsplaggen töjs ut när de används och effekten minskar. Du bör därför tvätta dem varje dag, enligt tvättråden från fabrikanten, för att de ska få tillbaka sitt tryck. Kompressionsplaggen behöver också bytas ut regelbundet. Hur ofta beror på hur mycket de slits och vilken typ av lymfödem du har.
Det är viktigt att du går på uppföljningsbesök där lymfödemet undersöks och mäts, eftersom förutsättningarna kan förändras över tid. Du kan till exempel behöva en annan storlek på kompressionsplaggen. Du får också råd om fysisk aktivitet och vad du kan göra själv.
Råd till dig som har ett lymfödem
- Använd kompressionen enligt ordination. Om den inte fungerar är det viktigt att du går tillbaka till din lymfterapeut för en ny bedömning.
- Om du sitter stilla mycket bör du ta regelbundna pauser och röra på den svullna kroppsdelen. Träna gärna stora muskelgrupper.
- Vila den svullna kroppsdelen i ett högt läge när du har möjlighet. Du kan exempelvis lägga upp armen på en kudde eller benet på en pall. Högt läge är även bra på natten, men ska inte störa sömnen.
- Ha kläder och skor som inte stramar åt och gör det svårare för lymfvätskan att flöda.
- Håll huden ren och mjuk, så att du inte får sprickor, sår och infektioner. Använd en mjukgörande kräm.
- Om du jobbar i trädgården, använd trädgårdshandskar om du har lymfödem i armen/handen.
- Lymfödem ökar risken för rosfeber som är en allvarlig hudinfektion. Du bör därför vara observant på infektionssymtom, alltså om den svullna kroppsdelen blir röd och varm och du får feber. Rosfeber behandlas med antibiotika.
- När cancerbehandlingen är avslutad bör du försöka hålla en hälsosam kroppsvikt.
När ska jag kontakta vården?
- Om en kroppsdel svullnar eller känns tung och spänd.
- Om en kroppsdel blir röd, varm och svullen och du samtidigt får hög feber är det viktigt att du söker vård snabbt.
> Läs mer på 1177.se. Sök på Lymfödem.
Du kan bli torr i munnen när du behandlas med till exempel cytostatika. Muntorrhet ökar risken för att få ont i munnen, hål i tänderna, sår, blödningar och infektioner. Prata med din kontaktsjuksköterska eller läkare om du har besvär.
Råd vid muntorrhet och ont i munnen
- Var noga med munhygienen. Borsta tänderna två gånger per dag. Använd en extra mjuk tandborste med litet huvud så att du lätt kommer åt överallt.
- Använd en mild fluoridtandkräm som inte irriterar slemhinnan.
- Använd gärna extra fluorid för att skydda tändernas emalj och undvika hål i tänderna. Du kan till exempel skölja munnen med fluorid en gång per dag i någon minut och sedan spotta ut. Du kan också använda fluoridtuggummin eller fluoridtabletter som säljs receptfritt på apotek. Det finns även fluoridpreparat som skrivs ut på recept.
- Om det gör för ont att skölja med fluor, skölj med vatten eller koksaltlösning. Upprepa vid behov. Skölj gärna efter måltiderna.
- För att förebygga och lindra svamp i munnen kan du skölja munnen med mineralvatten som innehåller natriumkarbonat, till exempel vichyvatten.
- Använd salivstimulerande medel i form av exempelvis sugtabletter, tuggummi, munsprej och gel. Det kan köpas på apotek.
- Om du besväras av torr mun på natten, kan du smörja i munnen med lite munolja, mungel eller matolja med neutral smak innan du går och lägger dig.
- Var försiktig när du använder tandtråd och tandpetare.
- Att suga på en isbit kan lindra smärta i munnen.
- Det finns läkemedel som kan lindra smärta i munnen.
Recept på koksaltlösning för att lindra besvär från munnen
- Koka en halv liter vatten med en halv tesked salt.
- Blanda i 5 teskedar matolja, gärna med neutral smak, i saltlösningen.
Saltlösningen kan förvaras en vecka i kylskåpet.
Skölj munnen med lösningen och spotta ut. Upprepa vid behov eller var 30:e minut.
Kostråd om du har ont i munnen
- Undvik starka kryddor, syrliga frukter och juicer.
- Välj mjuk och mild mat, till exempel gröt, soppa eller mat som går att mosa.
- Använd mycket sås till maten eller en klick matfett. Det gör maten halare och lättare att äta.
- Undvik att äta för varm eller kall mat.
> Läs mer på 1177.se. Sök på Muntorrhet.
Behandling mot livmoderkroppscancer kan påverka din sexuella lust och funktion. Om du har en partner, prata om hur du känner och hur ni kan njuta av varandra på andra sätt. Du kan också få råd och stöd av vårdpersonalen.
Sexualiteten är något vi bär med oss genom hela livet och innebär mer än bara samlag. Även närhet och ömhet till exempel. Sexualiteten kan se olika ut för olika personer och variera under livet.
För de flesta som får en svår sjukdom påverkas sexlivet på något sätt. Efter en behandling kan smärta, trötthet eller att man inte känner igen sin kropp minska sexlusten. Även stress och oro vid en cancerdiagnos kan göra att lusten tillfälligt minskar eller helt upphör. Men det kan också bli så att sex känns viktigare än någonsin.
Den sexuella funktionen kan också påverkas av andra faktorer relaterade till cancerdiagnos och behandling, såsom inkontinens, stomi, oro eller depression.
Om du har en partner kan ni njuta av närheten till varandra utan att det behöver leda till sex.
Prata med din partner
Om du har en partner är det bra om ni kan prata med varandra om förändringen. Försök att behålla den kroppsliga närheten. Försök också att fokusera på det som är bra och inte på det som eventuellt har försvunnit.
Så kan behandlingen påverka sexuell lust och funktion
Nerver kan skadas
Behandlingen kan skada flera strukturer i kroppen som direkt påverkar den sexuella funktionen. Det gäller till exempel nerverna som gör att dina svällkroppar normalt fylls med blod när du tänder, så att du blir mjuk i slidöppningen. Det gäller även nerverna som styr körtlarna som gör dig halkig och våt när du tänder.
Nerverna som förmedlar känselintryck kan också ta skada, så att det blir svårare att få orgasm än tidigare. Då kan du behöva kraftigare stimulans än du tidigare har behövt för att få orgasm. En vibrator eller lufttrycksstimulator kan då vara bra.
Andra medicinska problem kan påverka
Den sexuella funktionen kan också påverkas indirekt av andra medicinska problem orsakade av sjukdomen eller behandlingen mot den. Det kan vara till exempel inkontinens, stomi, oro eller depression.
Klimakteriet kan orsaka besvär
Vissa behandlingar kan göra att du kommer i klimakteriet. Om du mår dåligt av det, är det bra om du och din läkare diskuterar om du kan få hormonbehandling med östrogen.
Efter en operation
Det kan ta tid för såret i toppen av slidan att läka efter operationen. Under tiden kan du blöda lite från slidan. Vänta med att ha vaginalt samlag med penis, fingrar eller dildo i 8–12 veckor. Därefter går det bra, under förutsättning att du har slutat blöda. Sex utan penetration går bra efter någon vecka.
När en del av slidan tas bort, kan den kännas kortare än vanligt vid de första samlagen. Det går oftast över, eftersom slidans vävnad är mycket elastisk. Ibland kan det även göra ont i toppen av slidan.
Operationen kan skada de nerver som styr blodkärlen och körtlarna som reagerar vid sexuell tändning. Det gör att du inte blir lika mjuk i slidöppningen. Inte heller produceras det sekret som gör dig halkig och våt. Glidmedel kan ofta ganska väl kompensera för detta.
Operationen kan också skada känselnerver så att det blir svårare att få orgasm.
Det är normalt att känna ett visst obehag de första gångerna du har samlag efter operationen.
Vid cytostatikabehandling
Vissa cytostatika påverkar nerverna men också slemhinnan i slidan. Det kan påverka känseln i underlivet och förmågan att bli fuktig.
Vid strålbehandling
Om du får strålbehandling över bäckenet kan det bildas sammanväxningar i slidan över tid. Då blir det svårt att genomföra vaginala samlag.
Om du har risk för sammanväxningar kan du få en vaginalstav utprovad i förebyggande syfte. Du får veta hur du ska göra och hur länge du ska använda den.
Strålbehandlingen kan skada nerverna till blodkärl och körtlar så att du inte blir lika halkig och våt. Även känseln kan påverkas så att det blir svårare att få orgasm.
Egenvård
Om du är torr i slidan kan du använda glidmedel runt slidöppningen. Det finns att köpa på till exempel apotek. Det finns även fuktlotioner för slidan att köpa på apotek. Du kan också använda olivolja, mandelolja eller barnolja.
Du kan behöva en lokal östrogenbehandling i slidan. Prata med din läkare om vad som gäller för dig.
Om du har ont i slidan eller slidöppningen kan du prova att använda bedövningsgel med lidokain runt slidöppningen. Vänta några minuter innan du för in ett finger i slidan eller provar att ha vaginalt samlag. Tänk på att din partner kan bli bedövad om hen kommer i kontakt med bedövningsgelen. En manlig partner bör använda kondom för att inte själv bli bedövad.
Om du har ont djupt inne i slidan kan ni prova en annan samlagsställning, där du kan backa bäckenet om din partner kommer för djupt in eller stöter emot ett ömt område. Till exempel sidoläge eller att du är ovanpå. Ni kan också använda så kallade penetrationsringar för att dämpa stötarna vid samlag. Fråga din kontaktsjuksköterska var du kan köpa dessa.
För att känna hur din kropp reagerar kan du använda en vaginalstav eller fingrarna.
Att träna bäckenbotten kan hjälpa dig att få mer kontroll eller slappna av.
Det finns hjälp att få
Om du har frågor och funderingar, prata med din kontaktsjuksköterska. Vissa sjukhus kan erbjuda kontakt med en barnmorska eller sexolog. Du kan också få remiss till Centrum för cancerrehabilitering. Du kan även ringa Cancerrådgivningen.
Råd om närhet och sexualitet
För att hitta tillbaka till din lust:
- Försök att minnas positiva sexuella upplevelser du har haft. Gå igenom upplevelsen steg för steg och försök att minnas hur det kändes att ha lust.
- Hitta dina erogena zoner, det vill säga områden som ger njutning när de smeks. Armvecken, knävecken, insidan av låret och nacken kan vara sådana områden.
- Lusten till sex väcks oftast av att vara fysiskt nära en partner. Beröring utlöser hormonet oxytocin, som ger välbefinnande.
- Pröva dig eller er fram och känn efter vad som kan väcka lusten. Tillåt dig eller er att söka nya vägar till njutning. Var tydlig med hur du känner och visa hur du vill ha det.
- Tillåt dig själv att känna såväl njutning som lust. Berör dig själv och unna dig till exempel massage. Tillfredsställ dig själv om det känns bra.
- Avstå från sex om det känns bäst för dig. Njut av närheten till varandra utan att det måste leda till sex. Om din partner blir upphetsad, se det inte som ett krav på sex utan som ett tecken på att du är sexuellt attraktiv.
- Tvinga dig inte till något som gör ont. Lusten kan minska om sex förknippas med smärta och obehag. Glidmedel och alternativa samlagsställningar kan hjälpa.
- Cancer smittar inte, inte heller när man har sex. Däremot är det viktigt att använda säkra preventivmedel för att undvika graviditet. Kondom är ett bra alternativ eftersom den dessutom skyddar mot infektion och mot att spår av läkemedel förs över genom kroppsvätskor.
> Läs mer på eftercancern.se. Välj rubriken Sexualitet
> Läs mer på 1177.se. Sök på Cancer och sexualitet.
Att få en svår sjukdom kan vara omtumlande, för både dig som är sjuk och dina närstående. Det är normalt att känna oro, som kan vara allt från mild och hanterbar till stark och svår att stå ut med. Det finns mycket du kan göra själv för att hantera oro och ångest. Om du får stora besvär kan du få hjälp att få kontakt med rätt del av vården.
Berätta för din kontaktsjuksköterska, läkare eller en annan vårdkontakt om du känner oro eller ångest. Berätta också om du tidigare har haft problem med ångest.
Det finns inget rätt eller fel i hur du känner, det viktiga är hur du upplever din situation.
Så kan ångest kännas
Stark oro kan leda till ångest, med en intensiv känsla av obehag. Du kan känna ett tryck över bröstet eller att hjärtat slår snabbt eller hårt. Du kan också bli torr i munnen, få en klump i magen eller känna dig yr eller svag.
Ångest beror på att kroppen reagerar på att något verkar hotfullt. Kroppen gör sig då redo att hantera situationen genom att öka mängden adrenalin och andra stresshormoner i blodet. Musklerna spänns, hjärtat börjar slå snabbare och andningen blir intensivare.
Ångesten går oftast över efter en stund.
Du kan känna oro och ångest lång tid efter behandlingen
Under tiden behandlingen pågår är du ofta upptagen av praktiska saker. Då kanske inte ångesten är så tydlig. Det är viktigt att både du och dina närstående vet att det är vanligt och normalt att oro och ångest ökar när det mest akuta skedet är över. Du kan känna oro och ångest även lång tid efter behandlingen, till exempel medan du väntar på ett röntgensvar vid ett uppföljningsbesök.
Råd vid oro och ångest
- Försök att andas lugnt. Sätt dig ner, lägg en hand på magen och känn andningen. Det finns också andningsövningar som kan hjälpa.
- Tillåt dig att känna det du känner. Försök att beskriva känslan för dig själv.
- Rör på dig, gärna så att din puls ökar så att du blir lite varm och svettig. Du kan till exempel träna, promenera eller dansa. Träning gör det lättare att slappna av och sova bra.
- Gör något för att byta sinnesstämning. Ta till exempel en promenad, läs en bok, se på tv, lyssna på musik eller en podd, lös korsord eller prata med någon som får dig att tänka på något annat.
- Försök att vila och få tillräckligt med sömn. Om du har svårt att sova är det bra om du ändå kan vila ibland.
- Testa avslappningsövningar. En del tycker att mindfulness hjälper.
- Undvik alkohol, kaffe, energidrycker och tobak.
- Försök att äta varierat så att du får den näring du behöver.
Behandling kan vara samtal, läkemedel eller båda
Oro och ångest kan behandlas med stödjande samtal, läkemedel eller både och.
I ett stödjande samtal kan du få hjälp att sätta ord på och bearbeta dina tankar och känslor, vilket kan vara bra. Du kan också få hjälp att hitta strategier för att hantera din oro och ångest.
Det finns också flera appar som kan få dig att både lindra och förstå din ångest.
När ska jag kontakta vården
- Om du får svår ångest som du inte kan hantera själv.
- Om du har svårt att klara vardagen.
- Om du använder alkohol, narkotika eller andra droger för att lindra ångest.
- Om du skadar dig själv eller har tankar på att ta ditt eget liv.
- Om du har återkommande ångestattacker under minst en månad.
> Läs mer på 1177.se. Sök på Ångest, Hjälp med tankar och känslor vid cancer och Mindfulness – medveten närvaro.
Att leva med smärta tar mycket energi och kan försämra din livskvalitet. Prata med din kontaktsjuksköterska eller läkare om du har ont, så att du kan få behandling mot smärtan. Det finns effektiv behandling som hjälper dig att må bättre.
Råd vid smärta
- Ta läkemedlen regelbundet enligt din läkares ordination. Vänta inte tills du får för ont. Då kan smärtan bli svårare att behandla.
- Kombinera inte läkemedel på egen hand. Det kan vara farligt.
- Om du håller dig inom den rekommenderade dosen av läkemedlet, är det inte farligt och du blir inte beroende. Det är smärtan som styr vilken dos du behöver.
- Viss smärtbehandling behöver avslutas stegvis, enligt läkarens ordination.
- Skriv gärna dagbok där du noterar när, var och hur smärtan känns. Det kan hjälpa din läkare att anpassa behandlingen efter dina behov. Det kan också göra vardagen mer förutsägbar för dig.
- Fysisk aktivitet kan lindra smärta. När du rör dig frigörs många hormoner och andra ämnen som har en smärtlindrande effekt. Du kan öka dessa ämnen i din kropp genom att anstränga dig så att du blir andfådd och svettig.
- Rörlighetsträning och stretch kan minska smärta genom att spända muskler slappnar av.
- En värmekudde kan vara skönt.
- Andra behandlingar som kan hjälpa är akupunktur, TENS (transkutan elektrisk nervstimulering), akupressur, andningsövningar, avspänning och meditation.
Att hantera smärta
Vid långvarig smärta och när läkemedel inte räcker kan du behöva lära dig mer om att hantera smärta, till exempel genom kognitiv beteendeterapi, KBT. Att hantera smärtan handlar om att ta kontrollen och hitta sätt att leva ditt liv, trots smärtan.
Nedstämdhet, oro och stress kan göra att smärtan blir svårare att hantera. Lyssna på din kropp och anpassa ditt liv efter hur du mår. Försök att minska stressen i ditt liv och gör sådant du mår bra av. Du kan få samtalsstöd av din kontaktsjuksköterska eller en kurator.
När ska jag kontakta vården?
- Om du har svår smärta som du inte kan lindra själv.
- Om smärtan påverkar dig så mycket att du inte kan göra sådant du vill eller behöver göra.
> Läs mer på cancerfonden.se. Sök på Smärtbehandling vid cancer.
> Läs mer på 1177.se. Sök på Långvarig smärta.
Sömnsvårigheter är vanligt vid sjukdom och behandling. Det finns mycket du kan göra själv för att sova bättre. Om det inte hjälper kan du få läkemedel utskrivet.
Det här är exempel på vanliga sömnsvårigheter:
- ha svårt att somna
- vakna efter att ha somnat och ha svårt att somna om
- vakna för tidigt på morgonen.
Vad beror det på?
Sömnsvårigheterna kan bero på oro och ångest över att du har fått en sjukdom, och funderingar över hur behandlingen ska gå och hur din framtid kommer att se ut. Kanske oroar du dig för sjukhusvistelsen, ekonomin eller familjen.
Sömnen kan även störas av biverkningar av din sjukdom och behandling, till exempel smärta, illamående, trötthet, ändrad hormonbalans, täta toalettbesök eller inkontinens. Sömnen kan också påverkas av vad du äter och dricker, balansen mellan vila och aktivitet, nikotin, alkohol och läkemedel.
Berätta om besvären för din kontaktsjuksköterska
God sömn är viktigt för din hälsa, livskvalitet och förmåga att prestera och fungera.
Om sömnbesvären påverkar din vardag är det viktigt att du berättar det för din kontaktsjuksköterska, så att du kan få hjälp. I första hand behandlas sömnsvårigheter med egenvård.
Råd vid sömnsvårigheter
- Regelbunden fysisk aktivitet kan göra att du sover bättre.
- Försök att varva ner en stund innan du ska gå och lägga dig.
- Försök att ha regelbundna vanor.
- Se till att ha det lugnt, mörkt och svalt i sovrummet.
- Undvik ljus sent på kvällen. Även ljuset från en mobilskärm, datorskärm eller liknande kan motverka sömnen.
- Hitta en balans mellan aktivitet, vila och sömn som fungerar för dig.
- Drick inte kaffe sent på dagen.
- Om du behöver vila, undvik att sova middag för sent på dagen och helst inte längre än 30 minuter.
- Pröva avslappningsövningar, lugn musik, meditation och mindfulness. Ett tyngdtäcke kan också hjälpa dig att slappna av i sängen.
- Vissa kan få hjälp genom att gå sömnskola eller få behandling med kognitiv beteendeterapi, KBT. Fråga din läkare eller kontakta din vårdcentral om du vill veta mer.
Fysisk aktivitet kan hjälpa dig att sova bättre.
Behandling med läkemedel
Om du har problem med sömnen kan du behandlas med insomningstabletter eller sömntabletter. Läkemedlen är ofta receptbelagda. Prata med din kontaktsjuksköterska eller läkare om du har besvär.
> Läs mer på 1177.se. Sök på Sömnsvårigheter och Mindfulness – medveten närvaro.
I samband med cancersjukdom och behandling är det vanligt att känna en särskild trötthet som kallas fatigue eller cancerrelaterad trötthet. Försök att röra på dig eftersom fysisk aktivitet hjälper mot tröttheten. Du kan få hjälp av en fysioterapeut eller arbetsterapeut om du behöver.
Fatigue är en psykisk, fysisk och social trötthet. Den liknar inte vanlig trötthet och går inte att vila eller sova bort. Många upplever fatigue som total energilöshet, och den kan komma även om du inte anstränger dig. Din förmåga att minnas, koncentrera dig och lösa problem kan bli sämre. Tröttheten kan också leda till uppgivenhet, stress, oro och depression.
Det är individuellt hur svåra besvär du upplever och hur länge det håller i sig. Du kan vara trött lång tid efter att en behandling har avslutats.
Prata med din kontaktsjuksköterska eller läkare om du har besvär.
Orsaker till fatigue
- Sjukdomen påverkar din ämnesomsättning. Det gör att energin i maten förbränns snabbare eller inte kan tas upp helt av kroppen.
- Sjukdomen och behandlingen kan ge biverkningar och oro som påverkar din sömn och hur du äter. Svårigheterna att sova och äta kan göra dig kraftlös.
- Du rör på dig mindre än du brukar på grund av sjukdomen och behandlingen.
- Cancercellerna skapar en obalans i kroppens immunförsvar.
- Sjukdomen och behandlingen kan orsaka blodbrist som gör dig tröttare.
- Olika former av psykisk påverkan.
Råd vid fatigue
- Rör gärna på dig. Fysisk aktivitet hjälper mot fatigue.
- Uppmärksamma vilken tid på dygnet du är som piggast, så att du kan planera in aktiviteter när du har som mest energi. Prioritera det som du tycker är roligt och viktigt.
- Försök att göra saker du tycker om och som ger energi och avkoppling. Försök att ha ett socialt liv och träffa människor du tycker om.
- Berätta om din sjukdom och fatigue. Ökad förståelse från andra kan leda till ett ökat stöd och en större flexibilitet. Det kan minska stressen för dig och därmed ge dig mer ork.
- En fysioterapeut kan ta fram ett träningsprogram för dig.
- En arbetsterapeut kan ge dig fler råd och strategier för att hantera fatigue i vardagen, på arbetet och på fritiden.
Fysisk aktivitet hjälper mot fatigue.
> Läs mer på cancerfonden.se. Sök på Fatigue.
> Läs mer på eftercancern.se. Se Symtom – Fatigue
> Se en film om Trötthet vid cancersjukdom
Film: Fysisk aktivitet vid cancer

Det är viktigt att du får i dig tillräckligt med näring och energi under cancerbehandlingen. Om du har svårt att äta och går ner i vikt kan du behöva äta annorlunda. Om det inte räcker kan du behöva kosttillägg som skrivs ut av en dietist.
Näring och energi från mat och dryck hjälper din kropp att orka med behandlingar, förbättrar sårläkning, bidrar till snabbare återhämtning och motverkar förlust av muskelmassa.
Om du går ner i vikt betyder det att du får i dig för lite energi. Ju tidigare du märker att du går ner i vikt, desto lättare är det att motverka det. Du kan behöva äta annorlunda för att inte gå ner för mycket i vikt. Om du skulle äta lite mindre nyttigt under en kortare period, har det ingen betydelse för hälsan under resten av livet.
Berätta om du går ner i vikt eller får en vit beläggning i munnen
Berätta för din kontaktsjuksköterska eller läkare om du går ner i vikt eller om du får i dig för lite mat och vätska. Du kan få råd av en dietist som även kan skriva ut kosttillägg.
Berätta även om du får en vit beläggning på tungan eller i gommen. Det kan vara munsvamp som kan påverka aptiten. Det behöver ofta behandlas med receptbelagda läkemedel.
Råd vid dålig aptit och ändrad smak
- Ät små mål ofta. Du kan behöva äta 6–8 gånger per dag. Försök att äta något litet även om du inte känner dig hungrig. Det ökar aptiten.
- Ät det du tycker om. Prova att tillsätta kryddor och smakförhöjare, till exempel sky, soja eller sylt. Om du föredrar mat som inte smakar så mycket, välj mild mat som potatis, pasta eller gröt.
- Se till att du får i dig tillräckligt med vätska, särskilt om du mår illa och kräks. Drick ofta och lite per gång. Prova att suga på isbitar. Drick klara drycker som vatten, te eller buljong.
- Var ute i friska luften och rör på dig för att öka aptiten.
- Försök att göra det trivsamt när du ska äta. Du kan till exempel duka fint.
Om du har besvär med dålig aptit kan du prova följande:
- Ät kall mat, eller låt maten svalna innan du äter.
- Ät mjuk mat som är lätt att tugga.
- Ta färdiglagad mat om du besväras av os.
- Ät kokt eller ugnsbakad mat i stället för stekt mat.
Om du har besvär med dålig smak i munnen kan du prova följande:
- Borsta tänderna innan du äter.
- Sug på sockerfria tabletter (men tänk på att sötningsmedel kan ge diarré).
- Drick mer vatten till måltiderna.
Tips på hur du kan få i dig mer energi och protein
- Välj livsmedel med hög fetthalt eller tillsätt extra fett i maten, till exempel olja, grädde eller kokosmjölk.
- Ät något proteinrikt varje måltid, som fisk, kött, ägg, ost, kvarg, quorn, sojaprodukter, bönor eller linser.
- Lägg gärna till en förrätt eller efterrätt till din måltid.
- Drick drycker som innehåller energi, till exempel fruktsoppa eller smoothies, både till och mellan måltiderna.
- Ät gärna energirika mellanmål, till exempel ägg eller smörgås med ost, nötsmör, avokado eller makrill. Ät gärna snacks som nötter, oliver och grönsaker med dip-såser.
När ska jag kontakta vården?
- Om du går ner i vikt trots att du följer råden.
- Om du får en vit beläggning på tungan och i gommen.
När du får behandling mot cancer kan det vara svårt att hålla vikten. Du bör tänka på vad du äter och röra på dig men du ska inte snabbt försöka gå ner i vikt. Prata i stället med din kontaktsjuksköterska eller läkare för att få hjälp.
Det kan finnas flera orsaker till viktuppgång under cancerbehandling. Till exempel påverkar hormonbehandling och kortison ämnesomsättningen så att du lättare går upp i vikt. Trötthet kan också göra att du inte orkar röra på dig som vanligt. Kostråden kan därför behöva anpassas till dina förutsättningar.
Berätta om du går upp i vikt
Väg dig gärna en gång i veckan. Berätta för din kontaktsjuksköterska eller läkare om du går upp i vikt. Om du plötsligt går upp i vikt behöver orsaken utredas och behandlas. Det kan till exempel vara så att vätska samlas i kroppen.
Du ska aldrig försöka gå ner i vikt snabbt under behandlingen eller den närmsta tiden efter. Det gör att du förlorar viktiga reserver för att orka med behandlingen.
Om du går upp i vikt kan du få råd av en dietist eller annat stöd utifrån dina behov och förutsättningar.
Råd om du går upp i vikt
- Följ Livsmedelsverkets råd om hälsosamma matvanor.
- Se över hur stora portioner du äter, och hur och när du äter. Var extra försiktig med snacks och sötade drycker med mycket energi.
- Välj vatten när du är törstig och till maten.
- Ät minst 500 gram grönsaker, frukt eller bär per dag. Det innehåller mycket vitaminer, mineraler och fibrer, men lite energi. Välj gärna grönsaker som rotfrukter, vitkål, blomkål, broccoli, bönor och lök.
- Om du vill äta något mellan måltiderna, välj frukt, 2–3 gånger per dag.
- Försök att följa råden om fysisk aktivitet.
När ska jag kontakta vården?
- Om du har svårt att hålla vikten trots att du har följt råden.
- Om du plötsligt går upp i vikt.
> Läs mer på Livsmedelsverket.se. Sök på Kostråd för vuxna
Om båda dina äggstockar opereras bort leder det till förlust av könshormonet östrogen. Det kan ge klimakteriebesvär som värmevallningar, sömnproblem och stela leder. Besvären kan lindras med egenvård och lokal östrogenbehandling.
Om du inte redan har kommit in i klimakteriet gör du det efter operationen. Om du redan har kommit in i klimakteriet kan du också få symtom när den kvarvarande produktionen av östrogen minskar. Det kan upplevas olika från person till person och besvären kan vara allt från lätta till svåra.
Om du behandlas med läkemedel som påverkar kroppens hormoner kan du också uppleva liknande besvär som vid klimakteriet.
Symtom du kan få
Den snabba östrogenförlusten kan ge symtom som värmevallningar och kylvallningar, humörsvängningar, sömnproblem, nedstämdhet, stela leder, hjärtklappning och minskad sexlust.
Bristen på östrogen kan även leda till torra och sköra slemhinnor i slidan och urinröret. Det kan ge sveda när du kissar, öka risken för urinvägsinfektioner och ge smärta vid samlag.
Lokal östrogenbehandling kan bli aktuellt
Besvären kan lindras med egenvård och läkemedel med östrogen. Om du har bekräftad livmoderkroppscancer är det inte alltid lämpligt att ta läkemedel med östrogen som påverkar hela kroppen, men det går att behandla med lokalt östrogen. Om du har besvär, prata med din läkare om vad som gäller för dig.
Råd om egenvård
- Motionera regelbundet. Motion kan minska värmevallningar och svettningar, göra stela leder mjukare och är positivt för humöret och sömnen. Det minskar också risken för benskörhet och övervikt.
- Om du har värmevallningar eller kylvallningar kan du prova att ha svalt i rummet när du sover och anpassa sängkläderna efter hur varm du är.
- Klä på dig i flera lager, så att du kan ta av dig om du plötsligt blir för varm eller ta på dig igen om du blir för kall.
- Om du är torr i slidan kan du smörja in dig runt slidöppningen. Använd fuktlotioner för vaginal användning eller glidmedel som kan köpas på till exempel apotek. Du kan också använda olivolja, mandelolja eller barnolja. Du kan även behöva lokal östrogenbehandling eller vaginalgel utan hormoner.
- Om dina fötter och händer är stela och ömma kan det hjälpa att rulla eller krama en mjuk massageboll mot handflator och fotsulor. Sådana bollar säljs till exempel i sportaffärer.
- Avslappningsövningar kan hjälpa mot värmevallningar och svettningar, sömnproblem, nedstämdhet och trötthet.
- Akupunktur kan hjälpa mot värmevallningar, svettningar och ledbesvär.
- Nikotin och koffein kan förstärka besvären. Om du röker bör du därför sluta.
- Undvik starka kryddor i maten. De kan sätta i gång värmevallningar och svettningar.
> Läs mer på 1177.se. Sök på Klimakteriebesvär.
UPPFÖLJNING
Uppföljning
När du har behandlats för livmoderkroppscancer kommer du att få en individuell plan för din uppföljning. Ofta pågår uppföljningen i 5 år med tätare kontroller i början.
De första 2 åren bjuds du in till läkaren minst var 6:e månad och därefter en gång per år i ytterligare 3 år.
Uppföljningen syftar till att
- tidigt upptäcka om sjukdomen kommer tillbaka
- följa upp dina behov av rehabilitering
- behandla eventuella biverkningar av cancerbehandlingen.
Uppföljningen består av besök till läkaren för samtal och undersökning samt telefonkontakt med läkaren eller din kontaktsjuksköterska. Om du behöver kan du också få träffa andra professioner, till exempel fysioterapeut, dietist eller kurator.
Uppföljningen kan anpassas efter hur du mår och vilken eller vilka behandlingar du har fått. Du och din kontaktsjuksköterska gör tillsammans en plan för din uppföljning utöver besöken till läkaren.
Det är viktigt att du själv är uppmärksam på nya symtom och förändringar av din kropp. Då kan man tidigt upptäcka om sjukdomen kommer tillbaka.
Det här kan vara tecken på att sjukdomen har kommit tillbaka:
- blödningar eller flytningar från slidan
- ny ihållande smärta i magen eller ryggen
- ny svullnad i magen
- ny knöl
- ny smärta som antingen förvärras eller inte går över av sig själv
- ny långvarig hosta
- ändrade avföringsvanor
- blod i avföring, urin eller slem
- ökade urinträngningar
- ökande trötthet
- ofrivillig viktnedgång.
Kontakta vården om du får några av dessa symtom, eller om du har andra symtom som du känner dig orolig över. Vänta inte till nästa planerade besök.
Livet efter behandling
Vissa biverkningar kan komma under behandlingen och hålla i sig länge, så kallade långvariga biverkningar. Andra kan komma månader eller år efter behandlingen, så kallade sena biverkningar. Vilka biverkningar du kan få påverkas av flera faktorer.
Sena biverkningar kan komma efter alla typer av behandlingar. Det går inte att säga i förväg om du kommer att få sena biverkningar eller vilka biverkningar du kommer att få. Du kan också uppleva andra biverkningar än någon annan med samma diagnos som har fått samma behandling som du. Biverkningarna kan också förändras över tid.
Om du får nya symtom är det viktigt att du söker vård, även om det har gått lång tid efter din sjukdom eller behandling. Detta för att utesluta återfall eller ny cancer. Om man inte hittar någon orsak kan det vara biverkningar efter din behandling.
Detta påverkar vilka biverkningar du kan få
De långvariga eller sena biverkningar du kan få beror på typen av cancer, behandlingen och individuella faktorer.
Vilka biverkningar behandlingen kan ge påverkas av följande:
- vilken behandling du har fått
- om du har fått en behandling eller flera i kombination
- hur ofta du har fått behandling
- hur länge du har fått behandling
- vilka doser du har fått av behandlingen.
Individuella faktorer är sådant som har med dig själv att göra. Följande kan påverka vilka biverkningar du får:
- ålder
- andra sjukdomar
- övervikt eller undervikt
- levnadsvanor
- gener.
Exempel på långvariga och sena biverkningar
Dessa är de vanligaste långvariga och sena biverkningarna efter behandling av livmoderkroppscancer:
- trötthet (fatigue) och kognitiv påverkan, till exempel svårt att koncentrera sig, minnas eller hålla tråden i ett samtal
- stickningar och domningar i framför allt händer och fötter (perifera neuropatier)
- mag-tarmbesvär i form av lös eller hård avföring eller gaser
- känslighet för laktos eller gluten
- urinvägsbesvär i form av trängningar, läckage och sveda när du kissar
- lymfödem i benen eller underlivet
- torra och sköra slemhinnor i underlivet
- värmevallningar, humörsvängningar och sömnstörningar på grund av östrogenbrist (efter strålbehandling och operation)
- sexuella besvär
- påverkad fertilitet
- smärtor i bäckenet efter strålbehandling
- sammanväxningar i slidan efter strålbehandling
- smärtor i bäckenet efter strålbehandling
- psykosociala besvär, till exempel ändrad självbild, nedstämdhet, depression, oro och ångest.
- hår som inte växer tillbaka
- ärrbildning om du har opererats.
Det finns en del du kan göra själv för att lindra och motverka en del av dessa biverkningar. Prata med din kontaktsjuksköterska eller läkare för att få råd.
Om du senare i livet får hälsoproblem, är det viktigt att du berättar för din läkare att du har fått behandling för livmoderhalscancer tidigare.
När ska jag kontakta vården?
- Om du får mycket ont eller kramp i hela magen. Smärtan kan komma i attacker med stunder emellan då det gör mindre ont.
- Om du mår illa och kräks. Maginnehållet kan likna och lukta som avföring eller galla.
- Om du inte kan tömma tarmen på avföring eller känner av gaser.
- Om du får uppsvälld och utspänd mage.
- Om du har mycket ont i magen och samtidigt är yr, matt, svimmar eller känner dig mycket sjuk, ring 112.
Att behandlas för en svår sjukdom är för många omtumlande både fysiskt och psykiskt. Sjukdomen kan fortsätta att påverka hälsan, arbetet, relationerna och ekonomin, även efter behandlingen. Du kan få stöd och vid behov kontakt med en kurator.
Vanligt att känna oro och vara trött
När behandlingen är slut är det många som känner rädsla och oro snarare än lättnad och glädje – trots att behandlingen har varit framgångsrik. Vissa upplever tiden efter behandlingen som en krisperiod. Många lever med en oro för återfall och för att det kan finnas cancerceller kvar. Oron kanske aldrig försvinner helt, men brukar minska med tiden. Dessa känslor kan påverka ditt välbefinnande långt efter att behandlingen är slut.
Även fysiska biverkningar kan påverka dina känslor. En vanlig biverkning är extrem trötthet, så kallad fatigue. Du kan känna att aktiviteter kräver mer energi av dig än tidigare. Kanske har din sexuella lust minskat eller försvunnit, samtidigt som ditt behov av närhet har ökat. Kanske har din kropp förändrats och det tar tid för dig att känna dig bekväm med den igen.
Det finns hjälp att få
Prata med din kontaktsjuksköterska om hur du mår. Du kan få råd och stöd och vid behov hjälp att få kontakt med en kurator.
Råd för att må bra
- Fysisk aktivitet kan göra att du blir piggare och mår bättre. Du kan exempelvis promenera eller göra något mer ansträngande.
- Pröva mindfulness, meditation, yoga, massage eller qigong. Det kan minska stress och obehag.
- Ta en dag i taget.
- Planera vardagen och håll dig till fasta rutiner.
- Försök att hitta saker att göra som känns roliga.
- Träffa personer du tycker om.
- Prata med närstående om hur du känner och vad du behöver.
- Hitta någon att prata med. Du kan till exempel kontakta patientföreningar eller självhjälpsgrupper om du vill prata med någon som har varit i samma situation. Du kan också få samtalsstöd av till exempel en kurator.
> Se en film om livet efter behandlingen på 1177.se. Sök på Film: Efter cancerbehandlingen - och sen då?
Efter behandlingen finns det flera saker du kan göra för att ta hand om dig själv. Hälsosamma levnadsvanor minskar risken för andra sjukdomar, som hjärt- och kärlsjukdomar, diabetes typ 2, obesitas (fetma) och flera cancersjukdomar. I vissa fall kan det också minska risken att sjukdomen kommer tillbaka.
De flesta kan följa rekommendationerna som gäller för befolkningen i stort. Din kontaktsjuksköterska, läkare eller vårdcentral kan hjälpa dig att få det stöd du behöver.
Matvanor
Under behandlingen kan du ha behövt ändra dina matvanor för få tillräckligt med energi och näring. Efter behandlingen minskar eller försvinner ofta de symtom och biverkningar som har påverkat ätandet. Det kan därför bli lättare att äta mer hälsosamt.
När du känner att du kan äta som vanligt kan du följa samma råd om fysisk aktivitet som befolkningen i stort. Att äta varierat och hälsosamt gör det lättare att få i dig tillräckligt av de näringsämnen som kroppen behöver för att må bra. Det hjälper dig att hålla en hälsosam vikt och minskar risken för hjärt- och kärlsjukdomar, diabetes typ 2 och flera cancersjukdomar. Det är inte enskilda livsmedel, utan matvanorna i stort som har störst betydelse för hälsan.

Ät hälsosamt för att må bra.
Allmänna råd för hälsosamma matvanor
- Ät regelbundet och tillräckligt.
- Ät mycket grönsaker, frukt och bär.
- Ät mycket fullkorn.
- Ät fisk, bönor, ärtor och linser ofta, och kött ibland.
- Välj nyckelhålsmärkta mejeriprodukter och matfetter.
- Håll igen på det söta, salta och feta – läsk, sötsaker och snacks.
Om du har fortsatta besvär med att äta efter behandlingen, be din läkare eller kontaktsjuksköterska om en remiss till en dietist. Det gäller till exempel om du har besvär från munnen, magen eller tarmarna, eller om du går ner mycket i vikt.
> Läs mer på livsmedelsverket.se. Sök på Kostråd för vuxna.
> Läs mer på 1177.se. Sök på Så äter du hälsosamt.
Fysisk aktivitet
Efter behandlingen minskar ofta de symtom och biverkningar som kan ha påverkat din ork och möjlighet till fysisk aktivitet. Det kan därför bli lättare att vara fysiskt aktiv.
Att vara fysiskt aktiv efter behandlingen är bra på både kort och lång sikt. Det ger bland annat ökad styrka och kondition, mindre ångest och trötthet, högre självkänsla och bättre sömn. Det minskar också risken för hjärt- och kärlsjukdomar, demens, depression och flera cancersjukdomar. Fysisk aktivitet kan också minska risken för återfall i vissa sorters cancer.
När du känner att du orkar mer kan du följa samma råd om fysisk aktivitet som befolkningen i stort. Vilken form av fysisk aktivitet du väljer spelar inte så stor roll. Det viktiga är att den blir regelbunden, helst några gånger i veckan. Hitta ett sätt att vara fysiskt aktiv som fungerar för dig.
Prata med din kontaktsjuksköterska, läkare eller vårdcentral om du är osäker. Du kan be att få fysisk aktivitet på recept, FaR. Då får du personligt anpassade rekommendationer. Vissa träningsanläggningar och idrottsföreningar ger rabatter eller har särskilda upplägg för personer med FaR.
Allmänna rekommendationer
- All rörelse räknas: promenader, trädgårdsarbete och att ta trapporna i stället för hissen.
- Undvik att sitta stilla länge. Rör på dig regelbundet under dagen.
- Rör på dig så att pulsen ökar och du blir varm och lätt andfådd 150–300 minuter i veckan, eller på en mer ansträngande nivå 75–150 minuter i veckan. Sprid gärna ut aktiviteten över veckan. Om du kan får du gärna röra dig mer än rekommendationen.
- Träna de stora muskelgrupperna, till exempel ben, rumpa och axlar, minst två gånger i veckan.
- Är du över 65 år bör du träna balansen, till exempel i samband med styrketräning.
- Läs mer på 1177.se. Sök på Fysisk aktivitet och träning och Fysisk aktivitet på recept.

Du bör höja pulsen minst 150 minuter i veckan. Det motsvarar 2,5 timmar.
Hälsosam vikt
Det är bra för din hälsa att ha en hälsosam vikt, det vill säga varken vara underviktig eller överviktig. Därför är det viktigt att äta hälsosamt och vara fysiskt aktiv.
Det är vanligt att gå ner eller upp i vikt under en behandling. En del behöver också ta läkemedel som påverkar aptiten under lång tid. Var uppmärksam på om du ofrivilligt går ner eller upp i vikt. Om du håller en stabil, hälsosam vikt vet du att du får i dig lagom med energi.
Om du har svårt att hålla en hälsosam vikt, ta kontakt med din läkare, kontaktsjuksköterska eller vårdcentral för att få stöd och råd.
> Läs mer på 1177.se. Sök på Så bedömer du din vikt eller Obesitas – fetma och övervikt hos vuxna.
> Läs mer på livsmedelsverket.se. Sök på Dieter och viktnedgång.
Solvanor
Vissa behandlingar gör huden extra känslig för solen, på både kort och lång sikt. Hälsosamma solvanor minskar risken att få hudcancer.
Vårdpersonalen kan berätta om det är något särskilt du behöver tänka på.
Rekommendationer
- Skydda din hud med kläder och hatt, och vistas i skuggan.
- Du kan använda solskyddsmedel som komplement till kläder och skugga, men inte som enda solskydd. Använd solskyddsmedel med hög solskyddsfaktor, minst 30SPF. Välj en sort som skyddar mot både UVA- och UVB-strålning.
- Det är viktigast att skydda huden när solen är som starkast, klockan 11–15 under vår och sommar i Sverige.
> Läs mer på 1177.se. Sök på Så skyddar du dig mot solen.
> Läs mer på stralsakerhetsmyndigheten.se. Sök på Min soltid.
> Läs mer på cancerfonden.se. Välj Minska risken – Solning.

Skydda din hud med kläder och hatt och var i skuggan.
Alkohol
All konsumtion av alkohol innebär en hälsorisk. Genom att inte dricka alkohol, eller dricka mindre, minskar du risken för flera sjukdomar, exempelvis vissa sorters cancer, hjärt- och kärlsjukdomar, diabetes typ 2 och leversjukdomar. Risken ökar ju oftare du dricker och ju mer du dricker per gång.
Att dricka mindre alkohol kan också förbättra sömnen och minnet, och minska risken att råka ut för en olycka. Alkohol innehåller dessutom mycket energi, alltså kalorier. Att dricka mycket alkohol kan därför bidra till övervikt, vilket ökar risken för många sjukdomar.
Rekommendationer
- Drick mindre alkohol, oavsett typ. För att förebygga en ny cancer är det säkrast att inte dricka alkohol alls.
- Om du väljer att dricka alkohol, drick mer sällan och mindre per gång. Du kan också välja drycker med lägre alkoholhalt.
> Läs mer på 1177.se. Sök på Så kan du ändra dina alkoholvanor.
> Ladda ner Systembolagets app Måttfull.
> Läs mer på alkoholhjalpen.se eller alkoholprofilen.se.
Tobak och andra nikotinprodukter
För flera cancersjukdomar minskar rökstopp risken att sjukdomen kommer tillbaka. Det minskar också risken för många andra sjukdomar, bland annat KOL, impotens, hjärt- och kärlsjukdomar och flera sorters cancer. Alla som röker förbättrar sin hälsa genom att sluta, oavsett ålder, tidigare sjukdomar och hur länge eller hur mycket de har rökt. Det är också bra för din ekonomi, för miljön och för att inte utsätta andra för passiv rökning.
Även att snusa är skadligt för hälsan, eftersom det ökar risken för hjärt- och kärlsjukdomar. Hälsoeffekterna av andra nikotinprodukter som ecigaretter och vitt snus vet vi inte så mycket om än. Men de innehåller nikotin, som man vet har flera negativa effekter.
Rekommendationer
- Rök inte. Undvik även andra former av tobak och nikotin.
Alla kan sluta med tobak och nikotin. För en del är det lätt, för andra svårare. Prata med din kontaktsjuksköterska, läkare eller vårdcentral för stöd. Du kan också kontakta Sluta röka-linjen.
> Läs mer på slutarokalinjen.se.
> Läs mer på 1177.se. Sök på Hjälp att sluta röka eller Rökning och snusning.
> Läs mer på umo.se. Sök Rökning.

Att sluta röka är bra för din hälsa.
Narkotika och andra droger
Att använda narkotika eller andra droger kan påverka din hälsa negativt, och ger ofta andra problem i livet. Ingen tror att hen ska få problem med droger i början, men efter ett tag brukar det bli svårare att ha kontroll. Drogerna blir allt viktigare och påverkar livet mer och mer.
Om du behöver stöd för att kunna sluta ta droger, berätta det för en sjuksköterska eller läkare som kan hänvisa dig till rätt hjälp.
All vårdpersonal har tystnadsplikt. Men om de bedömer att ett närstående barn far illa ska de göra en orosanmälan till socialtjänsten.
> Läs mer på 1177.se. Sök på Beroende av droger eller läkemedel.
> Läs mer på droghjalpen.se, drugsmart.se och nasverige.org.
> Läs mer på umo.se. Välj Tobak, alkohol och droger.
PRAKTISKA RÅD
Ekonomisk ersättning och bidrag
Din ekonomi kan påverkas när du är sjuk och inte kan arbeta eller studera som vanligt. Det finns ekonomiskt stöd du kan söka. Kuratorn på sjukhuset kan berätta vilka möjligheter som finns. Kuratorn kan också hjälpa dig att göra ansökningar om det behövs.

När du är sjuk kan du ansöka om ekonomiskt stöd.
Sjuklön och sjukpenning
I Sverige finns en lag om allmän sjukförsäkring som är till för att ge trygghet för personer som blir sjuka och behöver sjukskrivas. Vissa ersättningar kräver att du har jobbat och betalat skatt, medan andra går att söka bara du bor i Sverige. Om du får ersättning från din arbetsgivare kallas det sjuklön. Om du får ersättning från Försäkringskassan kallas det sjukpenning.
Om du är anställd med rätt till sjuklön ska du sjukanmäla dig den första sjukdagen till din arbetsgivare. Arbetsgivaren betalar sjuklön för de första 2 veckorna du är sjukskriven. Därefter behöver du ansöka om sjukpenning från Försäkringskassan för att få fortsatt ekonomisk ersättning. Det är bra att ansöka om sjukpenning så snart som möjligt.
Sjukpenning är den vanligaste ersättningen, och summan varierar beroende på vilken inkomst du har. Men det finns ett tak, alltså ett maxbelopp som Försäkringskassan får betala ut. Du kan räkna ut ungefär hur mycket du kan få i sjukpenning genom Ersättningskollen.
Om du är anställd utan rätt till sjuklön eller är studerande, föräldraledig, arbetssökande eller egenföretagare, ska du sjukanmäla dig första sjukdagen till Försäkringskassan. Då kan du ansöka om sjukpenning för utebliven inkomst eller behålla ditt studiestöd.
Studiestöd och sjukpenning
Om du arbetar vid sidan av dina studier kan du få behålla ditt studiestöd och även ansöka om sjukpenning under din sjukskrivning. För att få sjukpenning måste du tjäna ett minimibelopp per år.
Om du bara studerar kan du få behålla ditt studiestöd under din sjukskrivning.
Det är Centrala studiestödsnämnden, CSN, som avgör om du får behålla ditt studiestöd när du är sjukskriven.
Vem har rätt till sjukpenning?
Försäkringskassan bedömer om du har rätt till sjukpenning efter att de har fått in sjukanmälan, ansökan om sjukpenning och ett läkarintyg. För att du ska ha rätt till sjukpenning behöver du uppfylla två kriterier:
- Du ska ha en sjukdom eller skada.
- Sjukdomen ska sätta ner din arbetsförmåga med minst en fjärdedel.
Försäkringskassans bedömning handlar om din arbetsförmåga, inte din sjukdom i sig eller hur du mår.
> Läs mer på forsakringskassan.se. Sök på Sjukpenning, Försäkrad i Sverige och Ersättningskollen.
> Telefonnummer till Försäkringskassan: 0771-524 524.
> Läs mer på 1177.se. Sök på Ekonomiskt stöd när du är sjuk.
> Läs mer om vad som gäller för studerande på CSN.se. Sök på Sjuk.
> Läs mer om vad som gäller för arbetssökande på arbetsformedlingen.se. Sök på Om du blir sjuk eller vårdar sjukt barn.
Kan jag både jobba och få ersättning samtidigt?
Många klarar av att jobba trots svår sjukdom, men kanske inte på heltid. Det är fullt möjligt att jobba deltid och ansöka om ersättning från sjukförsäkringen för tiden du inte jobbar. Men det finns regler som säger hur mycket tid du kan jobba och hur mycket tid du får ersättning för.
> Läs mer på forsakringskassan.se. Sök på Sjukpenning när du är anställd eller Sjukpenning för dig med enskild firma.
Försörjningsstöd
Du kan ansöka om försörjningsstöd hos socialtjänsten i din kommun, om du har svårt att försörja dig själv och din familj. Försörjningsstödet ska tillgodose hushållets regelbundna utgifter per månad.
> Läs mer på socialstyrelsen.se. Sök på Ekonomiskt bistånd – för privatpersoner.
Avskrivning av studielån
I vissa fall kan ditt studielån skrivas av helt eller delvis om du är sjuk och har svårt att betala av ditt lån. Olika regler gäller för olika lån.
> Läs mer på CSN.se. Sök på Avskrivning av studielån.
Aktivitetsersättning
Du kan söka aktivitetsersättning om du är 19–29 år och har en sjukdom eller funktionsnedsättning som gör att du inte kan arbeta under minst ett år. För att ha rätt till ersättning måste du vara försäkrad i Sverige.
> Läs mer på forsakringskassan.se. Sök på Aktivitetsersättning för unga vuxna.
Försäkringar
Det finns försäkringar som kan ge ersättning i samband med sjukdom och sjukskrivning, till exempel sjukförsäkring.
Fonder, stiftelser och föreningar
Om du har en sjukdom finns det fonder, stiftelser och föreningar som ger stöd till vård, alternativ vård, rehabilitering, läger, vårdresor, hjälpmedel, fritidshjälpmedel med mera.
Ensamstående, föräldrar och familjer med låg inkomst kan söka ekonomiskt stöd till kläder, hyra, heminredning, hushållsmaskiner, ombyggnad, resor med mera.
När en närstående till dig är sjuk kan du ha möjlighet att få ekonomiskt stöd. En kurator kan berätta vilka möjligheter som finns och hjälpa dig att göra en ansökan.
Närståendepenning
Närståendepenning är till för att göra det ekonomiskt möjligt att inte arbeta och i stället stödja en närstående som är svårt sjuk. Närstående är den som har en nära relation till den som är sjuk och behöver inte vara släkt eller familj. Flera personer kan dela på ersättningen, men inte ta ut dagar samtidigt. Med svårt sjuk menas att sjukdomen innebär en påtaglig fara för livet för den som är sjuk. Med att stödja menas till exempel att uträtta ärenden eller följa med på läkarbesök. Du kan få närståendepenning även om den som är sjuk vistas på sjukhus. Närståendepenning kan beviljas för max 100 dagar totalt. Rådgör gärna med läkaren, kontaktsjuksköterskan och kuratorn om när det är klokt att ansöka om och ta ut närståendepenning.
> Läs mer och ansök på forsakringskassan.se. Sök på Stödja en svårt sjuk närstående.
> Telefonnummer till Försäkringskassan: 0771-524 524.
Fonder
Om du har en närstående som är sjuk finns det fonder och stiftelser som ger stöd till vård, alternativ vård, rehabilitering, läger, vårdresor, hjälpmedel, fritidshjälpmedel med mera.
Ensamstående, föräldrar och familjer med låg inkomst kan söka ekonomiskt stöd till kläder, hyra, heminredning, hushållsmaskiner, ombyggnad, resor med mera.
Försäkringar
Ibland ingår ekonomiskt stöd i försäkringar, till exempel en barnförsäkring eller en vårdnadshavares personförsäkring.
Försörjningsstöd
Du kan ansöka om försörjningsstöd hos socialtjänsten i din kommun, om du har svårt att försörja dig själv och din familj. Försörjningsstödet ska tillgodose hushållets regelbundna utgifter per månad.
> Läs mer på socialstyrelsen.se. Sök på Ekonomiskt bistånd – för privatpersoner.
Ekonomiskt stöd och bidrag för föräldrar
> Läs mer på forsakringskassan.se. Sök på Vård av barn (vab), Omvårdnadsbidrag och Merkostnadsersättning för barn
Högkostnadsskydd innebär att du inom ett år inte behöver betala mer än ett visst belopp för vård i din region. Sedan får du ett frikort som gäller ett år från datumet för den första kostnaden.
När du söker vård, får hjälpmedel och använder sjukresor betalar du en patientavgift. Varje region bestämmer vilken avgift som ska gälla för de olika tjänsterna.
Det finns olika högkostnadsskydd för öppen sjukvård, sjukresor och hjälpmedel. Dygnsavgiften för att vara inlagd på sjukhus omfattas inte.
Det finns även ett högkostnadsskydd för läkemedel som du hämtar ut på recept.
Det är regeringen som beslutar om vilken som ska vara den högsta nivån för högkostnadsskydden. Regioner kan besluta att ha en lägre nivå.
Om du når upp till högkostnadsbeloppet för någon av tjänsterna inom ett år får du ett frikort. Frikortet kan utfärdas elektroniskt eller i pappersformat. Kortet gäller ett år från det datum då den första kostnaden registrerades.
Högkostnadsskyddet och frikortet gäller även i andra regioner
Om du har ett elektroniskt frikort kan du behöva ta med dig en papperskopia av kortet om du ska få vård i en annan region. Ta kontakt med din region för att få en papperskopia.
> Läs mer på 1177.se. Sök på Patientavgifter och högkostnadsskydd.
> För att få information om ditt högkostnadsskydd för läkemedel, Logga in på 1177.se och välj Läkemedelstjänster.
Kosttillägg är olika näringsprodukter, till exempel drycker eller pulver. Det används när du inte kan få tillräckligt med näring och energi från vanlig mat.
Dietisten ordinerar och förskriver kosttillägg utifrån en bedömning av dina behov. Kosttilläggen är subventionerade och det finns högkostnadsskydd. Det innebär att du bara betalar en del av vad det egentligen kostar. Hur mycket kan variera mellan olika regioner. Kosttillägg kan även köpas på apotek eller direkt från tillverkaren, men då får du betala hela kostnaden själv.
Prata med din kontaktsjuksköterska eller dietist för att få veta vad som gäller i din region.
Om du bor långt ifrån sjukhuset kan du få bo på ett patienthotell under en period. Då behöver du inte åka hem mellan de tillfällen du får vård. Det är vårdpersonal som beslutar om du kan bo på patienthotell.
Ett patienthotell brukar ligga nära sjukhuset där du får vård. Det är inte alla sjukhus som har ett patienthotell. Ibland kan det vara ett vanligt hotell.
På patienthotellet har du eget rum eller ett rum som du delar med närstående. På vissa patienthotell finns det vårdpersonal tillgänglig som kan hjälpa dig om du undrar något eller får besvär. Oftast är det sjuksköterskor eller undersköterskor.
Det varierar mellan regionerna hur mycket du får betala för att bo på ett patienthotell. Prata med din kontaktsjuksköterska eller läs på 1177 för att få veta vad som gäller i din region.
> Läs mer på 1177.se. Sök på Patientboende – patienthotell.
Du kan ha rätt att beställa sjukresor som betalas av din region. Du betalar alltid en viss avgift själv.
När kan jag ha rätt till sjukresor?
Alla sjukresor grundar sig på en medicinsk bedömning av dina förutsättningar och behov.
I vissa regioner har du automatiskt rätt till sjukresor om du har färdtjänst.
Om du kallas till ett annat sjukhus för vård får du ett sjukreseintyg.
Du kan även få ersättning för kostnader du har för att resa på egen hand till en vårdgivare. Spara alla kvitton för att få ersättning från din region.
Du betalar alltid en egenavgift
Det finns en avgift du alltid betalar själv, den så kallade egenavgiften. Hur hög den är, bestämmer varje region och beror på vilket färdsätt du väljer.
När har jag inte rätt till sjukresor?
Du har inte rätt till en sjukresa på grund av att du har långt till sjukhuset eller för att det är besvärligt med till exempel tågtider som inte passar.
Om du själv väljer att vända dig till en annan region har du inte rätt till ersättning.
> Läs mer om vad som gäller i din region på 1177.se. Sök på Sjukresor.
Till och med 19 års ålder har du som är försäkrad i Sverige rätt till gratis tandvård. Från och med 20 års ålder betalar du själv för din tandvård, men med ett allmänt tandvårdsbidrag. Du kan också ha rätt till ett särskilt tandvårdsbidrag.
Särskilt tandvårdsbidrag
Om du har en sjukdom eller funktionsnedsättning som påverkar tänderna kan du behöva förebyggande tandvård. Du kan då ha rätt till särskilt tandvårdsbidrag. Bidraget gäller endast undersökning och förebyggande tandvård. Det är tandläkaren eller tandhygienisten som avgör om du har rätt till bidraget. Oftast krävs ett läkarintyg från din behandlande läkare för att styrka din sjukdom eller funktionsnedsättning.
> Läs mer på forsakringskassan.se. Sök på Tandvårdsstöd.
> Läs mer på 1177.se. Sök på Särskilt tandvårdsbidrag
Vård och stöd i hemmet
Du kan ha rätt till hemtjänst, hemsjukvård, bidrag för bostadsanpassning och olika hjälpmedel.
Hjälp och stöd hemma
Din kommun kan erbjuda olika insatser om du behöver hjälp och stöd i ditt vardagliga liv hemma. Behovet kan vara tillfälligt, under behandling och rehabilitering, eller permanent. Insatserna utförs av personal från hemtjänsten eller boendestöd, eller av ledsagare. Exempel på hjälp och stöd du kan få:
- trygghetslarm, om du till exempel har lätt för att ramla och snabbt behöver kontakta hemtjänsten
- tillsyn och allmän skötsel av hem och hushåll, till exempel städning, tvätt och handling
- personlig omvårdnad
- ledsagning, där en person som stöd kan följa med till aktiviteter eller besök.
Det är en handläggare i kommunen som bedömer om du ska få stödinsatser hemma, och vilken typ av insatser. Insatserna regleras av socialtjänstlagen. Bedömningen görs tillsammans med dig och gärna dina närstående.
Bostadsanpassning
Du kan ansöka om bidrag från kommunen för att din bostad ska anpassas, om du har en sjukdom som leder till en funktionsnedsättning.
Prata med din kontaktsjuksköterska, din arbetsterapeut eller vårdcentral för att få hjälp med en bedömning av vilka anpassningar du kan behöva.
> Läs mer på 1177.se. Sök på Bostadsanpassning.
Hjälpmedel
Du kan behöva hjälpmedel för att du ska ha en så god funktion och livskvalitet som möjligt. Det finns många olika sorters hjälpmedel. Det kan vara till exempel olika hjälpmedel om du har svårt att gå som rullstol och rullator, eller en duschbräda att sätta över badkaret. Hjälpmedel bedöms utifrån dina behov och skrivs ut av en arbetsterapeut eller fysioterapeut.
Om du till exempel har en stomi, ett svårläkt sår eller diabetes behöver du använda hjälpmedel som skrivs ut på samma sätt som läkemedel och ingår i högkostnadsskyddet för läkemedel. Oftast får du hämta ut hjälpmedlen på apotek. I vissa regioner är det kostnadsfritt och levereras hem till dig på samma sätt som till exempel inkontinenshjälpmedel.
Prata med din kontaktsjuksköterska om du behöver hjälpmedel.
> Läs mer om vad som gäller i din region på 1177.se. Sök på Hjälpmedel.
Planerad vård hemma
Viss vård kan du få hemma i stället för att åka till vårdcentralen eller vårdas på sjukhus. Vårdpersonalen utgår från dina behov i bedömningen av om du behöver vård hemma.
Exempel på vård du kan få hemma är såromläggning, insulin eller andra injektioner, provtagningar och dropp med till exempel näring eller antibiotika, i vissa fall även behandling med cancerläkemedel. Du kan också få rehabiliterande insatser i hemmet. Du kan vårdas hemma av läkare, sjuksköterska, fysioterapeut, arbetsterapeut, kurator eller annan personal, beroende på dina behov. Det varierar mellan olika regioner vilken vård som kan ges i hemmet och vem som utför vården. Ibland är det regionen som ansvarar för hemsjukvården, ibland kommunen. Utförare kan vara offentligt ägda eller privata. Du har alltid rätt till vård som är anpassad efter dina behov, oavsett hur vården är organiserad.
Viss vård kan du ibland utföra själv, med eller utan stöd av någon annan som inte är hälso- och sjukvårdspersonal, till exempel en närstående, en personlig assistent eller personal på ett boende. Det kallas då egenvårdsåtgärder och är reglerat i lagen om egenvård. Vad som är en egenvårdsåtgärd bedöms från fall till fall. Det kan till exempel handla om att
- ge eller ge sig själv injektioner i underhuden
- mäta blodtrycket
- ta på eller av stödstrumpor
- hantera infarter.
Bedömningen att du eller den som ska hjälpa dig klarar att genomföra egenvårdsåtgärderna på ett säkert sätt ska göras av legitimerad vårdpersonal och dokumenteras i ett intyg som blir ett slags överenskommelse mellan dig och vården. Du eller en närstående kan aldrig tvingas till att utföra egenvård.
> Läs mer om vad som gäller i din region på 1177.se. Sök på Planerad vård hemma.
> Läs mer på socialstyrelsen.se. Sök på Egenvård.
Om du behöver hjälp från flera håll görs en samordnad individuell plan
Om du har behov av insatser från både socialtjänsten och hälso- och sjukvården, till exempel både hemtjänst och hemsjukvård ska det göras en Samordnad individuell planering, SIP. SIP finns för att du som patient inte ska behöva sköta kommunikationen mellan socialtjänsten, sjukhuset, vårdcentralen och den kommunala hemsjukvården. Planeringen görs vid ett möte där representanter för de olika vårdgivarna och du själv eller någon som företräder dig deltar. Tillsammans gör ni en plan för hur dina behov ska tillgodoses och hur de olika aktörerna ska samarbeta.
Du har rätt att medverka så mycket du kan och vill i planeringen, eller att företrädas av en närstående eller god man.
> Läs mer om SIP på 1177.se. Sök på Samordnad individuell plan - SIP.
MINA RÄTTIGHETER SOM PATIENT
Rättigheter
Hälso- och sjukvården i Sverige styrs av ett stort antal lagar. Lagarna finns till för att vården ska vara god, säker och jämlik för alla. Som patient har du en rad rättigheter. Du ska känna dig trygg, bli lyssnad på och få den vård du behöver. Om något går fel ska det utredas och du har möjlighet till ersättning.
Hälso- och sjukvårdslagen
Vården i Sverige styrs övergripande av hälso- och sjukvårdslagen, HSL, som är en så kallad ramlag. Det betyder att den anger krav, mål och riktlinjer för vården och styr ansvarsfördelningen mellan regioner, kommuner och andra vårdgivare. Lagen syftar till att säkerställa att alla får god och jämlik vård och att vården systematiskt förbättras. Detaljerna kring patienters rättigheter regleras i andra lagar.
> Läs mer på socialstyrelsen.se Sök på Hälso- och sjukvårdslagen.
Behandling av personuppgifter
Varje gång du är i kontakt med vården registreras uppgifter om dig. Det kan vara till exempel personnummer, kontaktuppgifter och naturligtvis information om din hälsa. Uppgifterna sparas och används för att du ska kunna få så bra vård som möjligt.
Vilka uppgifter som får sparas, hur länge och vem som har tillgång till dem är noga bestämt och reglerat i lag. Det är bara de personer som deltar i din vård eller som behöver det i sitt arbete som får tillgång till dina uppgifter.
Det är din vårdgivare som har ansvar för att personuppgifterna hanteras på ett korrekt och lagligt sätt. Vårdgivaren har rutiner för att upptäcka och utreda om något felaktigt har hänt med personuppgifterna. Med vårdgivare menas till exempel ett sjukhus eller en vårdcentral.
Personuppgifter hanteras enligt patientdatalagen och EU:s dataskyddsförordning.
> Läs mer på 1177.se. Sök på Personuppgifter i vården.
Tystnadsplikt och sekretess
Alla som arbetar i vården har tystnadsplikt. Det innebär att de inte får berätta för någon vad de vet om dig, din sjukdom eller din behandling. I princip får de bara berätta det du själv har godkänt.
Alla uppgifter i journalen omfattas av tystnadsplikt och sekretess. Journalen får bara läsas av den personal som behöver uppgifterna för att kunna ge dig en bra och säker vård. Tystnadsplikten och sekretessen gäller även mellan personalen.
För att du ska få god och säker vård när du kommer till ett nytt ställe behöver vårdpersonalen ofta få tillgång till dina journaler från tidigare vårdgivare. Du bestämmer dock själv om du samtycker till att informationen delas. Om det är fara för ditt liv kommer vårdpersonalen inte att vänta på ditt samtycke.
Patientlagen
Patientlagen stärker patientens ställning, integritet, självbestämmande och delaktighet. Den tydliggör också kommuners och regioners ansvarsområden.
Exempel på dina rättigheter:
- Du ska få framföra egna önskemål om behandling eller vård och planera din vård tillsammans med din läkare och kontaktsjuksköterska.
- Du ska få begriplig information om din sjukdom och den behandling du erbjuds.
- Du ska få informationen skriftligt om du vill det.
- Du ska få information om möjligheten att välja olika behandlingar, om det finns möjlighet att välja. Läkaren är den som slutligt bedömer om den vård du önskar är motiverad medicinskt och enligt vetenskap och beprövad erfarenhet.
- Du ska få en fast vårdkontakt som kan samordna olika insatser och förmedla kontakter inom vården. Inom cancervården är det oftast kontaktsjuksköterskan som är den fasta vårdkontakten.
- Du ska få möjlighet att se din journal. Journalen tillhör vården, men du kan begära att få en kopia på de handlingar du vill. Du kan också läsa din journal om du är inloggad på 1177.
- Du ska få möjlighet till en ny medicinsk bedömning vid allvarlig eller livshotande sjukdom. Det kallas också second opinion.
- Du har alltid rätt att säga nej till vård och behandling. Du kan också avbryta pågående behandling och lämna sjukhuset eller mottagningen när du vill. I så fall kan din läkare inte ansvara för följderna, utan ansvaret blir ditt eget.
> Läs mer på 1177.se. Sök på Patientlagen.
Vårdgarantin
Vårdgarantin innehåller bestämmelser om hur många dagar du längst ska behöva vänta.
Kontakt med primärvården samma dag
Samma dag som du söker hjälp för ett hälsoproblem ska du få kontakt med primärvården, till exempel vårdcentralen eller sjukvårdsrådgivningen. Det kan ske via telefon eller ett besök.
Medicinsk bedömning i primärvården inom 3 dagar
Du ska få en medicinsk bedömning av legitimerad personal i primärvården inom 3 dagar.
Besök i specialistvården inom 90 dagar
Du ska få en tid för besök hos den specialiserade vården inom 90 dagar. Det gäller både med och utan remiss.
Behandling påbörjad inom 90 dagar
Efter beslut om behandling, till exempel en operation, ska du få en tid för det inom 90 dagar.
Vårdgarantin gäller bara inom din region
Vårdgarantin gäller bara i den region där du är folkbokförd. Om du väljer att söka vård i en annan region, är du inte garanterad att få vård inom någon bestämd tid.
Akut vård ska du få så fort som möjligt
Akut vård berörs inte av vårdgarantin. Om du blir akut sjuk eller skadad ska du få vård så fort som möjligt, var du än är. Det är en sjuksköterska eller läkare som bedömer hur snabbt du behöver vård.
> Läs mer på 1177.se. Sök på Vårdgaranti.
Ny medicinsk bedömning – second opinion
Du som har fått diagnosen cancer ska få möjlighet till en ny medicinsk bedömning, även kallad second opinion. Det innebär att din cancersjukdom bedöms av en specialist på en annan specialistvårdsmottagning inom eller utanför din region. Syftet är att du ska känna dig trygg med att du har fått en korrekt diagnos och att den föreslagna behandlingen är lämplig för dig utifrån vetenskap, beprövad erfarenhet och dina förutsättningar.
För att få en ny medicinsk bedömning ska du prata med din kontaktsjuksköterska eller läkare. De ordnar med remiss till en annan mottagning. När bedömningen där är klar kommer du och din behandlande läkare tillsammans att diskutera svaret och vilket behandlingsalternativ som passar dig bäst.
Den nya medicinska bedömningen betalas av den region där du är folkbokförd.
> Läs mer på 1177.se. Sök på Ny medicinsk bedömning.
Patientsynpunkter
Det är viktigt att säga till om du har varit med om någonting i vården som gjort dig ledsen, arg, besviken eller upprörd, eller om du tycker att du har fått fel vård eller behandling. Kontakta i första hand den mottagning eller avdelning där du har blivit behandlad. Du kan även vända dig till patientnämnden eller Inspektionen för vård och omsorg.
Patientnämnden
Patientnämnden är en fristående och opartisk instans som finns i alla regioner. Till patientnämnden kan du vända dig med frågor som rör all offentligt finansierad vård:
- regionens hälso- och sjukvård
- kommunernas hälso- och sjukvård
- privata vårdgivare som har avtal med regionen eller kommunen
Ditt ärende kan leda till att kvaliteten förbättras så att inte samma sak händer igen.
För att få kontakt med patientnämnden kan du fråga vårdpersonalen där du har fått vård. Det finns också information på regionens webbplats. Du kan ringa eller skriva till patientnämnden.
Inspektionen för vård och omsorg
Inspektionen för vård och omsorg, IVO, är en statlig myndighet som utreder händelser i vården. IVO tar reda på om något blev fel och varför. IVO bedömer också vad som är viktigt att åtgärda för att inte samma sak ska hända igen.
Innan du anmäler ett klagomål till IVO bör du ha framfört klagomålet till vårdgivaren, alltså den verksamhet där du har fått vård, eller till patientnämnden i din region. Vårdgivaren har en skyldighet att ta emot och svara på dina klagomål och synpunkter. IVO utreder i huvudsak ett klagomål först när vårdgivaren har fått möjlighet att besvara klagomålet.
Exempel på vad en anmälan kan handla om:
- utebliven, försenad eller fel diagnos eller behandling
- brister i remisshantering
- fel vid läkemedelsbehandling
- felaktigt utförd behandling
- vårdrelaterade infektioner
- fallskador i samband med vård.
> Läs mer på ivo.se.
> Läs mer på 1177.se. Sök på Om du inte är nöjd med vården.
Ersättning vid inställd operation
Du kan ha rätt till ersättning om en planerad operation ställs in. Olika regioner har olika regler. Ofta är förutsättningen att du har fått beskedet mindre än 48 timmar före, och att operationen inte genomförs inom 24 timmar efter den ursprungliga tiden för operationen.
Du har inte rätt till ersättning om operationen ställs in på grund av ditt hälsotillstånd eller av dina personliga skäl.
Du kan få mer information och du söker ersättning från den vårdenhet som skulle ha gjort operationen.
Ersättning vid skada
Patientförsäkringen, Landstingens ömsesidiga försäkringsbolag, Löf
Du kan ha rätt till ersättning enligt patientskadelagen, om du får en skada i samband med vård. Du söker ersättning från Landstingens ömsesidiga försäkringsbolag, Löf, på deras webbplats eller via en blankett. Löf finns för patienter inom offentligt finansierad vård.
Exempel på vad en ansökan till Löf kan handla om:
- Du har smittats vid en behandling.
- Det är fel på den utrustning som har använts eller den har använts fel.
- Du har fått en felaktig eller försenad diagnos.
- Du har fått en felaktig ordination av läkemedel.
- Du har skadats i ett olycksfall i samband med vård.
> Läs mer på lof.se.
> Läs mer på 1177.se. Sök på Ersättning vid patientskada.
Patientförsäkringsföreningen, PFF
Patientförsäkringen gäller inte om vårdgivaren inte är försäkrad. Då kan du vända dig till Patientförsäkringsföreningen, PFF, som hanterar skador som har uppstått hos oförsäkrade vårdgivare.
> Läs mer på pff.se.
Läkemedelsförsäkringen, LFF
Du kan vända dig till Läkemedelsförsäkringen och ansöka om ersättning, om du anser dig ha blivit skadad av ett läkemedel. Du anmäler skadan genom att fylla i en särskild blankett som du kan ladda ner på lff.se. Du kan också hitta blanketten på apotek och vårdmottagningar.
> Läs mer på lff.se.
Tolk
Du har rätt till en tolk i mötet med vården, om du inte talar svenska eller om du har en funktionsnedsättning som påverkar din förmåga att kommunicera. Prata med din kontaktsjuksköterska om du behöver tolk.
> Läs mer på 1177.se. Sök på Tolkning till ditt språk och Tolktjänster för dig som har en funktionsnedsättning.
Vård i en annan region eller ett annat land
Vård i en annan region
Du kan söka öppenvård i hela landet, men varje region har sina egna bestämmelser för exempelvis om du behöver remiss eller inte.
> Läs mer på 1177.se. Sök på Vård i en annan region.
Vård i ett annat land
Du kan ha rätt att få planerad vård i ett annat EU-land, EES-land eller Schweiz, om du är försäkrad för vårdförmåner i Sverige.
> Läs mer på forsakringskassan.se. Sök på Patient som ska söka vård utomlands.
Forskning och register
Under behandlingstiden kan du få frågan om du vill delta i en forskningsstudie som kan öka kunskapen om cancer. Det kan till exempel innebära att lämna blodprov eller prova nya läkemedel. Du väljer själv om du vill vara med, och du kan när som helst ångra dig.
Syftet är att förbättra cancervården
Forskningen förbättrar vården av cancer i framtiden och är därför mycket viktig. Den leder till bättre och säkrare metoder för att ställa diagnos. Nya läkemedel och behandlingar utvecklas, så att varje patient kan få just den behandling som hen behöver. Cancervården kan bara utvecklas om patienter som behandlas för cancer vill delta i forskningsstudier och utvecklingsarbete.
Studierna godkänns av en myndighet
Innan en forskningsstudie får genomföras måste forskarna beskriva för Etikprövningsmyndigheten vilka möjliga risker eller problem som kan finnas för deltagarna. Det är bara om myndigheten bedömer att nyttan överväger riskerna som studien får påbörjas.
Vad kan det innebära för mig?
Om du deltar i en studie kan det innebära att du lämnar blodprov och provar nya läkemedel eller nya metoder för diagnos, rehabilitering eller omvårdnad. Dessutom sparas eventuellt en bit av din tumör i en biobank.
Bra att veta
- Man vet mindre om biverkningar av nya metoder än metoder som har använts under lång tid. Därför följs deltagare i studier mycket noggrant, så att eventuella biverkningar kan åtgärdas snabbt.
- Alla forskningsresultat avidentifieras för att skydda deltagarnas integritet.
- Du kan när som helst lämna studien.
- Du kan inte kräva att få vara med i en studie. Faktorer som avgör om du är en lämplig deltagare är typ av cancer, sjukdomsfas, ålder, kön och andra sjukdomar.
- När du deltar i en studie har du samma juridiska skydd och rätt till ersättning för skador som andra patienter.
- Verksamhetschefen har ett övergripande ansvar för den forskning som sker på kliniken. Varje läkare har också ett etiskt och medicinskt ansvar att endast erbjuda dig att delta i en studie om hen bedömer att det kan vara positivt för dig.
Om det är aktuellt för dig att delta i en studie kommer du att få mer information av din läkare eller kontaktsjuksköterska. Ibland finns speciella forskningssjuksköterskor.
Biobankslagen
Du behöver ibland lämna prover. Vissa prover sparas i en biobank. Det främsta skälet till att prover sparas är att du som patient ska få en säkrare vård och behandling.
> Läs mer på 1177.se. Sök på Prover i vården sparas.
Läs mer
> Läs mer på cancerfonden.se. Sök på Delta i en forskningsstudie.
> Läs mer om aktuella cancerstudier i Sverige på cancercentrum.se. Sök på Cancerstudier i Sverige.
I nationella kvalitetsregister samlas information från hela landet om en viss sjukdom eller behandling. Syftet är att utvärdera vården och göra den bättre. Det är den vårdgivare du besöker som lämnar uppgifterna till kvalitetsregistret.
Vad är ett kvalitetsregister?
Det finns drygt 100 nationella kvalitetsregister i Sverige. Vilka uppgifter som registreras varierar mellan olika register. Varje register har valt ut vilka frågor som är viktiga att få svar på vid just den sjukdomen eller behandlingen.
Här är några exempel på uppgifter som kan samlas in:
- resultat av prover och undersökningar
- vilken behandling som har valts och vad resultatet blev
- vilka läkemedel eller produkter som har använts
- information om hur du som patient uppfattar din situation och hur den påverkas av sjukdomen eller behandlingen.
Varför ska uppgifterna lämnas till ett kvalitetsregister?
Kvalitetsregister ger sjukvården en möjlighet att utvärdera vården och göra den bättre, till exempel vilka metoder eller läkemedel som ger bra resultat vid en särskild sjukdom eller behandling. Informationen kan också visa vilka metoder som inte bör användas. Ju fler som är med i registret, desto säkrare blir resultaten.
Vilka rättigheter har jag som patient?
- Som patient ska du alltid bli informerad innan dina uppgifter registreras i ett kvalitetsregister. Du kan bli informerad på olika sätt, till exempel i kallelsen eller av den vårdpersonal du träffar.
- Det är frivilligt att delta i kvalitetsregister. Du kan tacka nej genom att meddela personalen på din mottagning eller avdelning. Du har också rätt att när som helst få uppgifter om dig raderade ur kvalitetsregistret eller begära att hanteringen av dina uppgifter begränsas.
- Du har rätt att få veta vilka uppgifter om dig som finns i kvalitetsregistret och du kan begära ett gratis registerutdrag. Du har också rätt att få veta vilka som har sett uppgifter om dig i kvalitetsregistret och du kan begära ett loggutdrag.
> Läs mer på 1177.se. Sök på Nationella kvalitetsregister.
> Om du är intresserad av att se statistiken för din diagnos, läs mer på cancercentrum.se. Sök på Kvalitetsregister.
Cancerregistret är ett nationellt hälsodataregister hos Socialstyrelsen. Syftet är att kartlägga cancersjukdomars förekomst och förändringar över tid. Det är läkaren som rapporterar in till registret när en cancersjukdom är upptäckt.
Cancerregistret är en viktig källa för statistik och planering och gör internationella jämförelser möjliga. Informationen används också för forskning.
Den ansvariga läkaren är skyldig att rapportera in till cancerregistret när en cancersjukdom är upptäckt. Registreringen i cancerregistret är inte frivillig.
Socialstyrelsen publicerar regelbundet rapporter baserade på cancerregistret. Det går också att själv söka information i deras statistikdatabas.
> Läs mer på socialstyrelsen.se. Sök på Cancerregistret eller Statistik om cancer
