Standardiserat vårdförlopp bröstcancer
Introduktion
Det standardiserade vårdförloppet omfattar diagnoserna ICD: Z85.3, C50.X, D05.X, D48.6.
Syftet med standardiserade vårdförlopp (SVF) är att alla som utreds för cancermisstanke ska uppleva en välorganiserad, helhetsorienterad professionell vård utan onödig väntetid oavsett var i landet patienten söker vård. Det innebär att samtliga steg i processen och samtliga ledtider är beräknade utifrån hur många dagar som krävs för att genomföra ingående utredningar fram till start av behandling, utan hänsyn till nuvarande organisation och arbetssätt. Respektive region ansvarar för att organisation och resurser möjliggör genomförandet. Vårdförloppet bygger på det nationella vårdprogrammet för diagnosen och de nationella vårdprogrammen för cancerrehabilitering och palliativ vård samt i relevanta fall bäckencancerrehabilitering. Se även vårdprogram för ohälsosamma levnadsvanor. Vårdprogramgruppen ansvarar för att se över vårdprogrammet och vårdförloppet årligen.
Vid misstanke om malignitet hos barn och ungdomar under 18 år ska inte ett SVF startas. I dessa fall ska närmaste barnklinik och/eller barnonkologiska klinik kontaktas redan samma dag för skyndsam vidare utredning.
Förändringar jämfört med tidigare version
2024-11-05
- Strukturella ändringar, samma för alla vårdförlopp:
- Förenklade texter: Kapitlet Generellt om standardiserade vårdförlopp är borttagen. Generiska texter nedkortade och kontaktsjuksköterska har lyfts in i utredningsblocken med länk till nationell uppdragsbeskrivning.
- Avsnitt om t.ex. MDK, klassifikation och kvalitetsindikatorer är borttagna för att undvika upprepning av information som finns i vårdprogrammen.
- Diagnosspecifik remissinformation: Generiskt remissinnehåll borttaget för att fokusera på det som är diagnosspecifikt.
2024-01-23
Om bröstcancer: Statistik uppdaterad med siffror för 2021.
Välgrundad misstanke: Ändrad formulering: ”Välgrundad misstanke föreligger också efter samtal mellan patienten och läkare eller sjuksköterska med kompetens inom bröstcancervården” (Tidigare: eller i samtal mellan patienten och läkare eller sjuksköterska med specialkompetens.)
Tillägg i kursiv stil:
- ändrad kontur på bröstet, utan annan uppenbar orsak
- histopatologiskt fynd talande för bröstcancer
- * Ett palpationsfynd (knöl) som inte uppenbart har en annan naturlig orsak ska betraktas som malignitetssuspekt. Med tanke på den låga incidensen av bröstcancer hos kvinnor under 30 års ålder bör man i denna bedömning särskilt väga in differentialdiagnoser.
Kommunikation och delaktighet: Tillägg i kursiv stil: Den som remitterar/startar SVF till utredning (vid välgrundad misstanke) ska informera patienten om […].
Utredningsförlopp, block A, ändrad formulering: ”Morfologisk diagnostik av bröst med vävnadsprov (undantagsfall cytologi) och eventuellt cytologi av armhålans lymfkörtlar”. (Tidigare: Morfologisk diagnostik av bröst och eventuellt armhålans lymfkörtlar – grovnål/mellannål om preoperativ behandling övervägs.)
Utredningsförlopp, block B: ”Eventuell kompletterande bilddiagnostik” och ”Påbörja eventuell kompletterande cancergenetisk utredning” är tillagt.
Utredningsförlopp, resultat av block A: Block B är tillagt som en åtgärd när undersökningarna i block A resulterar i ”bröstcancer, medicinsk behandling är inte aktuell”.
Omvårdnad, rehabilitering och understödjande vård: Ändrad formulering: ”minimera sin alkoholkonsumtion”. (Tidigare: vara måttfulla i sin alkoholkonsumtion.)
Ledtider för nationell uppföljning: Förlängd ledtid från 28 till 35 kalenderdagar.
Flödesschemat uppdaterat med ovanstående förändringar.
2023-08-10
Tillägg av koder i flödesschemat.
2019-11-21
Misstanke och välgrundad misstanke: Kriteriet ”Patienter som blir återkallade för klinisk undersökning …” är borttaget från Misstanke och ersatt av en kommentar om hur välgrundad misstanke ska handläggas vid screening.
Ingående ledtider: Ledtiden misstanke–välgrundad misstanke har strukits eftersom kriteriet för misstanke är borttaget. Detta påverkar inte den sammanlagda ledtiden.
Hantering av återfall: Tillägg i kursiv stil: Patienter som får recidiv under pågående uppföljning ska inte inkluderas i SVF, däremot ska detta SVF omfatta nya primärtumörer.
2018-08-21
Om bröstcancer: ICD-koderna uppdaterade: Z85.3, C50.X, D05.X, D48.6 (tidigare: Z85.03, C50.9). Statistik uppdaterad med siffror för 2015.
Misstanke och välgrundad misstanke: kriteriet ”återkallade för klinisk undersökning efter screening” har tagits bort från välgrundad misstanke och klassas nu som misstanke. Under Ingående ledtider har lagts till att en patient som blir återkallad efter screening med kod 3, 4 eller 5 ska få tid för undersökning inom 5 kalenderdagar.
Välgrundad misstanke, tillägg i kursiv stil (övriga kriterier oförändrade):
- malignitetssuspekt knöl i bröstet*
- malignitetssuspekt knöl i armhålan hos kvinnor*
*En knöl som inte helt uppenbart har en annan naturlig orsak ska betraktas som malignitetssuspekt.
- nytillkommen apelsinskalsliknande hud
Utredningsförlopp, block C, ändrad formulering: ”Information till patienten om tillgängliga studier öppna för inklusion och vad det innebär.” (Tidigare: Tillfrågande till patienten om inklusion i tillgängliga studier.)
MDK: Texten uppdaterad för att helt följa vårdprogrammet: ”Alla patienter med primär bröstcancer ska diskuteras både preoperativt och postoperativt på en multidisciplinär konferens, se det nationella vårdprogrammet.” (Tidigare: MDK ska diskutera samtliga patienter före och efter behandling.)
Hantering av återfall: Nationell standardtext tillagd utan ändringar eller förtydliganden.
Arbetsgruppen uppdaterad.
Flödesschemat uppdaterat med ovanstående förändringar.
Layout, struktur och standardtexter följer 2018 års mall.
Ingång till standardiserat vårdförlopp
Välgrundad misstanke – kriterier för start av utredning enligt standardiserat vårdförlopp
Välgrundad misstanke föreligger vid ett eller flera av följande fynd vid klinisk undersökning. Välgrundad misstanke föreligger också efter samtal mellan patienten och läkare eller sjuksköterska med kompetens inom bröstcancervården:
- malignitetssuspekt knöl* i bröstet
- malignitetssuspekt knöl* i armhålan hos kvinnor
- ändrad kontur på bröstet, utan annan uppenbar orsak
- nytillkommet indragen bröstvårta
- rodnad eller svullnad på huden över bröstet utan annan förklaring
- blodig sekretion från enstaka mjölkgång
- ensidigt eksem på bröstvårtan
- sårbildning på bröstvårtan eller i anslutning till bröstkörtlarna
- nytillkommen apelsinskalsliknande hud
- fynd vid bilddiagnostik talande för bröstcancer
- histopatologiskt fynd talande för bröstcancer
* Ett palpationsfynd (knöl) som inte uppenbart har en annan naturlig orsak ska betraktas som malignitetssuspekt. Med tanke på den låga incidensen av bröstcancer hos kvinnor under 30 års ålder bör man i denna bedömning särskilt väga in differentialdiagnoser.
I sällsynta fall kan smärta förekomma vid bröstcancer, men smärta och ömhet är oftast associerat med ofarliga knölar, hormonella förändringar i brösten eller med ömhet i bröstmuskulaturen. Dessa patienter ska också remitteras för en radiologisk bröstdiagnostisk utredning, men inte inom standardiserat vårdförlopp.
Datum för välgrundad misstanke vid screening
När välgrundad misstanke uppkommer vid screening ska datumet sättas till selektionsutredningstillfället (om man där sätter kod 4 eller 5). Selektionsutredningstillfället är den dag då kvinnan återkommer för fördjupad bröstradiologisk utredning, efter beslut om att screeningens bilder inte räcker för att friskförklara kvinnan.
Remiss till utredning vid välgrundad misstanke
Innan SVF-remiss skickas, beakta att patienten önskar, har nytta av och klarar av utredningen. Beslutet ska fattas i samråd med patienten och eventuellt närstående om patienten önskar det.
När patienter remitteras från en annan vårdgivare till en bröstenhet på grund av ovanstående fynd bör remissen särskilt innehålla
- tidigare sjukdomar och behandlingar, särskilt bröstcancer eller äggstockscancer
- ärftlighet, t.ex. känt mutationsbärarskap eller bröstcancer eller äggstockscancer hos nära släktingar
- lokalstatus bröst.
Remissen ska även innehålla kontaktuppgifter (telefonnummer) till patienten och inremitterande för att möjliggöra snabb kontakt.
Den som remitterar till utredning ska informera patienten om att det finns anledning att göra fler undersökningar för att ta reda på om patienten har eller inte har cancer och att utredningen sker enligt standardiserat vårdförlopp.
Hantering av återfall (recidiv) eller ny primärtumör
Patienter som behandlats för bröstcancer och får återfall (recidiv) under pågående uppföljning ska utredas utanför SVF. Däremot ska ett nytt SVF startas för de patienter som får en ny primärtumör under pågående uppföljning eller insjuknar igen efter att ha avslutat uppföljningskontroller enligt nationellt vårdprogram.
Utredning och beslut om behandling
Flödesschema för vårdförloppet
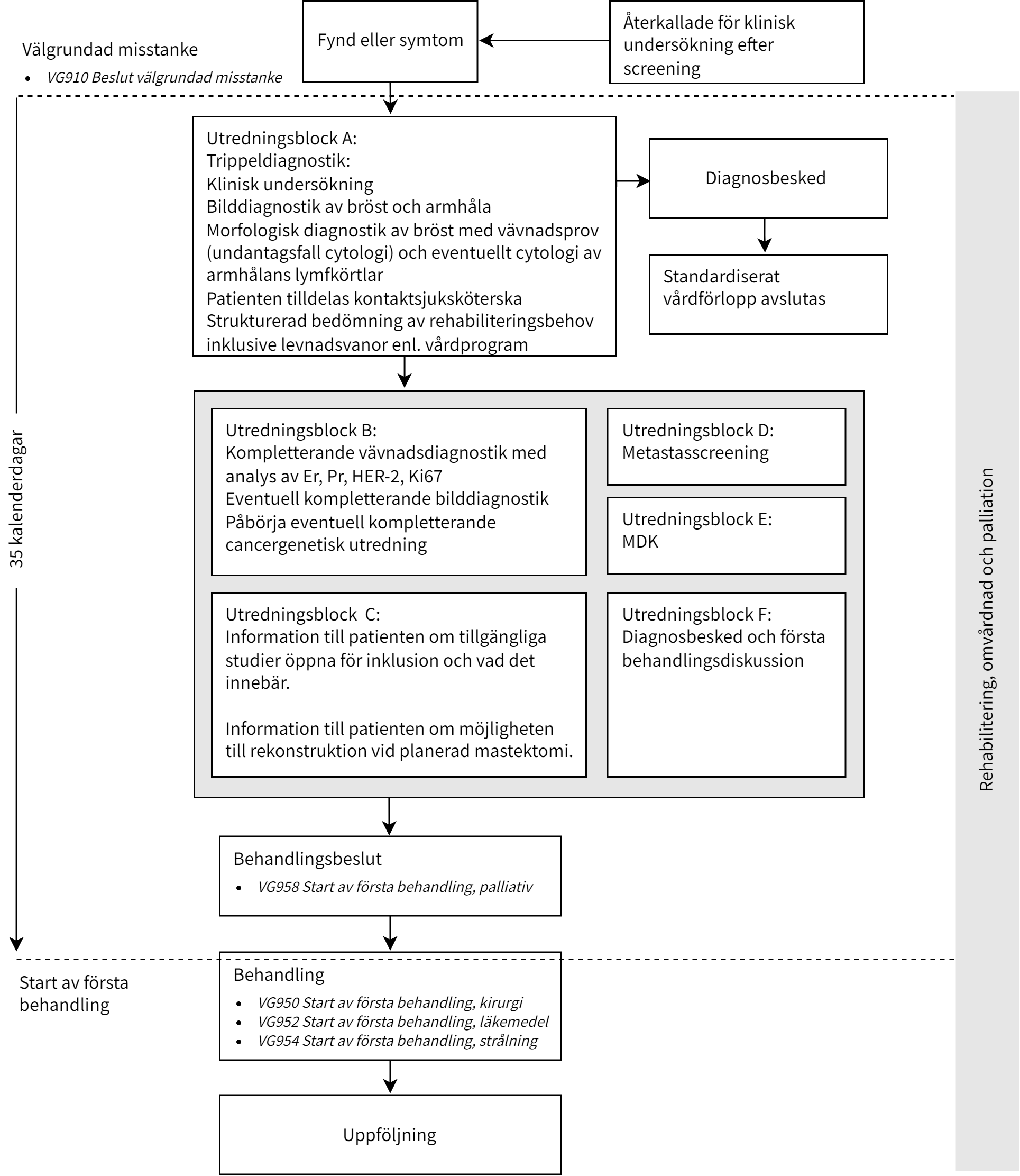
Utredningsförlopp
Patienter bör erbjudas plats i kliniska studier när sådana finns, även om det påverkar utredningen eller ledtiderna.
Utredningen ska planeras i samråd med patienten och närstående om patienten önskar det. Uppmärksamma särskilt om patienten har minderåriga barn. Alla patienter i reproduktiv ålder ska få information om hur behandlingen kommer att påverka fertiliteten, och vid behov erbjudas kontakt med en fertilitetsenhet för rådgivning och eventuell behandling.
SVF kan avslutas om patienten inte önskar, har nytta av eller klarar av utredning eller potentiell behandling.
Utredningen inleds alltid med block A.
|
Block A |
Block B |
|
Trippeldiagnostik: · Klinisk undersökning · Bilddiagnostik av bröst och armhåla · Morfologisk diagnostik av bröst med vävnadsprov (undantagsfall cytologi) och eventuellt cytologi av armhålans lymfkörtlar
Patienten tilldelas kontaktsjuksköterska senast i samband med diagnos. Strukturerad bedömning av rehabiliteringsbehov inklusive levnadsvanor enl. vårdprogram |
Kompletterande vävnadsdiagnostik med analys av Er, Pr, HER-2, Ki67 Eventuell kompletterande bilddiagnostik Påbörja eventuell kompletterande cancergenetisk utredning |
|
Block C |
Block D |
|
Information till patienten om tillgängliga studier öppna för inklusion och vad det innebär. Information till patienten om möjligheten till rekonstruktion vid planerad mastektomi |
Metastasscreening |
|
Block E |
Block F |
|
MDK |
Diagnosbesked och första behandlingsdiskussion |
|
Resultat av undersökningarna i block A |
Åtgärd |
|
Ingen cancer påvisas. |
Block F utförs (exkl. behandlingsdiskussion). Kan utföras av inremitterande. Därefter avslutas det standardiserade vårdförloppet. |
|
Bröstcancer, medicinsk behandling kan vara aktuell före kirurgi. |
Block B, C, E och F utförs. |
|
Bröstcancer, medicinsk behandling är inte aktuell. |
Block B, C, E och F utförs. |
|
Förhöjd risk för metastasering enligt nationellt vårdprogram. |
Utredningen kompletteras med block D. |
|
Misstanke om diagnos som inte omfattas av det standardiserade vårdförloppet, eller ingen diagnos. |
Det standardiserade vårdförloppet avslutas och patienten remitteras till relevant enhet för utredning. |
Beslut om behandling
Beslut om behandling ska fattas av den behandlande läkaren i samråd med patienten, och tillsammans med de närstående om patienten önskar det.
Uppföljning av standardiserat vårdförlopp
Ledtider för nationell uppföljning
Följande ledtider används för nationell uppföljning av de standardiserade vårdförloppen (SVF) med målet att 80 % av de patienter som utreds i ett SVF ska utredas inom ledtiderna.
|
Från |
Till |
Tid |
|
Beslut välgrundad misstanke |
Start av första behandling, kirurgi, läkemedel eller strålbehandling |
35 kalenderdagar |
Tiderna för tumörspecifik behandling (kirurgi, läkemedelsbehandling och strålbehandling) gäller vid såväl kurativ som icke kurativ intention.
När en patient ingår i kliniska studier kan ledtiderna påverkas. Se kodningsvägledningen för riktlinjer om hur detta ska rapporteras.
Beräkning av ledtider
Rekommenderade ledtider för de delar av utredningen som ingår i SVF.
|
Från |
Till |
Tid |
|
Beslut välgrundad misstanke |
Välgrundad misstanke – remiss mottagen |
2 kalenderdagar |
|
Välgrundad misstanke – remiss mottagen |
Första besök i specialiserad vård (block A) |
7 kalenderdagar |
|
Första besök i specialiserad vård (block A) |
Diagnosbesked och första behandlingsdiskussion (block F) |
12 kalenderdagar |
|
Diagnosbesked och första behandlingsdiskussion (block F) |
Start av första behandling |
14 kalenderdagar |
Rekommenderade ledtider efter avslut av SVF.
|
Från |
Till |
Tid |
|
Start av första behandling, kirurgi |
PAD-svar till patienten, inkl. postoperativ MDK |
14 kalenderdagar |
|
Start av första behandling, kirurgi |
Start av adjuvant behandling, läkemedel (cytostatika) |
28 kalenderdagar |
|
Start av första behandling, kirurgi |
Start av adjuvant behandling, strålning |
42 kalenderdagar |
|
Start av första behandling, kirurgi |
Start av adjuvant behandling, läkemedel (hormonell behandling) |
28 kalenderdagar |
MDK ska alltid genomföras inför behandling, men kan infalla såväl före som efter diagnosbesked (block F). Detta påverkar fördelningen av tid före respektive efter diagnosbeskedet men inte den sammanlagda tiden.
Övrig uppföljning
Utöver ledtider följs även inklusion i SVF med målet att 70 % av nya cancerfall inom aktuella diagnoser ska utredas i ett standardiserat vårdförlopp. Patienternas upplevelse följs genom PREM-enkäter. Vårdens kvalitet följs via kvalitetsregister för respektive diagnos.
Statistik redovisas på cancercentrum.se.
Arbetsgruppens sammansättning
Vårdprogramgruppen ansvarar för att uppdatera det standardiserade vårdförloppet. Se lista med gruppens medlemmar i nationellt vårdprogram för bröstcancer.
Bilaga 1 Kodningsvägledning
Senast uppdaterad: 2024-11-05
En diagnosövergripande kodningsvägledning finns på sidan Mätning och kodning, cancercentrum.se.
Obligatorisk kod: Start av SVF
VG910 – Beslut välgrundad misstanke
Datum då beslut fattas om att välgrundad misstanke föreligger, i enlighet med kriterierna i vårdförloppsbeskrivningen.
Hantering av recidiv (återfall) eller ny primärtumör
Patienter som får recidiv under pågående uppföljning ska inte inkluderas i SVF. Däremot ska nytt SVF starta för patienter som får ny primärtumör under pågående uppföljning eller insjuknar igen efter att ha avslutat uppföljningskontroller enligt nationellt vårdprogram.
Obligatorisk kod vid överflyttning mellan regioner
VG991 – Patient mottagen från annan region
Den region som avslutar SVF (vid start av behandling eller av annan orsak) ska rapportera hela vårdförloppet till den nationella väntetidsdatabasen, även när SVF har startats i en annan region.
Regionen ska då rapportera
- datum för välgrundad misstanke (VG910)
- datum för remissmottagande (VG991) samt vilken region som remitterat patienten
- datum för avslut (VG950 till VG978)
- patientens folkbokföringslänskod.
När en SVF-patient remitteras till en annan region är det därför viktigt att remissen innehåller information om datum för välgrundad misstanke.
Remitterande region kan använda kod VG990 för intern uppföljning (frivillig kod).
Obligatorisk kod för avslut
Det är obligatoriskt att ange EN avslutskod, antingen för start av behandling eller för avslut av annan orsak.
Koder när SVF avslutas vid start av behandling
VG950 – Start av första behandling, kirurgi
Datum för start av kurativ eller palliativ kirurgisk behandling.
VG952 – Start av första behandling, läkemedel
Datum för start av kurativ eller palliativ cancerspecifik läkemedelsbehandling. Används även för kombinerad behandling (radiokemoterapi) som startar med läkemedelsbehandling.
VG954 – Start av första behandling, strålning
Datum för start av kurativ eller palliativ strålbehandling. Används även för kombinerad behandling (radiokemoterapi) som startar med strålbehandling.
VG958 – Start av första behandling, palliativ
Avser symtomlindrande behandling. Koden används om ingen tumörspecifik behandling ges. Koden ska sättas vid datum för behandlingsbeslutet tillsammans med patienten. Själva behandlingen (mot t.ex. illamående, smärta) har ofta startat redan under utredningen.
Koder när SVF avslutas av annan orsak
VG970 – Kriterier för välgrundad misstanke ej uppfyllda
Remissgranskning visar att patienten är anmäld till SVF på felaktig grund; ingen utredning startas.
VG972 – Annan cancer – utredningen resulterar i annan cancerdiagnos
Utredningen resulterar i att en annan cancerdiagnos ställs. Koden sätts vid datum för det avslutande samtalet. Annat SVF kan startas om sådant finns.
VG974 – Andra medicinska skäl
Efter läkarbedömning, när annan allvarlig sjukdom eller andra omständigheter behöver behandlas eller åtgärdas först och som avsevärt (> 3 veckor) förlänger ledtiden. Kan t.ex. användas
- vid annan samtidig cancer, stroke, akut hjärtinfarkt, svår demens, allvarligt missbruk eller liknande.
- när patienten inkluderas i klinisk studie om det förväntas förlänga ledtiden avsevärt (> 3 veckor).
- när patienten avlider innan start av behandling. Detta gäller oavsett var i vårdförloppet man är.
VG976 – Patientens val
Patienten tackar aktivt nej till erbjuden tid eller uteblir vid flera tillfällen vilket avsevärt (> 3 veckor) förlänger ledtiden. Används även om patienten tackar aktivt nej till att utredas eller behandlas enligt ett standardiserat vårdförlopp liksom om patienten väljer att behandlas utomlands. När en patient enbart begär ett senare datum för utredning eller behandling ska koden inte användas (eftersom det standardiserade vårdförloppet inte ska avslutas). Se i stället riktlinjer för avvikelseregistrering vid rapportering av standardiserat vårdförlopp. Du hittar dokumentet ”Riktlinjer för avvikelseregistrering vid rapportering av SVF” på cancercentrum.se, under rubriken ”Mer information” på sidan Mätning och kodning.
VG978 – Misstanke om cancer avskrivs
Utredningen resulterar i att en annan diagnos än cancer ställs, eller att ingen diagnos ställs och fortsatt handläggning sker utanför SVF. Om VGM fattats i primärvården och patienten genomfört en mammografi och primärvården får tillbaka ett negativs svar ska koden sättas det datum som patienten får besked av primärvårdsläkaren.
Frivilliga koder för lokal uppföljning
Koderna kan rapporteras till väntetidsdatabasen men följs inte på nationell nivå.
VG915 – Välgrundad misstanke om cancer - remiss mottagen i specialiserad vård
Datum då remiss tas emot.
VG920 – Välgrundad misstanke om cancer - remiss bedömd av koordinator/läkare i specialiserad vård
Datum då remiss är bedömd.
VG925 – Första besök i specialiserad vård
Datum för första besök för utredning eller bedömning.
VG935 – Multidisciplinär konferens (MDK)
Datum för multidisciplinär konferens.
VG940 – Information om diagnos/utredningsresultat
Datum då patienten informeras om diagnos/utredningsresultat.
VG943 – Behandlingsbeslut efter basutredning
Datum för behandlingsbeslut i samråd med patienten.
VG990 – Patient överflyttad till annan region
Datum då patienten remitterats till annan region. Koden ska inte rapporteras till den nationella väntetidsdatabasen (Signe) om patienten även rapporteras in med en avslutskod. Med avslutskod menas kod för start av behandling eller avslut av annan orsak.
Förändringar i kodningsvägledningen
2024-11-05
VG974 Andra medicinska skäl: inklusion i klinisk studie tillagt som exempel på användning av koden. Samma för alla vårdförlopp.
2024-01-23
Flödesschemat är uppdaterat i samband med publicering av ny version av SVF.
2023-12-14
VG990 – Patient överflyttad till annan region: Ny förtydligande text, samma för alla vårdförlopp.
2023-08-10
Förtydligat benämningen av kod VG972 från ”Annan cancer – utredningen resulterar i cancerdiagnos” till ”Annan cancer – utredningen resulterar i annan cancerdiagnos”.
Tillägg av kod VG990 – Patient överflyttad till annan region.
Kompletterat med flödesschema.
2023-03-27
Tillägg av ”eller ny primärtumör” i rubriken ”Hantering av recidiv (återfall) eller ny primärtumör” samt ny förtydligande text.
Ny förtydligande text för koderna
- VG972 – Annan cancer – utredningen resulterar i cancerdiagnos
- VG974 – Andra medicinska skäl
- VG976 – Patientens val
- VG978 – Misstanke om cancer avskrivs.
Tillägg av inledande text i avsnittet Frivilliga koder för lokal uppföljning.
2022-01-14
VG974 – Andra medicinska skäl: Ny förtydligande text, samma för alla vårdförlopp.
VG991 – Patient mottagen från annat landsting/region: Ny förtydligande text, samma för alla vårdförlopp.
2019-12-13
Förtydligande av hur recidiv (återfall) ska hanteras.
2017-12-15
Förtydligande av hur recidiv (återfall) ska hanteras. Förtydligande av att endast en avslutskod ska användas. Ny layout.
