Standardiserat vårdförlopp njurcancer
Introduktion
Vårdförloppet omfattar diagnosen njurcancer, C64.9 och D410.
Syftet med standardiserade vårdförlopp (SVF) är att alla som utreds för cancermisstanke ska uppleva en välorganiserad, helhetsorienterad professionell vård utan onödig väntetid oavsett var i landet patienten söker vård. Det innebär att samtliga steg i processen och samtliga ledtider är beräknade utifrån hur många dagar som krävs för att genomföra ingående utredningar fram till start av behandling, utan hänsyn till nuvarande organisation och arbetssätt. Respektive region ansvarar för att organisation och resurser möjliggör genomförandet. Vårdförloppet bygger på det nationella vårdprogrammet för diagnosen och de nationella vårdprogrammen för cancerrehabilitering och palliativ vård samt i relevanta fall bäckencancerrehabilitering. Se även vårdprogram för ohälsosamma levnadsvanor. Vårdprogramgruppen ansvarar för att se över vårdprogrammet och vårdförloppet årligen.
Vid misstanke om malignitet hos barn och ungdomar under 18 år ska inte ett SVF startas. I dessa fall ska närmaste barnklinik och/eller barnonkologiska klinik kontaktas redan samma dag för skyndsam vidare utredning.
Förändringar jämfört med tidigare version
2025-05-20
Följande ändringar har gjorts:
- Ingång till standardiserat vårdförlopp:
- Förtydligande om att följa SVF urinblåse- och urinvägscancer vid makroskopisk hematuri utan annan verifierad diagnos.
- Tillägg av ”njurcystor klassade som Bosniak III–IV” i kriterier för välgrundad misstanke.
- Utredning och beslut om behandling:
- Den tidigare uppdelningen i två olika ledtider för basutredning och utökad utredning är borttagen. Ledtiden 41 dagar gäller nu för alla.
- Utredningsförloppet (block A-D) har reviderats. Block A har kortats ned till enbart terapikonferens med eftergranskning av utförd bilddiagnostik.
- Flödesschemat är uppdaterat.
- Uppföljning av standardiserat vårdförlopp:
- Ledtiden 27 dagar (basutredning) är borttagen enligt ändringen ovan.
- Bilaga 1 Kodningsvägledning: Information om koder för basutredning och utökad utredning är borttagen enligt ändringen ovan.
Förutom ovanstående förändringar har dokumentet även en uppdaterad struktur, samma som för alla vårdförlopp:
- Förenklade texter: Kapitlet Generellt om standardiserade vårdförlopp är borttagen. Generiska texter är nedkortade.
- Avsnitt om t.ex. MDK, klassifikation av tumören och kvalitetsindikatorer är borttagna för att undvika upprepning av information som finns i vårdprogrammen.
- Diagnosspecifik remissinformation: Generiskt remissinnehåll borttaget för att fokusera på det som är diagnosspecifikt.
- Diagnosspecifik kodningsvägledning är inlagd som en bilaga i stället för att publiceras separat.
2023-08-10
Tillägg av koder i flödesschemat.
2019-12-10
- Om njurcancer:
- Tydliggörande av att vårdförloppet gäller personer 18 år och äldre.
- Incidensen uppdaterad.
- Filterfunktion: Tydliggörande av att patienter som utretts med SVF för urinblåse- och urinvägscancer redan har genomgått DT urografi och därför inte behöver göra det igen.
- Ledtider för nationell uppföljning:
- Tabellen är uppdelad utifrån behandlingsalternativ samt basutredning/utökad utredning för att underlätta läsningen.
- Behandlingsalternativen exspektans och palliativ symtomlindrande behandling definierade.
- Generellt om standardiserade vårdförlopp: Standardtext om hantering av återfall inlagd utan ändringar.
- Arbetsgruppen uppdaterad.
- Layout och standardtexter anpassade till senaste mallen.
Ingång till standardiserat vårdförlopp
Misstanke
Den vanligaste presentationen av njurcancer är ett incidentellt bilddiagnostiskt fynd vid utredning av annan anledning än misstanke om njurcancer, antingen i primärvården eller i slutenvården på sjukhus.
Följande kan föranleda misstanke:
- makroskopisk hematuri utan annan verifierad diagnos (följ SVF urinblåse- och urinvägscancer)
- palpabel resistens i flanken
- smärta i flanken utan annan uppenbar orsak
- nydebuterat varicocele som inte tömmer sig i liggande.
Vid misstanke ska patienten remitteras till filterfunktion enligt nedan.
Filterfunktion
Vid symtom utgörs filterfunktionen av i första hand en DT-undersökning, utan och med kontrastmedel. Vid reducerad njurfunktion kan MRT eller ultraljud med kontrast vara alternativ.
Observera att patienter med makroskopisk hematuri som har utretts med SVF för urinblåse- och urinvägscancer redan har genomgått DT-urografi som en del i utredningen och inte behöver genomgå SVF njurcancer om DT-urografin inte visat misstanke om expansivitet i njuren.
Välgrundad misstanke – kriterier för start av utredning enligt standardiserat vårdförlopp
Välgrundad misstanke föreligger vid ett eller flera av följande fynd:
- bilddiagnostiskt fynd talande för njurcancer
- njurcystor klassade som Bosniak III–IV.
Remiss till utredning vid välgrundad misstanke
Innan SVF-remiss skickas, beakta att patienten önskar, har nytta av och klarar av utredningen. Beslutet ska fattas i samråd med patienten och eventuellt närstående om patienten önskar det.
Remissen ska innehålla kontaktuppgifter (telefonnummer) till patienten och inremitterande för att möjliggöra snabb kontakt.
Den som remitterar till utredning ska informera patienten om att det finns anledning att göra fler undersökningar för att ta reda på om patienten har eller inte har cancer och att utredningen sker enligt standardiserat vårdförlopp.
Hantering av återfall (recidiv)
Patienter som behandlats för njurcancer och får återfall (recidiv) under pågående uppföljning ska utredas utanför SVF. Däremot ska ett nytt SVF startas för de patienter som får återfall efter avslutad uppföljning.
Utredning och beslut om behandling
Flödesschema för vårdförloppet
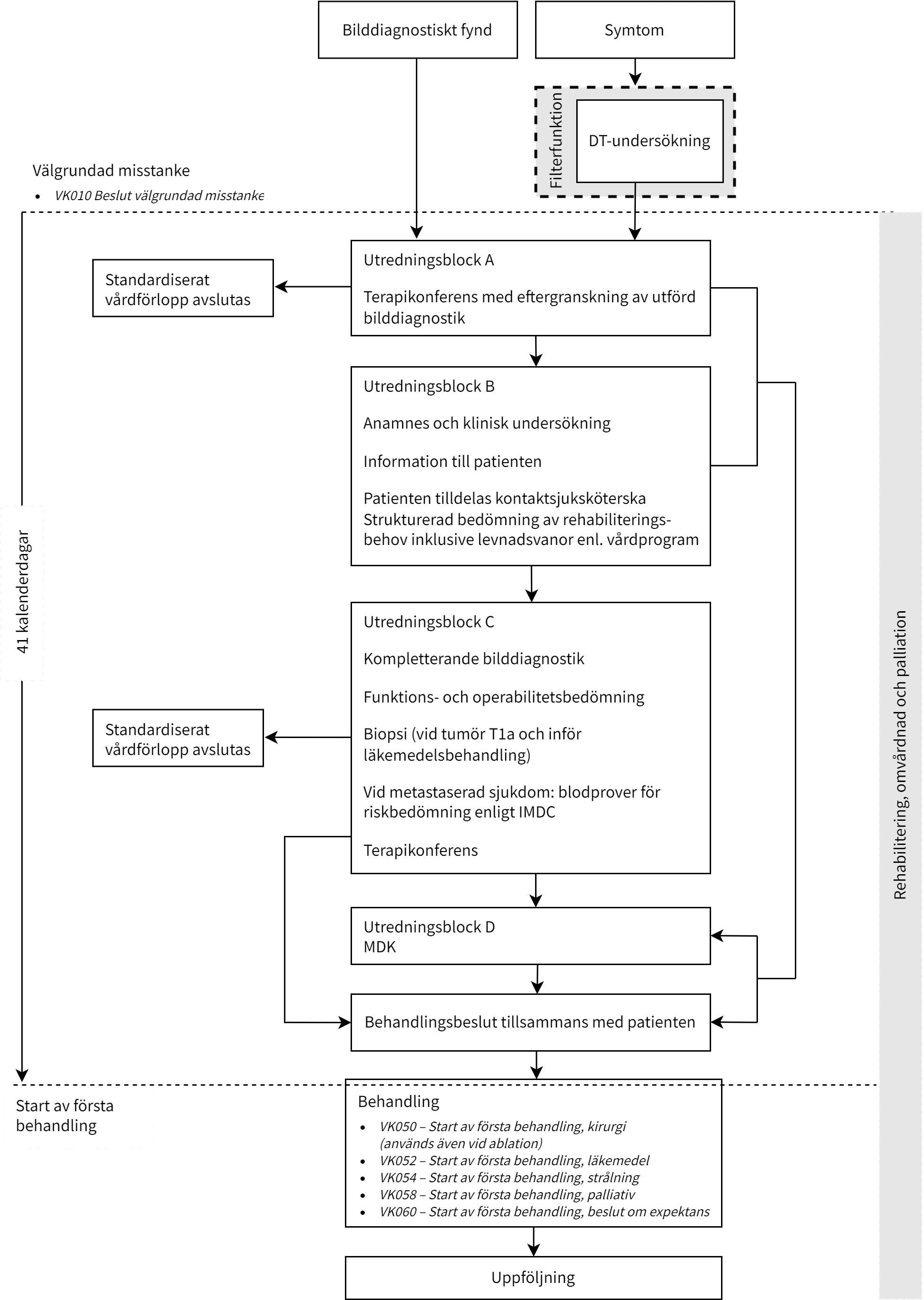
Utredningsförlopp
Patienter bör erbjudas plats i kliniska studier när sådana finns, även om det påverkar utredningen eller ledtiderna.
Utredningen ska planeras i samråd med patienten och närstående om patienten önskar det. Uppmärksamma särskilt om patienten har minderåriga barn. Alla patienter i reproduktiv ålder ska få information om hur behandlingen kommer att påverka fertiliteten och till dem där kurativt syftande behandling är aktuell erbjuds kontakt med en fertilitetsenhet för rådgivning så snart det är kliniskt möjligt.
SVF kan avslutas om patienten inte önskar, har nytta av eller klarar av utredning eller potentiell behandling.
|
Block A |
Block B |
|
Terapikonferens med eftergranskning av utförd bilddiagnostik |
Anamnes och klinisk undersökning Information till patienten Patienten tilldelas kontaktsjuksköterska Strukturerad bedömning av rehabiliteringsbehov inklusive levnadsvanor enl. vårdprogram |
|
Block C |
Block D |
|
Kompletterande bilddiagnostik Funktions- och operabilitetsbedömning Biopsi (vid tumör T1a och inför läkemedelsbehandling) Vid metastaserad sjukdom: blodprover för riskbedömning enligt IMDC Terapikonferens |
MDK |
|
Resultat av utredningarna |
Åtgärd |
|
Misstanke om njurcancer utan spridd tumör och utan behov av kompletterande undersökning |
Behandlingsbeslut enligt vårdprogram |
|
Misstanke om njurcancer utan spridd tumör med behov av kompletterande undersökning |
Tillämpliga delar av block C utförs |
|
Misstanke om eller spridd tumör |
Kompletterande diagnostik enl. Block C inför behandlingsbeslut enl. Block D |
|
Recidiv i njurloge och/eller lokoregionala lymfkörtlar Ovanliga diagnoser som kan kräva skyndsam handläggning |
Block D utförs |
|
Endast palliativ symtomlindrande behandling är aktuell |
Behandlingsbeslut kan fattas utan ytterligare utredning |
|
Misstanke om diagnos som inte omfattas av det standardiserade vårdförloppet
|
Det standardiserade vårdförloppet avslutas och patienten remitteras ev. till relevant enhet för utredning |
Beslut om behandling
Beslut om behandling ska fattas av den behandlande läkaren i samråd med patienten, och tillsammans med de närstående om patienten önskar det.
Uppföljning av standardiserat vårdförlopp
Ledtider för nationell uppföljning
Följande ledtider används för nationell uppföljning av de standardiserade vårdförloppen (SVF) med målet att 80 % av de patienter som utreds i ett SVF ska utredas inom ledtiderna.
|
Från (start av SVF) |
Till (avslut av SVF) |
Tid |
|
Beslut välgrundad misstanke |
Start av första behandling (kirurgi, läkemedelsbehandling eller strålbehandling) |
41 kalenderdagar |
|
Beslut välgrundad misstanke |
Start av första behandling, palliativ symtomlindrande* |
41 kalenderdagar |
|
Beslut välgrundad misstanke |
Start av första behandling, beslut om exspektans** |
41 kalenderdagar |
* När beslut tas om att inte ge tumörspecifik behandling utan enbart palliativ symtomlindrande behandling avslutas det standardiserade vårdförloppet med koden Start av första behandling, palliativ. Behandlingsbeslutet tillsammans med patienten ska anges som mätpunkt. De symtomlindrande insatserna bör dock inledas redan under utredningen.
** Behandlingskoden ”exspektans” används för patienter som ska följas med aktiv monitorering eller där palliativ tumörspecifik behandling (kirurgi, ablation, strålbehandling eller läkemedelsbehandling) kan bli aktuell men där behandlingen kan avvakta till dess att förändring av expansiviteten som föranleder aktiv åtgärd eller att patienten får symtom från tumören som kräver symtomlindring. Behandlingsbeslutet tillsammans med patienten ska anges som mätpunkt.
Tiderna för tumörspecifik behandling (kirurgi, ablation, läkemedelsbehandling och strålbehandling) gäller vid såväl kurativ som icke kurativ intention.
När en patient ingår i kliniska studier kan ledtiderna påverkas. Se kodningsvägledning för riktlinjer om hur detta ska rapporteras.
Beräkning av ledtider
Rekommenderade ledtider före start av SVF.
|
Från |
Till |
Tid |
|
Remissbeslut bilddiagnostik, vid misstanke |
Remissankomst bilddiagnostik (filterfunktion) |
1 kalenderdag |
|
Remissankomst bilddiagnostik (filterfunktion) |
Svar till remittenten |
14 kalenderdagar |
|
Svar till remittenten |
Information till patienten samt |
6 kalenderdagar |
Rekommenderade ledtider för de delar av utredningen som ingår i SVF.
|
Från |
Till |
Tid |
|
Beslut välgrundad misstanke |
Välgrundad misstanke – remiss mottagen i specialiserad vård |
3 kalenderdagar |
|
Välgrundad misstanke – remiss mottagen |
Första besök i specialiserad vård |
10 kalenderdagar |
|
Första besök i specialiserad vård |
Start av första behandling |
28 kalenderdagar |
Övrig uppföljning
Utöver ledtider följs även inklusion i SVF med målet att 70 % av nya cancerfall inom aktuella diagnoser ska utredas i ett standardiserat vårdförlopp. Patienternas upplevelse följs genom PREM-enkäter. Vårdens kvalitet följs via kvalitetsregister för respektive diagnos.
Statistik redovisas på cancercentrum.se.
Arbetsgruppens sammansättning
Vårdprogramgruppen ansvarar för att uppdatera det standardiserade vårdförloppet. Se lista med gruppens medlemmar i det nationella vårdprogrammet för njurcancer.
Bilaga 1 Kodningsvägledning
Senast uppdaterad: 2025-05-20. Se beskrivning längst ned.
En diagnosövergripande kodningsvägledning finns på sidan Mätning och kodning, cancercentrum.se.
Obligatorisk kod: Start av SVF
VK010 – Beslut välgrundad misstanke
Datum då beslut fattas om att välgrundad misstanke föreligger, i enlighet med kriterierna i vårdförloppsbeskrivningen.
Hantering av recidiv (återfall)
Ett standardiserat vårdförlopp (SVF) ska omfatta de patienter som får den aktuella cancerdiagnosen för första gången och de som insjuknar igen efter ett avslutat uppföljnings- eller kontrollprogram. Patienter som får recidiv under pågående uppföljning ska inte inkluderas i SVF.
Obligatorisk kod vid överflyttning mellan regioner
VK091 – Patient mottagen från annan region
Den region som avslutar SVF (vid start av behandling eller av annan orsak) ska rapportera hela vårdförloppet till den nationella väntetidsdatabasen, även när SVF har startats i en annan region.
Regionen ska då rapportera
- datum för välgrundad misstanke (VK010)
- datum för remissmottagande (VK091) samt vilken region som remitterat patienten
- datum för avslut (VK050 till VK078)
- patientens folkbokföringslänskod.
När en SVF-patient remitteras till en annan region är det därför viktigt att remissen innehåller information om datum för välgrundad misstanke.
Remitterande region kan använda kod VK090 för intern uppföljning (frivillig kod).
Obligatorisk kod för avslut
Det är obligatoriskt att ange EN avslutskod, antingen för start av behandling eller för avslut av annan orsak.
Koder när SVF avslutas vid start av behandling
VK050 – Start av första behandling, kirurgi
Datum för start av kurativ eller palliativ kirurgisk behandling, inklusive ablation.
VK052 – Start av första behandling, läkemedel
Datum för start av kurativ eller palliativ cancerspecifik läkemedelsbehandling. Används även för kombinerad behandling (radiokemoterapi) som startar med läkemedelsbehandling.
VK054 – Start av första behandling, strålning
Datum för start av kurativ eller palliativ strålbehandling. Används även för kombinerad behandling (radiokemoterapi) som startar med strålbehandling.
VK058 – Start av första behandling, palliativ
När beslut tas om att inte ge tumörspecifik behandling utan enbart palliativ symtomlindrande behandling avslutas det standardiserade vårdförloppet med koden Start av första behandling, palliativ. Behandlingsbeslutet tillsammans med patienten ska anges som mätpunkt. De symtomlindrande insatserna bör dock inledas redan under utredningen.
VK060 – Start av första behandling, beslut om exspektans
Behandlingskoden ”exspektans” används för patienter som ska följas med aktiv monitorering eller där palliativ tumörspecifik behandling (kirurgi, strålbehandling eller läkemedelsbehandling) kan bli aktuell men där behandlingen kan avvakta till dess att förändring av expansiviteten som föranleder aktiv åtgärd eller patienten får symtom från tumören som kräver symtomlindring eller Behandlingsbeslutet tillsammans med patienten ska anges som mätpunkt.
Koder när SVF avslutas av annan orsak
VK070 – Kriterier för välgrundad misstanke ej uppfyllda
Remissgranskning visar att patienten är anmäld till SVF på felaktig grund; ingen utredning startas.
VK072 – Annan cancer – utredningen resulterar i annan cancerdiagnos
Utredningen resulterar i att en annan cancerdiagnos ställs. Koden sätts vid datum för det avslutande samtalet. Annat SVF kan startas om sådant finns.
VK074 – Andra medicinska skäl
Efter läkarbedömning, när annan allvarlig sjukdom eller andra omständigheter behöver behandlas eller åtgärdas först och som avsevärt (> 3 veckor) förlänger ledtiden. Kan t.ex. användas
- vid annan samtidig cancer, stroke, akut hjärtinfarkt, svår demens, allvarligt missbruk eller liknande.
- när patienten inkluderas i klinisk studie som förväntas förlänga ledtiden avsevärt (> 3 veckor).
- när patienten avlider innan start av behandling. Detta gäller oavsett var i vårdförloppet man är.
VK076 – Patientens val
Patienten tackar aktivt nej till erbjuden tid eller uteblir vid flera tillfällen vilket avsevärt (> 3 veckor) förlänger ledtiden. Används även om patienten tackar aktivt nej till att utredas eller behandlas enligt ett standardiserat vårdförlopp liksom om patienten väljer att behandlas utomlands. När en patient enbart begär ett senare datum för utredning eller behandling ska koden inte användas (eftersom det standardiserade vårdförloppet inte ska avslutas). Se i stället riktlinjer för avvikelseregistrering vid rapportering av standardiserat vårdförlopp. Du hittar dokumentet ”Riktlinjer för avvikelseregistrering vid rapportering av SVF” på cancercentrum.se, under rubriken ”Mer information” på sidan Mätning och kodning.
VK078 – Misstanke om cancer avskrivs
Utredningen resulterar i att en annan diagnos än cancer ställs, eller att ingen diagnos ställs och fortsatt handläggning sker utanför SVF.
Frivilliga koder för lokal uppföljning
Koderna kan rapporteras till väntetidsdatabasen men följs inte på nationell nivå.
VK005 – Remissbeslut vid misstanke
Datum för beslut om att skicka remiss (vårdbegäran) för bedömning av om välgrundad misstanke föreligger. Används i de SVF som har en filterfunktion.
VK015 – Välgrundad misstanke om cancer - remiss mottagen i specialiserad vård
Datum då remiss tas emot.
VK020 – Välgrundad misstanke om cancer - remiss bedömd av koordinator/läkare i specialiserad vård
Datum då remiss är bedömd.
VK025 – Första besök i specialiserad vård
Datum för första besök för utredning eller bedömning.
VK035 – Multidisciplinär konferens (MDK)
Datum för multidisciplinär konferens.
VK040 – Information om diagnos/utredningsresultat
Datum då patienten informeras om diagnos/utredningsresultat.
VK043 – Behandlingsbeslut efter basutredning
Datum för behandlingsbeslut i samråd med patienten.
VK090 – Patient överflyttad till annan region
Datum då patienten remitterats till annan region. Koden ska inte rapporteras till den nationella väntetidsdatabasen (Signe) om patienten även rapporteras in med en avslutskod. Med avslutskod menas kod för start av behandling eller avslut av annan orsak.
Förändringar i kodningsvägledningen
2025-05-20
- Avsnittet Obligatorisk kod vid utökad utredning är borttaget, inklusive koderna VK044 Behandlingsbeslut efter utökad utredning och VK043 för behandlingsbeslut efter basutredning.
- VK074 Andra medicinska skäl: inklusion i klinisk studie tillagt som exempel på användning av koden. Samma för alla vårdförlopp.
2024-02-08
Förtydligat att kod VK050 – Start av första behandling, kirurgi även används för ablation.
2023-12-14
VK090 – Patient överflyttad till annan region: Ny förtydligande text, samma för alla vårdförlopp.
2023-08-10
Förtydligat benämningen av kod VK072 från ”Annan cancer – utredningen resulterar i cancerdiagnos” till ”Annan cancer – utredningen resulterar i annan cancerdiagnos”.
Tillägg av kod VK090 – Patient överflyttad till annan region.
Tillägg av koder i flödesschemat.
2023-03-27
Ny förtydligande text för koderna
- VK072 – Annan cancer – utredningen resulterar i cancerdiagnos
- VK074 – Andra medicinska skäl
- VK076 – Patientens val
- VK078 – Misstanke om cancer
Tillägg av inledande text i avsnittet Frivilliga koder för lokal uppföljning.
Flödesschemat har uppdaterats med information om kod VK044.
2022-01-14
VK074 – Andra medicinska skäl: Ny förtydligande text, samma för alla vårdförlopp.
VK091 – Patient mottagen från annat landsting/region: Ny förtydligande text, samma för alla vårdförlopp.
2019-12-13
Utökade definitioner av palliativ behandling och exspektans.
2017-12-15
Förtydligande av hur recidiv (återfall) ska hanteras. Förtydligande av att endast en avslutskod ska användas. Ny layout.
