Antiemetika vuxen
Bakgrund
Mål med stöddokumentet
Ett av målen med denna sammanställning av antiemetikariktlinjer är att alla patienter med cancersjukdom inom hematologi och onkologi som får intravenös eller peroral antitumoral behandling oavsett sjukdomsfas och målsättning, ska få en evidensbaserad antiemetikabehandling för att förebygga och behandla illamående och kräkning. Arbetet för nationell samordning av antiemetika sker nu i en öppen nationell arbetsgrupp i mycket nära samarbete med Nationella Regimbiblioteket under RCC i samverkan. Syftet är att förbättra livskvalitet och ge en mer jämlik vård till patienter som får antitumoral behandling oavsett var i landetbehandlingen ges. Effektiv profylax mot illamående och kräkning är det viktigaste sättet att förebygga fördröjt och betingat illamående.
Sammanställningarna av rekommenderad antiemetika utgår från ASCO (American Society of Clinical Oncology) guidelines 2020, Antiemetics: ASCO Guideline Update 1. Den omfattar riktlinjer (guidelines) för behandling av akut och fördröjt illamående, beroende på vilken emetogen grad/risk som just den antitumorala regimen har. Denna risk för läkemedelutlöst illamående har graderats till hög, medel, låg eller minimal. Antracykliner (doxorubicin, epirubicin, daunorubicin och idarubicin) graderas som högemetogen cytostatika om de kombineras med cyklofosfamid 1. ASCO rekommenderar också rutinmässigt tillägg av olanzapin vid högemetogen cytostatikabehandling. Olanzapin är ett mycket effektivt antiemetikum men i högre dos kan sedering och muntorrhet bli uttalad 23. I Europa finns god erfarenhet av att ge lägre dos än i ASCO guidelines med bibehållen antiemetisk effekt. Vi har medvetet valt ta bort de 5-HT3-blockerare som inte används i Sverige. Man bör, där så är möjligt, ge perorala antiemetika.
Sammanställningen av ASCO guidelines stämmer inte helt överens med de riktlinjer som är praxis i Sverige men kan ses som ett stöd i den kliniska vardagen och kan ligga till grund för vidareutveckling av nationella riktlinjer.
Vi har valt att inte beskriva alternativa behandlingsmetoder såsom akupunktur, akupressur, ingefära, cannabis och andra komplementära eller alternativa metoder i samband med antitumoral behandling. Detta på grund av att det saknas publicerade artiklar med tillräckliga evidens och att de därför inte kan rekommenderas som behandlingsmetoder mot illamående vid antitumoral behandling.
Versionshantering
Denna version av stöddokumentet, version 3.0, fastställdes i Regionala cancercentrum i samverkan 2026-04-07.
Tabell 1. Tidigare versioner av stöddokumentet
|
Datum |
Beskrivning av förändring |
|
2022-11-30 |
Version 1.0 fastställd |
|
2023-12-13 |
Version 1.1 fastställd. Rättningar i bilaga 2 |
|
2024-08-20 |
Version 2.0 fastställd |
|
2025-09-02 |
Version 2.1 fastställd |
Tidigare stöddokument publiceras inte men kan begäras ut från Regionala cancercentrum, info@cancercentrum.se.
Förändringar jämfört med tidigare version
Förändringar i version 3.0 av stöddokumentet:
- Ändrad disposition. Bilaga 4 har lyfts in som eget kapitel 3.
- Bilaga 1 om riskbedömning och andra orsaker till illamående har lyfts in till eget kapitel 4 och kapitel 5.
- Uppdatering av kapitel 1 Bakgrund. Mindre revidering av text samt nya underrubriker. Nytt avsnitt Särskilda överväganden vid graviditet.
- Nytt avsnitt i kapitel 3 om extra fördröjt illamående.
Stöddokumentets användning och särskilda överväganden
Praktisk användning av stöddokumentet
Vi utgår från och rekommenderar det arbetssätt som de flesta praktiserar: Antiemetika ordineras primärt med ledning av planerad behandling, se sammanställning nedan i Kapitel 6. Man utgår primärt från antal dagar i en kur med den antitumorala behandling som är mest emetogen. På flera enheter kopplas antiemetikaförslagen direkt till den antitumorala behandlingen i ordinationssystemen, t.ex. cytobase eller cytodos. Sedan görs en riskbedömning som inkluderar eventuellt tidigare illamående (se Kapitel 4) och med ledning av den kan det bli aktuellt att modifiera antiemetikaordinationen. Detta kan en sjuksköterska göra om antiemetika finns som generell ordination eller det finns en personlig delegation. Detta avgörs av vederbörande verksamhetschef. Graden av ev. illamående dokumenterar patienten i en Illamåendedagbok inte minst för att illamående under aktuell kur ingår i riskbedömningen inför nästa. Om inte given antiemetika hjälper, se Kapitel 8. På sikt kan given antitumoral och antiemetisk behandling, samt data från illamåendedagboken (PROM = Patient Related Outcome Measure) matas in i de olika kvalitetsregistren för framtida nationell verksamhetsutveckling.
Vid behandling över flera dagar och om högemetogena antitumorala läkemedel endast ingår dag 1, ges antiemetika enligt ett lägre steg utifrån vilken emetogena grad den antitumorala behandlingen har resterande dagar.
Särskilda överväganden angående kortison
Dexametason, som används mer internationellt, har bytts ut mot betametason som i större utsträckning används i Sverige. Det är notabelt att man i framför allt USA använder betydligt högre kortisondoser än vi av tradition gör i Sverige. Eftersom kortison ger ett flertal besvärliga och allvarliga biverkningar både akut och på sikt bör man sträva efter att ge lägsta möjliga effektiva dos mot illamående. Detta är för flertalet regimer i dagsläget 8 mg betametason po eller per iv dag 1, eventuellt följt av nedtrappning. Detta gäller dock inte regimer där högdos kortison ingår i själva regimen (t.ex. CHOP) eller när man behöver förebygga allergiska reaktioner, exempelvis vid behandling med taxaner eller karboplatin, då kortisondosen kan behöva vara högre.
Varför kortison har antiemetisk effekt är okänt. En teori är att den antiemetiska effekten medieras via kortisonets antiinflammatoriska mekanismer 4. Senare data tyder på att kortison kan tas bort då nyare läkemedel har tillräcklig effekt som profylax mot fördröjt illamående. Mer evidens behövs.
Man bör vara uppmärksam på interaktioner mellan antiemetika och andra läkemedel. Men när det gäller interaktioner mellan antiemetika och antitumoral behandling bör man vara mer tillåtande då det kan vara av värde att patienten klarar av att genomföra sin antitumorala behandling med önskad respons.
Checkpointhämmare i kombination med kemoterapi – kemoimmunoterapi
Kortison har befarats kunna dämpa den immunstimulerande antitumorala effekten hos immuncheckpointhämmare (ICI) när kortison ges som antiemetika i samband med kemoimmunoterapi. Interaktionen är inte helt klarlagd, och detta kräver särskild risk-nytta värdering vid antiemetikabehandling när kemoterapi och checkpointhämmare kombineras i samma regim.
Den emetogena effekten vid kemoimmunoterapi relateras framför allt till kemoterapin. Hantering av biverkningar vid behandling med ICI beskrivs i RCC stöddokumentet Bedömning och hantering av biverkningar vid behandling med checkpointhämmare, samt i nationellt vårdprogram för akut onkologi. Kemoimmunoterapi används vid många olika cancerformer och en majoritet av regimerna är högemetogena. I flertalet studieprotokoll som ligger till grund för regimerna har kortisonprofylax enligt lokal standard för kemoterapin använts, och i klinisk praxis ses varierande rutiner 5.
ASCO guidelines 2020 1 rekommenderar att kortison kan användas som antiemetika vid kemoimmunoterapi då profylaktisk antiemetika som innehåller rekommenderade kortisondoser inte tycks medföra sämre effekt av kemoimmunoterapi. Det behövs dock bättre vetenskapligt underlag för att besvara frågor om synergieffekter och dosering.
Efter genomgång av aktuellt kunskapsläge kan följande rekommendationer ges vid kemoimmunoterapi:
- Kortisondoserna bör, enligt övriga råd i detta dokument, hållas så låga som möjligt, samtidigt som det är viktigt att patienten kan fullfölja sin antitumorala behandling.
- Antiemetikasteg som innehåller kortison under max 3 dagar behöver inte ändras, men överväg om möjligt användning av ”antiemetikaregim 1 dag, steg 6” för medel/högemetogen regim.
- Antiemetikasteg med kortisondos i ≥ 4 dagar; Följ standardschema t.o.m. dag 3. Fr.o.m. dag 4 sätt ut kortison, och ge i stället regelbundet Olanzapin 2,5 mg x 2–3, plus eventuellt 2,5 mg till natten, inte bara vid behov 6.
- När kortison ges av andra skäl än som antiemetika, exempelvis vid behandling med docetaxel, eller som allergiprofylax vid risk för infusionsrelaterad reaktion, bör kortisondosen inte justeras.
Det finns inget aktuellt stöd i litteraturen för att göra skillnad mellan de olika ICI-läkemedlen eller mellan tumörgrupper vad gäller dessa rekommendationer.
Samtidig behandling med metoklopramid och olanzapin
Metoklopramid kan ha en additiv effekt till neuroleptika med avseende på extrapyramidala störningar. Var uppmärksam på extrapyramidala biverkningar av metoklopramid vid samtidig behandling med olanzapin (skakningar, svårigheter med att hålla bestick, mugg osv., ökad tonus i muskler, rörelsestörningar).
Särskilda överväganden vid graviditet
Det finns stor erfarenhet av behandling med de vanligaste antiemetikapreparaten (ondansetron, kortison och olanzapin) vid graviditet. Riskerna för fosterpåverkan av antiemetikabehandling ska bedömas i relation till graviditetsförlopp och eventuell antitumoral behandling. Information om eventuell fosterpåverkan av antiemetika redovisas på hemsidor, t.ex. Janusinfo. Se även RCC:s stöddokument Cancer under graviditet.
Olika typer av cytostatikautlöst illamående
Akut illamående
Uppkommer inom 24 timmar efter given cytostatika. Det orsakas huvudsakligen av en cytostatika-betingad serotoninfrisättning från celler i tarmslemhinnan vilken i sin tur leder till en stimulering av 5-HT3-receptorer. Via vagusnerven sker därefter en aktivering av kräkcentrum i hjärnstammen 78910.
Fördröjt illamående
Uppträder > 24 h och varar upp till en vecka efter given cytostatika och varierar med olika typer av cytostatika. Detta illamående är ofta underrapporterat men kan enkelt klarläggas med Illamåendedagbok. Fördröjt illamående ska undvikas då det kan leda till betingat illamående.
Extra fördröjt illamående
Antikropps-läkemedels-konjugat (ADC) består av en antikropp mot cancercellen konjugerad med cytostatika. Behandlingen blir då mer specifikt riktad mot cancercellerna. Denna typ av läkemedel kan, om den är medel eller högemetogen, orsaka ett förlängt fördröjt illamående, 5–21 dagar och kan då överlappa till nästa behandlingscykel.
Orsaken är inte klarlagd och mer forskning om detta behövs. Olanzapin har visat sig vara effektivt mot detta illamående 11.
Betingat illamående
Betingat illamående uppstår inte i direkt anslutning till antitumoral behandling utan beror på inlärning/betingning. Det utlöses av yttre faktorer som förknippas med cytostatikabehandlingen, till exempel resan till sjukhuset, byggnader, sjukhuspersonal, lukter och mat 12. I studier publicerade 2015 och 2016 förekom betingat illamående hos cirka 14 % 13, kräkning hos 1,2–2,3 % 14. Betingat illamående och kräkning sänker livskvalitén oberoende av ålder, kön, allmäntillstånd och psykisk stress 15.
Figur 1. Betingat illamående
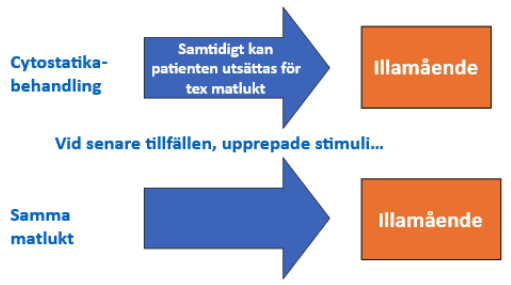
Källa: Bilden är framtagen för stöddokumentet.
Riskfaktorer för betingat illamående
Avgörande risk för betingat illamående och kräkning är tidigare otillräcklig antiemetisk behandling och risken ökar med antalet cytostatikakurer. Senare studier poängterar vikten av att patienten redan från början får så effektiv förebyggande antiemetisk behandling som möjligt av både akut och fördröjt illamående 1216. Oro för, eller förväntan om, att må illa är också en riskfaktor för betingat illamående 1718. Bra information till patienten om att vi effektivt kan förebygga illamående (att 70–75 % av patienterna har komplett respons på antiemetika-behandlingen) minskar risken avsevärt och bidrar även till att patienten följer antiemetika ordinationen i högre utsträckning. Det är viktigt att patienten dokumenterar (i t.ex. illamåendedagbok på papper eller digitalt via 1177/Min vårdplan) vilka antiemetika som tagits samt eventuellt illamående eller kräkning. Vid genombrottsillamående trots optimal antiemetika enligt stöddokumentet görs en grundlig bedömning av andra tänkbara orsaker till illamåendet än den antitumorala behandlingen. Antiemetikabehandlingen kan då behöva kompletteras. Utöver kemoterapi är krisreaktion, sänkt stämningsläge, stress och nedsatt förmåga att hantera situationen, kända riskfaktorer för illamående 19.
Behandling av betingat illamående
Psykologiska behandlingsmetoder 202122, hypnos 23, kryobehandling av munhålan 24 har haft god effekt mot betingat illamående, liksom lorazepam 252627. Bensodiazepin är starkt beroendeframkallande, varför det skall ges under så kort och definierad period som möjligt. Bensodiazepin är helt olämplig till patienter med missbruksproblematik (alkohol, droger). Data saknas f.n. avseende effekten av olanzapin vid etablerat betingat illamående.
Riskbedömning inför antiemetikaprofylax
Använd tabell 2 nedan inför den första behandlingen med cytostatika, för att få ett underlag för en första bedömning om patientens behov av antiemetika. En patient som fått för lite antiemetika och mått illa efter första behandlingen har mycket stor risk att drabbas av betingat illamående, och därför är det viktigt att redan från start ge så god/optimal antiemetisk behandling som möjligt.
Kom ihåg! Det kan finnas flera orsaker till att vald antiemetikabehandling inte har effekt mot illamåendet, flera faktorer som man behöver ta hänsyn till i en sammanfattande bedömning. De kan också behöva utredas och behandlas. Se Kapitel 5.
- HÖGRISK: 3 poäng eller mer
- Standard: 0–2 poäng
Vid högriskpoäng bör man fundera över om patienten redan från behandlingsstart bör få nästa steg i antiemetikaschemat.
Standardrisk anger att man följer de rekommendationer som anges lokalt för den ordinerade regimen.
OBS! Anamnes på högt alkoholintag minskar risken för illamående vilket gör att man kan minska antiemetikanivån med 1–2 steg.
Tabell 2.Individuella riskfaktorer för illamående
|
INDIVIDUELLA RISKFAKTORER |
JA = 1 poäng |
Kommentar |
|
Illamående vid tidigare cytostatikabehandling JA = 3 p och högrisk |
|
Automatisk högrisk vid ja. |
|
Patient under 60 år |
|
|
|
Kvinna |
|
|
|
Tidigare graviditetsillamående/ åksjuka/sjösjuka eller illamående vid narkos |
|
|
|
Funktionellt status ECOG/WHO 0–1 = 0 p 2–4 = 1 p ------------------------------------------------------ 0 = full daglig aktivitet 1 = uppegående, klarar endast lätt arbete 2 = klarar ej arbete men ADL. Sängliggande mindre än 50 % 3 = begränsad ADL. Sängliggande mer än 50 % 4 = helt sängliggande. Hjälp med all ADL |
|
|
|
Ångest/oro |
|
|
|
Stor tumörbörda framför allt i buken |
|
Ex Gyn. cancer |
|
OBS! För alkohol gäller omvänt, ingen alkoholkonsumtion = ökad risk för illamående |
NEJ = 1 poäng |
|
|
Alkoholkonsumtion över: >2 flaskor vin = 10 flaskor starköl = 40 cl sprit/vecka Ja = 0 poäng |
|
|
|
Summa: |
|
|
Andra möjliga orsaker till illamående
Det kan finnas flera orsaker till att vald antiemetikabehandling inte hjälper mot illamåendet. Dessa behöver utredas och behandlas och tas hänsyn till i en sammanfattande bedömning.
Tabell 3.Orsaker till att antiemetikabehandling inte hjälper
|
INDIVIDUELLA RISKFAKTORER |
Kommentar/Åtgärd |
|
Smärta |
|
|
Dåligt vätskeintag/intorkad |
|
|
Gastrit |
|
|
Fördröjd magsäckstömning (gastropares) |
|
|
Metabola störningar |
|
|
Förstoppning |
|
|
Mucosit |
|
|
Infektioner |
|
|
Blodprov visar elektrolytrubbningar (t.ex. ↑ Kalcium, Uremi ↓, Albumin) |
|
|
Högt intrakraniellt tryck |
|
|
Annan medicinering som kan inverka på illamåendet (t.ex. interaktioner, magbiverkan) |
|
|
Andra omständigheter som kan påverka (t.ex. synintryck, lukt, buller, rumstemperatur, nutritions tillstånd) |
|
|
Den kliniska situationen (kurativ/remissionssyftande, palliativ) |
|
Intravenös antitumoral behandling
Behandling av akut och fördröjt illamående vid hög emetogen risk
Se behandlingsförslag i Bilaga 1 Förslag antiemetikaregim.
Tabell 4. Behandling av akut och fördröjt illamående vid hög emetogen risk (> 90 %)
|
Emetogen riskgrupp |
Behandlingsförslag |
||
Samt
*Vid antracyklin + cyklofosfamid ges ej kortison dag 2 och framåt. |
Akut illamående dag 1
|
Fördröjt illamående fr.o.m. dag 2 |
|
|
Kombination NK 1- och 5-HT3- receptorantagonist |
|
||
|
netupitant 300 mg/palonosetron 0,5 mg po
|
|
||
|
Alternativt: NK-1-receptorantagonist |
Med tillägg av: 5-HT3-receptorantagonist |
|
|
|
aprepitant 125 mg po eller fosaprepitant 150 mg iv |
ondansetron 8 mg x 2 po eller 8 mg iv eller 0,15 mg/kg iv eller granisetron 2 mg po eller 1 mg iv eller eller palonosetron 0,5 mg po eller 0,25 mg iv |
aprepitant
|
|
|
Kortikosteroid |
|
||
|
betametason 6–10 mg po/iv om NK1-receptorantagonist är given. |
betametason |
||
|
Lågdos olanzapin |
|
||
|
olanzapin 2,5–5 mg (högst 10 mg) po till natten |
olanzapin |
||
* Vid antracyklin + cyklofosfamid ges ej kortison dag 2 och framåt.
Behandling av akut och fördröjt illamående vid medelemetogen risk
Se behandlingsförslag i Bilaga 1 Förslag antiemetikaregim.
Tabell 5. Behandling av akut och fördröjt illamående vid medelemetogen risk (> 30–90 % risk)
|
Emetogen riskgrupp |
Behandlingsförslag |
|
(Obs! antracyklin + cyklofosfamid = högrisk)
|
Akut illamående dag 1 |
Vid fördröjt illamående fr.o.m. dag 2 |
|
5-HT3-receptorantagonist |
|
|
|
ondansetron 8 mg x 2 po eller 8 mg x1 iv eller granisetron 2 mg po eller 1 mg iv eller 0,01mg/kg iv eller palonosetron (Obs! längre halveringstid) |
|
|
|
Kortikosteroid |
|
|
|
betametason 6 mg po/iv Arbetsgruppens kommentar: |
betametason 6 mg po/iv dag 2–3
|
|
Behandling av akut och fördröjt illamående vid låg risk
Se behandlingsförslag i Bilaga 1 Förslag antiemetikaregim
Tabell 6. Behandling av akut och fördröjt illamående vid låg risk (< 30 % risk)
|
Emetogen riskgrupp |
Behandlingsförslag |
|
|
Akut illamående dag 1 |
Fördröjt illamående fr.o.m. dag 2 |
|
5-HT3-receptorantagonist |
|
|
|
ondansetron 8 mg po eller 8 mg iv eller granisetron 2 mg po eller 1 mg iv eller eller palonosetron (Obs! längre halveringstid) 0,5 mg po eller 0,25 mg iv |
Ingen rutinmässig antiemetikabehandling |
|
|
Alternativt kortikosteroid |
|
|
|
betametason 3–6 mg po eller iv Arbetsgruppens kommentar: |
Ingen rutinmässig antiemetikabehandling
|
|
Behandling av akut och fördröjt illamående vid minimal risk
Tabell 7. Behandling av akut och fördröjt illamående vid minimal risk (< 10 % risk)
|
Emetogen riskgrupp |
Behandlingsförslag |
|
Ingen rutinmässig profylaktisk antiemetikabehandling |
Peroral antitumoral behandling
Oral antitumoral behandling kan ges i samma kur som intravenös behandling men kan också ges som singelbehandling. Emetogen risk enligt nedan baseras på singelbehandling. Den primära ordinationen av antiemetika skall alltid baseras på de dagar de mest emetogena substanserna ges, oavsett om de ges intravenöst eller peroralt.
Behandling av illamående vid medel/hög emetogen risk
Se behandlingsförslag i Bilaga 1 Förslag antiemetikaregim.
Tabell 8. Vid peroral antitumoralbehandling. Illamående vid medel/hög emetogen risk (> 30 % risk)
|
Emetogen riskgrupp |
Behandlingsförslag |
|
Vid behov: ondansetron 4–8 mg po alternativt granisetron 2 mg po
Och/eller: olanzapin 2,5–5 mg po till natten
|
Behandling av illamående vid minimal/låg emetogen risk
Se behandlingsförslag i Bilaga 1 Förslag antiemetikaregim.
Tabell 9. Vid peroral antitumoralbehandling. Illamående vid minimal/låg emetogen risk (< 30 % risk)
|
Emetogen riskgrupp |
Behandlingsförslag |
|
Ingen rutinmässig antiemetikabehandling eller Vid behov: ondansetron 4–8 mg po alternativt granisetron 2 mg po eller Vid behov: olanzapin 2,5 mg po till natten
|
Behandling av illamående utan specificerad emetogen risk
Tabell 10. Läkemedel utan emetogen enligt gradering i ASCO
|
Läkemedel utan emetogen enligt gradering i ASCO Ex: |
Behandlingsförslag |
|
Utgå från emetogen grad som är angiven i den antitumorala regimen med läkemedlet i Nationella regimbiblioteket. |
Vad göra när föreslagna antiemetika inte hjälper
Nedanstående åtgärder kan vidtas användas då patienten mått illa vid tidigare behandling trots en adekvat antiemetikaprofylax enligt föreslagna antiemetikaregimer.
- Gör en riskbedömning, se Kapitel 5 Andra möjliga orsaker till illamående för andra orsaker till illamående, och behandla dessa.
- Om olanzapin enligt den valda antiemetikaregimen ska tas vid behov, kan denna i stället tas regelbundet i förebyggande syfte.
- Olanzapindosen kan höjas till max 10 mg/dygn.
- Vid lättare akut och fördröjt illamående där ondansetron ingår i antiemetikaregimen, byt till palonosetron som binder något snabbare och längre till serotoninreceptorerna.
- Vid svårare akut och/eller fördröjt illamående, välj minst ett högre antiemetikasteg.
- När det akuta illamåendet vid föregående behandling har börjat redan behandlingsdagen; överväg att ge T olanzapin kvällen före behandling då den har lång halveringstid. Rekommenderas att tas till kvällen på grund av risken för trötthet.
- Vid långdraget fördröjt illamående kan olanzapin ges i flera dagar.
- Då olanzapin inte hjälper vid långdraget fördröjt illamående kan kortison ges i förlängd nedtrappning.
- Vid akut/fördröjt illamående då inga av ovanstående alternativ hjälper, överväg att höja kortisondosen.
- När inget av ovan hjälper och vid misstanke om betingat illamående, svår ångest och/eller oro, som en absolut sista utväg, överväg att ge en bensodiazepin som tillägg till övrig antiemetika. Bensodiazepiner har ingen antiemetisk effekt men ger amnesi/minnesluckor. Bensodiazepiner bör användas med mycket stor försiktighet.
Förslag på fördjupning
- Celio L, Cortinovis D, Cogoni AA, Cavanna L, Martelli O, Carnio S, et al. Dexamethasone-Sparing Regimens with Oral Netupitant and Palonosetron for the Prevention of Emesis Caused by High-Dose Cisplatin: A Randomized Noninferiority Study. Oncologist. 2021;26(10):e1854-e61.
- Di Renzo N, Musso M, Scime R, Cupri A, Perrone T, De Risi C, et al. Efficacy and safety of netupitant/palonosetron combination (NEPA) in preventing nausea and vomiting in non-Hodgkin's lymphoma patients undergoing to chemomobilization before autologous stem cell transplantation. Support Care Cancer. 2022;30(2):1521-7.
- Grant RC, Rotstein C, Liu G, Forbes L, Vu K, Lee R, et al. Reducing dexamethasone antiemetic prophylaxis during the COVID-19 pandemic: recommendations from Ontario, Canada. Support Care Cancer. 2020;28(10):5031-6.
- Pan EY, Merl MY, Lin K. The impact of corticosteroid use during anti-PD1 treatment. J Oncol Pharm Pract. 2020;26(4):814-22.
- Yamamoto S, Iihara H, Uozumi R, Kawazoe H, Tanaka K, Fujita Y, et al. Efficacy and safety of 5 mg olanzapine for nausea and vomiting management in cancer patients receiving carboplatin: integrated study of three prospective multicenter phase II trials. BMC Cancer. 2021;21(1):832.
Arbetsgruppen
Arbetsgruppens medlemmar
Arbetsgrupp som lett arbetet och skrivit texter till stöddokumentet
Maria Karlman*, sjuksköterska onkologi, Skaraborgs sjukhus, Lidköping
Herman Nilsson-Ehle, överläkare hematologi, Sahlgrenska universitetssjukhuset, Göteborg
Ielaf Alwan, apotekare, hematologi, Sahlgrenska universitetssjukhuset, Göteborg
Lena Solitander, sjuksköterska onkologi, Sahlgrenska universitetssjukhuset, Göteborg
Maarit Anttila Eriksson**, sjuksköterska onkologi, Akademiska sjukhuset, Uppsala
Ulrika Landin, receptarie, Regionalt cancercentrum Syd
Åsa Edlund, sjuksköterska onkologi, Norrlands universitetssjukhus, Umeå
* Arbetsgruppens sammankallande.
** Författare bilaga 3.
Medlemmar med ursprung från Nationella regimbibliotekets referensgrupp, för förankring och remissutskick
Anne Hiselius, apotekare, Länssjukhuset Ryhov, Jönköping
Annika Backström, sjuksköterska hematologi, Akademiska sjukhuset, Uppsala
Annika Backström, sjuksköterska hematologi, Akademiska sjukhuset, Uppsala
Britt Andersson, sjuksköterska onkologi, Linköping
Carina Jakobsson, sjuksköterska onkologi, Varbergs sjukhus
Cecilia Chen Hallberg, sjuksköterska onkologi, Karolinska universitetssjukhuset, Stockholm
Hans Hagberg, läkare onkologi, Akademiska sjukhuset, Uppsala
Helga Hagman, läkare onkologi, Skånes universitetssjukhus, Lund
Josefin Emanuelsson, sjuksköterska onkologi, Länssjukhuset Kalmar
Lina Holmberg, sjuksköterska onkologi, Linköpings universitetssjukhus
Louise Häger Tibell, läkare onkologi, Karolinska universitetssjukhuset, Stockholm
Maria Petersson, sjuksköterska onkologi, Länssjukhuset, Kalmar
Ronny Öhman, läkare lungmedicin, Skånes universitetssjukhus, Lund
Sölvi Vejby, sjuksköterska hematologi, Akademiska sjukhuset, Uppsala
Tomas Kjällman, sjuksköterska onkologi, Länssjukhuset, Kalmar
Ulrika Sidorson, sjuksköterska onkologi, Linköpings universitetssjukhus
Åsa Jonforsen, läkare onkologi, Västmanlands sjukhus
Tidigare medlemmar i arbetsgruppen
Följande personer medverkade till den föregående versionen av stöddokumentet:
Ann-Catrin Hultman, sjuksköterska onkologi, Länssjukhuset Ryhov, Jönköping
Ann-Sofie Fyhr, apotekare, Regionalt cancercentrum syd
Emma Larsson, sjuksköterska onkologi, Länssjukhuset Kalmar
Gustav Ullenhag, läkare onkologi, Akademiska sjukhuset, Uppsala
Martin Erlanson, läkare onkologi, Norrlands universitetssjukhus, Umeå
Sofia Hornegård, sjuksköterska onkologi, Gävle sjukhus
Stina Söderlund, läkare hematologi, Akademiska sjukhuset, Uppsala
Jäv och andra bindningar
Medlemmar i arbetsgruppen som leder arbetet och skriver texter till stöddokumentet har inga pågående uppdrag som skulle kunna innebära jäv. Kopior av gruppens jävsdeklarationer går att få från Regionalt cancercentrum Syd.
Stöddokumentets förankring
Version 1.0 av stöddokumentet förankrades och fastställdes i Nationella regimbibliotekets referensgrupp. Därefter har mindre ändringar och rättningar gjorts för att uppdatera bl.a. läkemedelslistor i version 1.1 och 1.2.
Version 2.0 och 2.1 remissbehandlades i den större arbetsgruppen och fastställts i RCC i samverkan.
Remissversionen av version 3.0 har publicerats öppet på cancercentrum.se. Remissversionen har gått till regionernas linjeorganisationer för kommentarer om organisatoriska och ekonomiska konsekvenser av dokumentet samt till specialist-, professions- och patientföreningar för övriga synpunkter på innehållet. Under remissrundan har nedan listade organisationer lämnat synpunkter på dokumentets innehåll. Utöver dessa har svar inkommit från enskilda företrädare för professionen.
- Nationella primärvårdsrådet
- Norra sjukvårdsregionen, samlat svar
- Närhälsan och primärvårdsrådet, Västra Götalandsregionen
- Patient- och närståenderådet, RCC Väst
- Region Halland
- Region Stockholm
- Region Uppsala
- Region Värmland
- Region Västerbotten
- Region Västmanland
- Region Örebro län
- Svensk sjuksköterskeförening
Efter sammanställning av de inkomna synpunkterna, och revidering som följd av den, har stöddokumentet bearbetats och godkänts av arbetsgruppen och fastställts av RCC i samverkan.
Referenser
Bilagor
Förslag antiemetikaregim
Översikt: Förslag på antiemetikaregimer/ste
|
Antiemetikaregim |
betametason |
Övrig antiemetika |
Tillägg antiemetika efter behandlings-dygnen |
Vid behov |
|
Lågemetogen |
|
|
|
ondansetron 4 mg olanzapin 2,5–5 mg (Högst 10 mg/dygn) |
|
Lågemetogen |
|
ondansetron |
|
olanzapin (Högst 10 mg/dygn) |
|
Lågemetogen |
4 mg x1 po behandlingsdygnen |
|
|
olanzapin 2,5–5 mg (Högst 10 mg/dygn) |
|
Lågemetogen |
4 mg x1 po behandlingsdygnen |
ondansetron |
|
olanzapin (Högst 10 mg/dygn) |
|
Medelemetogen |
6 mg x1 po behandlingsdygnen |
ondansetron |
|
olanzapin (Högst 10 mg/dygn) |
|
Medelemetogen
|
6 mg x1 po behandlingsdygnen |
palonosetron |
betametason |
olanzapin 2,5–5 mg (Högst 10 mg/dygn) |
|
Medel/högemetogen |
6 mg x1 po behandlingsdygnen |
aprepitant 125 mg dag 1 aprepitant 80 mg följande behandlingsdygn. ondansetron 8 mg x 2 |
betametason |
olanzapin 2,5–5 mg (Högst 10 mg/dygn) |
|
Högemetogen (ex. epirubicin) |
8 mg x1 po behandlingsdygnen |
netupitant/palonosetron behandlingsdygn 1 (och 4 om mer än 3 behandlingsdygn) olanzapin 2.5–5 mg behandlingsdygnen till natten |
olanzapin |
olanzapin 2,5–5 mg (Högst 10 mg/dygn) |
|
Högemetogen |
8 mg x 1 po behandlingsdygnen |
netupitant/palonosetron behandlingsdygn 1 (och 4 om mer än 3 kurdygn) olanzapin 2.5–5 mg kurdygnen till natten |
betametason olanzapin |
olanzapin 2,5–5 mg (Högst 10 mg/dygn) |
Sammanfattning
En antitumoral behandling kan löpa över flera dagar men endast vara högemetogen dag 1 och låg/minimalt emetogen resterande dagar. Då ska en endagars antiemetikaregim väljas utifrån emetogen grad dag 1.
Om antiemetikaregim inte sträcker sig över alla behandlingsgdagarna i den antitumorala regimen kan man behöva komplettera med ett lägre antiemetika steg dessa dagar.
Den emetogena graden kan variera under olika dagar i antitumorala behandlingar som sträcker sig över flera dagar. Det kan innebära att antiemetika regimen inte börjar dag 1 utan på den dag som den antitumorala behandlingen är som mest emetogen.
Obs! Undvik dubbel dos kortison. Om flera kortisondoser ingår (som premedicinering, antiemetikaregim eller ingående i regimen på annat sätt, t.ex. CHOP) välj den högsta av de olika doserna.
Antiemetikaregim 1 dag (Används vid antitumoral behandling som är mer emetogen dag 1 än övriga dagar
|
AE-steg |
Peroral antiemetikabehandling i första hand. |
|
Steg 1 |
Vid behov: ondansetron 4–8 mg, olanzapin 2,5 mg till natten* |
|
Steg 2a |
Dag 1: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg till natten* |
|
Steg 2b |
Dag 1: betametason 4 mg Vid behov: olanzapin 2,5–5 mg till natten* |
|
Steg 3 |
Dag 1: betametason 4 mg Dag 1: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 4 |
Dag 1: betametason 6 mg Dag 1: ondansetron 8 mg x 2 Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 5a |
Dag 1–3: betametason 6 mg, 4 mg, 2 mg Dag 1: palonosetron 500 mikrogram*** Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 5b |
Dag 1–3: betametason 6 mg, 4 mg, 2 mg Dag 1: ondansetron 8 mg x 2 Dag 1: aprepitant 125 mg**** Dag 2–3: aprepitant 80 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 6 |
Dag 1: betametason 8 mg Dag 1: netupitant/palonosetron 300/0,5 mg** Dag 1–4: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 7 |
Dag 1–3: betametason 8 mg, 4 mg, 2 mg Dag 1: netupitant/palonosetron 300/0,5 mg** Dag: 1–4 olanzapin 2,5–5 mg (högst 10 mg) till natten |
Kommentar
Om möjligt avsluta betametason tidigare i de förslag där Betametason ges dagarna efter behandling.
*Olanzapin – kan bytas ut mot metoklopramid 10 mg x 1–3 på steg 1–4.
**Netupitant/palonosetron ersätts med: fosaprepitant +palonosetron om det skall ges intravenöst.
***Palonosetron ges 250 mikrogram om det ska ges iv.
****Aprepitant ersätts med fosaprepitant om det skall ges intravenöst. Undvik om möjligt aprepitant vid irinotekan-behandling p.g.a. interaktion.
Antiemetikaregim 2 dagar (Används vid antitumoral behandling som är mer emetogen dag 1 och 2 än övriga dagar)
|
AE-regim |
Peroral antiemetikabehandling i första hand |
|
Steg 1 |
Vid behov: ondansetron 4–8 mg, olanzapin 2,5–5 mg till natten* |
|
Steg 2a |
Dag 1 - 2: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg till natten* |
|
Steg 2b |
Dag 1 - 2: betametason 4 mg Vid behov: olanzapin 2,5 - 5 mg till natten* |
|
Steg 3 |
Dag 1 - 2: betametason 4 mg Dag 1 - 2: ondansetron 8 mg Vid behov: olanzapin 2,5 - 5 mg (högst 10 mg) till natten* |
|
Steg 4 |
Dag 1–2: betametason 6 mg Dag 1–2: ondansetron 8 mg x 2 Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 5a |
Dag 1–2: betametason 6 mg Dag 3–4: betametason 4 mg, 2 mg Dag 1: palonosetron 500 mikrogram*** Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 5b |
Dag 1–2: betametason 6 mg Dag 3–4: betametason 4 mg, 2 mg Dag 1–2: ondansetron 8 mg x 2 Dag 1: aprepitant 125 mg**** Dag 2–3: aprepitant 80 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 6 Behandling utan kortisonsvans |
Dag 1–2: betametason 8 mg Dag 1: netupitant/palonosetron 300/0,5 mg** Dag 1–5 olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 7 |
Dag 1–2: betametason 8 mg Dag 3–4: betametason 4 mg, 2 mg Dag 1: netupitant/palonosetron 300/0,5 mg** Dag: 1–5 olanzapin 2,5–5 mg (högst 10 mg) till natten |
Kommentar
Om möjligt avsluta betametason tidigare i de förslag där betametason ges dagarna efter behandling.
*Olanzapin – kan bytas ut mot metoklopramid 10 mg x 1–3 på steg 1–4.
**Netupitant/palonosetron ersätts med: fosaprepitant +palonosetron om det skall ges intravenöst.
***Palonosetron ges 250 mikrogram om det ska ges iv.
****Aprepitant ersätts med fosaprepitant om det skall ges intravenöst. Undvik om möjligt aprepitant vid irinotekan-behandling p.g.a. interaktion.
Antiemetikaregim 3 dagar (Används vid antitumoral behandling som är mer emetogen dag 1 till 3 än övriga dagar)
|
AE-steg |
Peroral antiemetikabehandling i första hand |
|
Steg 1 |
Vid behov: ondansetron 4–8 mg, olanzapin 2,5–5 mg till natten* |
|
Steg 2a |
Dag 1–3: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 2b |
Dag 1–3: betametason 4 mg Vid behov: olanzapin 2,5–5 mg till natten* |
|
Steg 3 |
Dag 1–3: betametason 4 mg Dag 1–3: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 4 |
Dag 1–3: betametason 6 mg Dag 1–3: ondansetron 8 mg x 2 Vid behov: olanzapin 2,5-5 mg (högst 10 mg) till natten* |
|
Steg 5a |
Dag 1–3: betametason 6 mg Dag 4–5: betametason 4 mg, 2 mg Dag 1+3: palonosetron 500 mikrogram*** Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
*Steg 5b |
Dag 1–3: betametason 6 mg Dag 4–5: betametason 4 mg, 2 mg Dag 1–3: ondansetron 8 mg x 2 Dag 1: aprepitant 125 mg**** Dag 2–3: aprepitant 80 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 6 |
Dag 1–3: betametason 8 mg Dag 1: netupitant/Palonosetron 300 mg/0,5 mg** Dag 1–6 olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 7 |
Dag 1–3: betametason 8 mg Dag 4–5: betametason 4 mg, 2 mg Dag 1: netupitant/palonosetron 300 mg/0,5 mg** Dag 1–6: olanzapin 2,5–5 mg (högst 10 mg) till natten |
Kommentar
Om möjligt avsluta betametason tidigare i de förslag där Betametason ges dagarna efter behandling.
* Olanzapin – kan bytas ut mot metoklopramid 10 mg x1–3 på steg 1–4.
** Netupitant/palonosetron ersätts med: fosaprepitant + palonosetron om det skall ges intravenöst.
*** Palonosetron ges 250 mikrogram om det ska ges iv.
**** Aprepitant ersätts med fosaprepitant om det skall ges intravenöst. Undvik om möjligt aprepitant vid irinotekan-behandling p.g.a. interaktion.
Antiemetikaregim 4 dagar (Används vid antitumoral behandling som är mer emetogen dag 1 till 4 än övriga dagar)
|
AE-steg |
Peroral antiemetikabehandling i första hand |
|
Steg 1 |
Vid behov: ondansetron 4–8 mg, olanzapin 2,5–5 mg* |
|
Steg 2a |
Dag 1–4: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 2b |
Dag 1–4: betametason 4 mg Vid behov: olanzapin 2,5–5 mg till natten* |
|
Steg 3 |
Dag 1–4: betametason 4 mg Dag 1–4: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 4 |
Dag 1–4: betametason 6mg Dag 1–4: ondansetron 8 mg x 2 Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 5a |
Dag 1–4: betametason 6 mg Dag 5–6: betametason 4 mg, 2 mg Dag 1+3: palonosetron 500 mikrogram*** Vid behov: Olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 5b |
Dag 1–4: betametason 6 mg Dag 5–6: betametason 4 mg, 2 mg Dag 1–4: ondansetron 8 mg x 2 Dag 1: aprepitant 125 mg**** Dag 2–4: aprepitant 80 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 6 |
Dag 1–4: betametason 8 mg Dag 1+4: netupitant/palonosetron 300 mg/0,5 mg** Dag 1–7 olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 7 |
Dag 1–4: betametason 8 mg Dag 5–6: betametason 4 mg, 2 mg Dag 1+4: netupitant/palonosetron 300 mg/0,5 mg** Dag 1–7: olanzapin 2,5–5 mg (högst 10 mg) till natten |
Kommentar
Om möjligt avsluta betametason tidigare i de förslag där Betametason ges dagarna efter behandling.
*Olanzapin – kan bytas ut mot metoklopramid 10 mg x 1–3 på steg 1–4.
**Netupitant/palonosetron ersätts med: fosaprepitant +palonosetron om det skall ges intravenöst.
***Palonosetron ges 250 mikrogram om det ska ges iv.
****Aprepitant ersätts med fosaprepitant om det skall ges intravenöst. Undvik om möjligt aprepitant vid irinotekan-behandling p.g.a. interaktion.
Antiemetikaregim 5 dagar (Används vid antitumoral behandling som är mer emetogen dag 1–5 än övriga dagar)
|
AE-steg |
Peroral antiemetikabehandling i första hand |
|
Steg 1 |
Vid behov: ondansetron 4–8 mg, olanzapin 2.5–5 mg* |
|
Steg 2 |
Dag 1–5: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 2b |
Dag 1–5: betametason 4 mg Vid behov: olanzapin 2,5–5 mg till natten* |
|
Steg 3 |
Dag 1–5: betametason 4 mg Dag 1–5: ondansetron 8 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 4 |
Dag 1–5: betametason 6 mg Dag 1–5: ondansetron 8 mg x 2 Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten* |
|
Steg 5a |
Dag 1–5: betametason 6 mg Dag 6–7: betametason 4 mg, 2 mg Dag 1+3: palonosetron 500 mikrogram*** Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 5b |
Dag 1–5: betametason 6 mg Dag 6–7: betametason 4 mg, 2 mg Dag 1–5: ondansetron 8 mg x 2 Dag 1: aprepitant 125 mg**** Dag 2–5: aprepitant 80 mg Vid behov: olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 6 |
Dag 1–5: betametason 8 mg Dag 1+4: netupitant/palonosetron 300 mg/0,5 mg** Dag 1–8 olanzapin 2,5–5 mg (högst 10 mg) till natten |
|
Steg 7 |
Dag 1–5: betametason 8 mg Dag 6–7: betametason 4 mg, 2 mg Dag 1+4: netupitant/palonosetron 300 mg/0,5 mg** Dag 1–8: olanzapin 2,5–5 mg (högst 10 mg) till natten |
Kommentar
Om möjligt avsluta betametason tidigare i de förslag där betametason ges dagarna efter behandling
*Olanzapin – kan bytas ut mot metoklopramid 10 mg x 1–3 på steg 1–4.
**Netupitant/palonosetron ersätts med: fosaprepitant +palonosetron om det skall ges intravenöst
***Palonosetron ges 250 mikrogram om det ska ges iv.
****Aprepitant ersätts med fosaprepitant om det skall ges intravenöst. Undvik om möjligt aprepitant vid irinotekan-behandling p.g.a. interaktion.
Illamåendedagbok
Bilaga 2 Illamåendedagbok_Stöddokument Antiemetika vuxen.pdf
För flerdagsbehandling kan flera blad användas för att fånga fördröjt illamående efter dag 10.
Antiemetikabehandling, snabbguide läkemedel
Bilaga 3 Antiemetikabehandling, snabbguide läkemedel.pdf
Ge i första hand peroral antiemetika 1 timma före behandling.
Om iv, ge ca 30 minuter före behandling.
*Stor risk för förstoppning. Ordinera laxantia!
|
Läkemedel |
Styrka |
Adm |
Dosering |
|
ondansetron* |
Tablett ondansetron 8 mg och 4 mg |
PO |
Tablett 8 mg ges alla behandlingsdygn. |
|
Injektionsvätska: 2 mg/ml |
IV |
Injektion 8 mg ges alla behandlingsdygn. |
|
|
Främst mot akut illamående, används framför allt vid låg- och medelemetogen behandling. |
|||
|
palonosetron* 5HT-3 receptorblockerare |
Kapsel palonosetron 500 mikrogram |
PO |
Max 500 mikrogram, kan upprepas dag 3 vid längre behandling (= Dag 1 och 3) |
|
Injektionsvätska: |
IV |
Max 250 mikrogram, kan upprepas dag 3 vid längre behandling (= Dag 1 och 3) |
|
|
Främst mot akut illamående, används framför allt vid medel- och högemetogen behandling. |
|||
|
aprepitant* |
Kapsel aprepitant 125 mg, 80 mg |
PO |
Dag 1 ges 125 mg Dag 2–3 ges 80 mg |
|
Främst mot fördröjt illamående, används framför allt vid medel- och högemetogen behandling. |
|||
|
fosaprepitant* (Ivemend, Fosaprepitant) |
Pulver till infusionsvätska: |
IV |
Dag 1 ges 150 mg, som iv inf 20–30 min Kan upprepas dag 4 vid längre behandling |
|
|
Främst mot fördröjt illamående, används framför allt vid medel- och högemetogen behandling. |
||
|
netupitantpalonosetron*
|
Kapsel netupitant/palonosetron |
PO |
Dag 1. Ges 300 mg/0,5 mg. Kan upprepas dag 4 vid längre behandling |
|
Alternativt om patienten ej kan ta po: Injektionsvätska palonosetron |
IV |
Dag 1 ges Ivemend 150 mg, iv inf 20–30 min + palonosetron 250 mikrogram, iv inj 30 sek. Kan upprepas dag 4 vid längre behandling |
|
|
Främst mot akut och fördröjt illamående, används framför allt vid medel- och högemetogen behandling. |
|||
|
Olanzapin |
Tablett olanzapin 2,5 mg–10 mg
Finns även som munsönderfallande tablett 5 mg |
PO |
Ges med fördel till natten. Kan ges kvällen före behandlingsstart. Börja med 2,5, om otillräcklig effekt öka stegvis med 2,5 mg. Starta med 5 mg vid högemetogena regimer. Max 10 mg/dygn. |
|
Har i låga doser god effekt på akut, fördröjt illamående och betingat illamående. OBS! Lång halveringstid. Viktigt informera patient att huvudindikationen (i högre doser) är psykiatrisk sjukdom. |
|||
|
Metoklopramid Dopaminreceptor-antagonist (Primperan, Metoclopramid) |
Tablett metoklopramid 10 mg |
PO |
Tas vid behov. Max 10 mg x 3/dygn. (Fungerar ej vid illamående av cisplatin) |
|
Stimulerar tarmmotorik, ska ej ges vid stopp i tarm. Ökad risk för extrapyramidala biverkningar vid samtidig behandling med olanzapin. |
|||
|
Betametason |
Tablett. betametason 0,5 mg |
PO |
Ges både som antiemetika och premedicinering före vissa cytostatika. Doserna och hur ofta det ges varierar. Samma dos po kan ges som iv injektion. |
|
Injektionsvätska 4 mg/ml |
IV |
||
|
OBS! Tablett betametason måste lösas i vatten. Risk för ventrikelpåverkan, magkatarr/magsår, som kan ge illamående. Lägg till protonpumpshämmare vid behov. |
|||
|
Bensodiazepin lorazepam alprazolam |
När inget annat hjälper, se stöddokumentets kapitel 8 först |
||
|
Lorazepam |
Tablett lorazepam 1 mg |
PO |
Dygnsdos bör ej överstiga 2 mg. |
|
alprazolam (Xanor) |
Tablett alprazolam 0,25–0,5 mg |
PO |
Dygnsdos bör ej överstiga 1 mg. |
|
Bör användas med stor försiktighet då inget annat hjälper. Ger amnesi/minnesproblem. |
|||
Akut illamående: Illamående/kräkning som uppstår 0–24 tim efter given cytostatika, kan pågå 1–2 dygn. Förebygg med ondansetron, palonosetron (5HT-3), netupitant/palonosetron (NK1 +5HT-3).
Fördröjt illamående: Illamående/kräkning som uppstår >24 tim efter given cytostatika. Fördröjt illamående kan förebyggas/behandlas med, aprepitant (NK-1), netupitant/palonosetron (NK1 + 5HT-3), kortison och neuroleptika. Om netupitant/palonosetron + neuroleptika används kan man minska eller ta bort kortisonsvansen.
Betingat illamående: Kan uppstå efter första behandlingen och kan utlösas av olika stimuli, t.ex. lukter, färger och sjukhusmiljö. Risken att utveckla ett betingat illamående ökar med antalet cytostatikakurer och förebyggs bäst genom optimal behandling av akut och fördröjt illamående vid de första behandlingarna, se stöddokument antiemetika.
Se även Kunskapsbanken, cancercentrum.se: Stöddokument Antiemetika - vuxen
Kortison – ekvipotenta doser
Kortikosteroider för systemiskt bruk har delvis olika verkningsmekanismer, varför nedanstående tabell över ekvipotenta doser får användas med viss försiktighet.
|
Läkemedel, mg |
||||||||
|
Betametason (Betapred) |
1 |
4 |
8 |
15 |
20 |
32 |
40 |
|
|
Dexametason |
1,25 |
5 |
10 |
18,75 |
25 |
40 |
50 |
|
|
Prednisolon och Prednison |
5 |
20 |
40 |
75 |
100 |
160 |
200 |
|
|
Metylprednisolon (Solu-Medrol) |
4 |
16 |
32 |
60 |
80 |
128 |
160 |
|
|
Hydrokortison (Solu-Cortef) |
20 |
80 |
160 |
300 |
400 |
640 |
800 |
|
Källa: E-ped, Jämförelse mellan olika kortikosteroider, version 1.0 (pdf)
Kortison – relativ antiinflammatorisk aktivitet och effektduration
|
Preparat |
Relativ antiinflammatorisk aktivitet |
Mineralkortikoid aktivitet |
Effektduration |
|
Betametason |
25 |
Nej |
Långverkande |
|
Dexametason |
25 |
Nej |
Långverkande |
|
Prednisolon |
3 |
Ja* |
Medellångverkande |
|
Prednison |
3 |
Ja* |
Medellångverkande |
|
Metylprednisolon |
5 |
Ja* |
Medellångverkande |
|
Hydrokortison |
1 |
Ja* |
Kortverkande |
* Den mineralkortikoida effekten är mer framträdande vid högre doser.
Källa: E-ped, Jämförelse mellan olika kortikosteroider, version 1.0 (pdf).
