Förutsättningar för palliativ vård
Rekommendationer
- Patienten och de närstående ska, utifrån sina behov, ha tillgång till palliativ vård oavsett diagnos, ålder, bostadsort, vårdform och tid kvar att leva.
- Grundutbildningarnas innehåll av palliativ omvårdnad och medicin är avgörande för den allmänna palliativa vårdens möjligheter att erbjuda merparten av patienterna den palliativa vård som de behöver.
- Regional och kommunal primärvård behöver aktivt bidra till att identifiera patienter med palliativa vårdbehov, erbjuda allmän palliativ vård; arbeta aktivt med att följa patienter med palliativa vårdbehov, erbjuda strukturerad symtomkartläggning, samtal vid allvarlig sjukdom samt säkerställa resurser för akuta kontakter och hembesök oavsett boendeform.
- Omvårdnaden behöver planeras av sjuksköterskan, rehab bedömningar behöver göras av arbetsterapeut/fysioterapeut. Basal omvårdnad behöver planeras och succesivt anpassas efter patientens behov. Det kräver god omvårdnadskompetens.
- Samverkan mellan regional och kommunal vård är av stor vikt.
- Den sjukhusbaserade vården (slutenvård eller poliklinisk vård) bör aktivt bidra till att tidigt identifiera patienter med palliativa vårdbehov, och formulera och kommunicera en behandlingsstrategi utifrån dess diagnosspecifika kompetens. Den sjukhusbaserade vården måste också kunna ge allmän palliativ vård till patienter som vårdas på vårdavdelningar och via mottagningar, inklusive vård i livets slutskede.
- Om patientens eller de närståendes behov överstiger den allmänna palliativa vårdens möjligheter, måste det finnas tillgång till specialiserat palliativt kompetensstöd.
- Det specialiserade palliativa kompetensstödet måste finnas tillgängligt i form av palliativa konsultteam, palliativ mottagning, palliativ hemsjukvård och palliativ slutenvård.
- Drygt 70 000 som sedan avlider behöver årligen någon form av palliativ vård, och cirka 22 000 av dessa behöver stöd av specialiserad palliativ kompetens.
- Tidig integration av palliativt förhållningssätt i vården av patienter med livshotande tillstånd ger bättre symtomlindring, bättre livskvalitet och minskade sjukhuskostnader.
- Tidig integration av palliativ vård måste beaktas vid dimensionering av specialiserad palliativ vård.
Allmän palliativ vård
Allmän palliativ vård bedrivs på sjukhusens samtliga vårdenheter och mottagningar, på hälsocentraler och inom kommunal hälso- och sjukvård (till exempel äldreomsorg, särskilda boenden, korttidsboenden och hemsjukvård).
Allmän palliativ vård utanför sjukhus bedrivs av regional och kommunal primärvård i samarbete. Vårdteamet består av allmänläkare och distriktssköterska på hälsocentral/vårdcentral eller sjuksköterska och undersköterska från kommunal hälsovård medicinskt stöttad av lokal allmänläkare. Utifrån patientens behov behöver detta team ofta förstärkas med arbetsterapeut och/eller fysioterapeut. Även i allmän palliativ vård behöver tillgången till socionom, psykolog och dietist säkras för att finnas till hands när deras specifika kompetens behövs.
Detta team kan klara många av de palliativa behov som dyker upp utanför sjukhus, och det utgör basen för att de flesta patienter ska få den allmänna palliativa vård som de behöver. En optimal allmän palliativ vård utanför sjukhus förutsätter ett proaktivt arbete, med avsatt läkartid och tillgång till lämpliga teamresurser 16. Teamet är basen när patienten vårdas i vård- och omsorgsboenden såsom korttidsboende, särskilt boende eller omsorgsboende, eller i ordinärt boende med hjälp av kommunal hemsjukvård.
Läkaren i primärvården har en central roll i allmän palliativ vård när det gäller att avgöra var i sjukdomsförloppet patienten befinner sig och bedöma återstående livstid. Distriktsläkaren bör proaktivt bedöma och kommunicera när hen inte längre skulle bli överraskad om patienten dör av sin sjukdom (eller sina sjukdomar) inom 12 månader eller till och med kortare tid. För att göra den bedömningen behöver patienten följas upp med god kontinuitet och avstämning inom vårdteamet. Tid behöver avsättas för möte med patient och närstående för bedömning, samtal och vidare planering kring patienten 17. Patienten (om möjligt) och de närstående bör informeras för att diskutera rimliga mål för den återstående tiden 6.
Bedömningen måste dokumenteras i journalhandlingar som sedan finns tillgängliga för all personal (vanligen kommunal personal) som finns närmast patienten.
I bedömningen bör det även ingå att formulera en individuell vårdplan, eller vårdstrategi för vad som medicinskt och omvårdnadsmässigt ska göras och inte ska göras, för att patienten ska få behålla så mycket livskvalitet och värdighet som möjligt under den återstående tiden i livet. En sådan vårdplan bör innehålla tankar om åtgärder vid ytterligare försämring, infektion, nutritionssvårigheter och hjärtstopp samt när det är relevant med förflyttning till sjukhus 18. Mycket av dessa tankar finns uttryckta i dokumentet ”Utvidgad primärvård för sköra äldre” av Svensk förening för allmänmedicin 19 samt i personcentrerat och sammanhållet vårdförlopp (PSV) palliativ vård.
Det varierar stort hur mycket distriktsläkartid som finns avsatt för rond och hembesök i hemsjukvården samt hur mycket tid som finns för personlig undersökning och dialog med närstående i kommunala boendeformer. Spannet kan vara 5–22 minuter per vårdtagare och vecka 2021. Vårdtagare på korttidsboenden kräver generellt mer avsatt läkartid än vårdtagare på särskilda boenden.
Utbildningsnivån på den personal som är i tjänst utanför kontorstid varierar, men på de flesta kommunala vårdenheter är undersköterska den högsta medicinska kompetensen på plats. När en vårdtagare blir sämre behöver dessa undersköterskor ha tillgång till behandlingsstrategin, som vanligtvis bara finns tillgänglig i regionens datajournal.
Kvaliteten i vården blir högre om distriktsläkaransvaret i den allmänna palliativa vården samlas till ett par särskilt intresserade och kompetenta kollegor på varje hälsocentral. Varje kommunalt boende bör ha en läkare som har tillräckligt med avsatt arbetstid för att kunna arbeta proaktivt med de sjuka, de närstående och den involverade personalen. Två läkare kan också dela på det medicinska ansvaret. Det finns även goda erfarenheter av att ordna en timslång träff med läkare, sjuksköterska, kontaktperson och närstående redan när patienten bereds plats på ett särskilt boende. Vid ett sådant möte bör man diskutera patientens situation och behov, vilka medicinska åtgärder som är möjliga och inte längre möjliga och vad målet med vården ska vara. Behov av omvårdnads- och rehabiliteringsinsatser bör diskuteras likaså.
Tillgången till rätt professionell kompetens inom allmän palliativ vård i regional och kommunal primärvård är central för att patienten och de närstående ska kunna få så god funktionsförmåga och livskvalitet som möjligt. Detta innebär att fysioterapeut, arbetsterapeut, socionom, psykolog och dietist måste kunna komplettera teamet vid behov, oavsett om patienten vårdas i ordinärt boende eller i särskilt boende 6. Erfarenhetsmässigt är det framför allt den psykosociala kompetensen och dietiststödet som saknas utanför sjukhus. Den psykosociala kompetensen behövs dock inte bara som stöd till patienten och de närstående, utan också för att ge stöd och handledning till personalgruppen så att den orkar hantera alla livsöden på ett professionellt sätt. För att allmän palliativ vård ska fungera krävs att reflektion och handledning har en självklar plats i organisationen 22.
Allmän palliativ vård på sjukhus, liksom i primärvård är det en förutsättning att läkare och övrig personal på alla kliniker, vårdavdelningar och mottagningar har tillräcklig kunskap i palliativ vård med sig från sina grundutbildningar. Detta varierar dock stort mellan olika utbildningsorter. Här skulle det behövas en nationell överenskommelse om rimliga miniminivåer för olika vårdutbildningar 23. För att allmän palliativ vård på sjukhus ska fungera optimalt behövs kompetens, strukturerat arbetssätt, vårdplatser och fungerande team. Ansvarig sjukhusspecialist behöver också aktivt medverka till att de palliativa behoven identifieras och en behandlingsstrategi formuleras (både möjliga palliativa insatser och insatser som inte är aktuella längre), med uppgift om vem som följer upp patienten framöver. Sjukhusspecialisten ska sedan kommunicera detta till patienten, de närstående och andra inblandade i vårdkedjan. Vårdkedjan inbegriper kommunal och regional primärvård. Varje länk (vårdanställd och verksamhet) i vårdkedjan måste se till att ta del av behandlingsstrategin, så att patienten får optimala vårdinsatser.
Dessutom behöver varje sjukhus, primärvårdsenhet och kommun i landet ha tillgång till stöd av specialiserade palliativa konsultteam inklusive palliativmedicinsk jourlinje med tillgänglighet 24 timmar per dygn. Dessa team med specialistkompetens består av läkare och sjuksköterska och ibland även kurator, och de kan stötta personalen i vården av patienter med komplexa behov genom ett praktiskt konsultarbete med gemensamma bedömningar av patienter. Tillgång till palliativt inriktade slutenvårdsplatser är av stort värde. Därutöver kan de palliativa konsultteamen genomföra utbildningsinsatser och ta fram fungerande rutiner, handledningsstöd och råd om när patienter bör remitteras till specialiserade palliativa enheter. Sedan 15–20 år tillbaka har man goda erfarenheter av denna modell i Storbritannien och det är numera en norm att sjukhus har specialiserade palliativa konsultteam på plats 2425.
Specialiserad palliativ vård
Det behövs en nationell grundstruktur för verksamheter inom specialiserad palliativ vård. Först och främst måste dessa verksamheter ha det formella uppdraget att stötta personer med komplexa palliativa vårdbehov, oavsett ålder, bostadsort, diagnos, vårdform och tid kvar att leva 6. Det måste vara behoven som styr så att uppdraget följer bestämmelserna i hälso- och sjukvårdslagen, 3 kap. § 1, om att de med störst behov ska prioriteras.
Specialiserad palliativ vård behöver vara tillgänglig dygnet runt, sju dagar i veckan. Det innebär minst tillgång till palliativmedicinsk telefonjour för legitimerad personal 26 (oavsett om patienten är inskriven eller ansluten till den specialiserade enheten eller inte) och tillgång till fysiskt besök av sjuksköterska.
Specialiserad palliativ vård måste också kunna hantera olika palliativa behov, både tidigt och sent i sjukdomsförloppet (även parallellt med fortsatt sjukdomsinriktad behandling), och därför kunna erbjuda ett komplett utbud av olika kontaktformer: palliativ öppenvårdsmottagning, konsultstöd, specialiserad palliativ slutenvård på sjukhus, palliativ slutenvård utanför sjukhus och specialiserad palliativ hemsjukvård 26. Det behövs arbetssätt inom allmän vård och specialiserad palliativ vård för att möta och omhänderta patienter med tidigt identifierade palliativa vårdbehov.
De flesta patienter med livshotande och obotliga sjukdomar kommer att vårdas i allmän palliativ vård. När personalen känner att deras kompetens och/eller resurser inte räcker för att möta patientens och de närståendes behov måste det finnas tillgång till specialiserad palliativ vård för konsultation (palliativt konsultteam) eller ett övertagande av vården (palliativ hemsjukvård eller slutenvård).
För att de specialiserade teamens kompetens ska användas optimalt bör uppdraget bara omfatta patienter med komplexa palliativa behov och livshotande tillstånd. Om teamen används till patienter med tydligt botbara sjukdomar riskerar den specifika kompetensen att gå förlorad, på grund av de stora skillnaderna i förhållningssätt och målsättningar med vården. Prioriteringsmässigt är risken uppenbar att patienter med botbara sjukdomar går före andra. Dessutom kan patienter med kurativt syftande behandling utveckla tillstånd som kräver helt annan kompetens än den som de specialiserade palliativa teamen besitter.
Palliativa konsultteam
Varje sjukhus, primärvårdsenhet och kommun i landet behöver ha tillgång till stöd av specialiserade palliativa konsultteam. Dessa team med specialistkompetens består av läkare och sjuksköterska och ibland även kurator, och de kan stötta personalen i vården av patienter med komplexa behov oavsett diagnos. De kan ge utbildningsinsatser och ta fram fungerande rutiner, handledningsstöd och råd om när patienter bör remitteras till specialiserade palliativa enheter De palliativa konsultteamen måste vara tillgängliga på sjukhusens vårdavdelningar, där regelbunden närvaro vid ronder är en förutsättning för gott samarbete 25. Konsultteamen måste också vara tillgängliga för primärvården samt ha möjlighet till gemensamma bedömningar av patienter inom primärvården och kommunala vårdformer.
För patienter med palliativa vårdbehov men ett relativt gott allmäntillstånd är palliativa mottagningsbesök ett bra komplement för bedömning och behandling av palliativa vårdbehov parallellt med fortgående sjukdomsinriktad behandling. Palliativ mottagningsverksamhet bedöms också vara en förutsättning för tidig integration av palliativa vårdinsatser hos patienter med komplexa behov och fortsatt sjukdomsinriktad behandling.
Konsultteamen bemannas minst av en läkarspecialist i palliativ medicin (100 %) och en sjuksköterska som är specialiserad i palliativ omvårdnad (100 %). Minst ett konsultteam ska finnas på alla sjukhus, och det kan serva en befolkning på 100 000 personer 26. Teamet bemannas sedan med fler tjänster beroende på upptagningsområdets befolkningsstorlek. Psykosocial kompetens och andra paramedicinska kompetenser (fysioterapeut, arbetsterapeut, dietist etcetera) kan också ingå i teamet.
Specialiserade palliativa hemsjukvårdsteam
De specialiserade palliativa hemsjukvårdsteamen måste tillsammans täcka hela den geografiska ytan, så att inga vita fläckar lämnas. Detta är huvudmannens ansvar. Graden av komplexitet i patientens och de närståendes behov ska styra vem som skrivs in i eller ansluts till specialiserad palliativ hemsjukvård, och när i det palliativa förloppet det görs. Allt fler studier pekar på vinster med att introducera det palliativa förhållningssättet tidigt i sjukdomsförloppet, till exempel via palliativ hemsjukvård, snarare än att vänta till livets absoluta slutskede 27. Vinsterna är färre vårddagar på sjukhus, färre intensivvårdsdagar, bättre livskvalitet för de sjuka, nöjdare närstående och möjligen även förlängd överlevnad.
Även ett specialiserat palliativt hemsjukvårdsteam måste av och till samarbeta med andra specialister för att kunna stötta personer med mer ovanliga sjukdomstillstånd. Det kan till exempel gälla sjuka barn och ungdomar för vilka det är självklart med stöd av pediatrisk expertis på konsultbasis. Stödet kan bestå av gemensamma hembesök, vårdkonferenser teamen emellan och/eller växelvis kontakter med patienten och de närstående. Låg ålder eller en mer sällsynt diagnos är inte ett skäl till att neka en patient specialiserat palliativt hemsjukvårdsstöd, enligt hälso- och sjukvårdslagen. Se vidare i Nationellt vårdprogram Palliativ vård av barn.
Specialiserad palliativ slutenvård
Specialiserad palliativ slutenvård finns i dag i två olika former med delvis olika förutsättningar och mål: enheter på sjukhus och slutenvårdsenheter utanför sjukhus/hospice. De specialiserade palliativa sjukhusenheterna har nära till sjukhusets olika resurser såsom röntgen, operation, laboratorier och andra specialister. Dessa enheter kan ha till uppgift att diagnostisera och behandla komplexa problem så snart som möjligt, och därmed möjliggöra att patienten återgår till vård i hemmet eller sitt kommunala boende. Detta resulterar då i relativa korta vårdtider och en mindre andel dödsfall på enheten.
Palliativa slutenvårdsenheter utanför sjukhus/hospiceenheter
Dessa enheter har på grund av det fysiska avståndet begränsade möjligheter att använda specifika sjukhusresurser. Målsättningen är även här att optimera patienternas livskvalitet och ge de närstående stöd. Ibland leder det till att patienten skrivs ut igen, men merparten av inlagda patienter avlider på enheten. Verksamheten har ett mer uttalat fokus på vård i livets slutskede. Organisatoriskt drivs de flesta hospice av separata stiftelser som har avtal med närliggande kommuner och regioner. Både specialiserade palliativa sjukhusenheter och slutenvårdsenheter utanför sjukhus/hospice fyller viktiga funktioner, och det bästa är om invånarna har tillgång till båda dessa vårdformer 14.
Tillgång till specialiserad palliativ vård
Beslutsfattare i kommuner och regioner ska se till att invånarna har tillgång till samtliga ovanstående former av specialiserad palliativ vård. Det är en styrka för den specialiserade enheten om alla verksamheter finns i samma organisation. Många patienter kan behöva kontakt med flera former av specialiserad palliativ vård, och samorganiseringen ökar kontinuiteten och underlättar informationsöverföring. Olika utförare kan väljas om man har gemensamma journalsystem och om utbudet är jämlikt tillgängligt utifrån behov 624.
Forskning inom palliativ medicin och vårdvetenskap
Det är lika viktigt med forskning inom palliativ medicin och vårdvetenskap som inom andra områden, för att garantera patienten bästa möjliga vård utifrån vetenskapliga evidens. Denna forskning omfattas också av samma juridiska och etiska regelverk som all annan forskning inom medicin, vård och omsorg. Att inkludera svårt sjuka patienter i vetenskapliga studier kräver dock särskilda hänsynstaganden, eftersom personerna ofta är i beroendeställning och kanske också är mentalt påverkade av sin sjukdom. Avsikten måste till exempel vara att skapa möjligheter till förbättringar för andra i samma situation. Forskningen är dock mycket viktig och man får inte låta sig avskräckas av att personerna har en livshotande sjukdom eller ett livshotande tillstånd så länge de inte tar skada. Det finns en pedagogisk uppgift i att utbilda personal om vikten av forskning kontra etiska frågeställningar. Personer med palliativa vårdbehov och deras närstående är ofta positivt inställda till att delta i studier 28.
Systematisk utveckling och kvalitetssäkring av den palliativa vården ska vara en naturlig del av arbetet vid enheter som vårdar patienter i palliativt sjukdomsskede, på samma sätt som inom andra områden 6. Specialiserade palliativa enheter har också ett ansvar för att tillhandahålla auskultationsplaceringar för både läkare och sjuksköterskor under grund- och vidareutbildning samt utbildningsplatser för blivande specialister inom palliativ medicin och palliativ vård, oavsett profession.
Kvalitetsunderlag för allmän och specialiserad palliativ vård
Det publicerade vårdförloppet för palliativ vård har kompletterats med dokumentet Kvalitetsunderlag för allmän och specialiserad palliativ vård, på uppdrag av NPO Äldres hälsa och palliativ vård. Syftet är att säkerställa att patienter som behöver palliativ vård har tillgång till allmän och specialiserad palliativ vård.
Dokumentet innehåller förslag på organisation och struktur för såväl allmän som specialiserad palliativ vård såväl regionalt som nationellt, och utgår ifrån den patientens palliativa vårdbehov samt närståendes behov
Beräkning av befolkningens palliativa vårdbehov
Behovet av palliativ vård i befolkningen är en viktig grund för samhällets planering av vårdresurser. Data från Svenska palliativregistret tyder på att drygt 80 % av alla dödsfall är förväntade 59. Det innebär att drygt 70 000 personer per år behöver vårdinsatser som kan rubriceras som palliativ vård under de sista veckorna eller månaderna i livet, och ibland även längre. En liknande andel har påvisats i en brittisk studie 60. För att alla ska få rätt vård i detta skede, oavsett ålder, diagnos, bostadsort eller vårdform, måste personalen ha tillräckliga kunskaper i palliativ vård för att möta patientens olika behov av stöd och symtomlindring 6.
Vissa patienter (och/eller deras närstående) har behov som överskrider vad personalen i den ordinarie vårdstrukturen (sjukhusavdelningar och mottagningar, primärvård och kommunala vårdformer) kan tillhandahålla. Det är då den specialiserade palliativa vården måste finnas tillgänglig som ett komplement och stöd. Hur stort behovet av specialiserad palliativ vård är beror på:
- vilken kompetens som finns inom den allmänna palliativa vården
- hur den palliativa vården är strukturerad och vilka resurser som finns
- hur stort upptagningsområdet är och hur lång restiden blir
- när i det livshotande sjukdomsförloppet som den specialiserade palliativa vården involveras, och för vilka diagnoser.
Nivå på palliativ kompetens
Nivån på palliativ kompetens inom allmän palliativ vård beror på innehållet i grundutbildningarna och omfattningen av fortbildningsinsatser och etablerade rutiner inom det palliativa området för vårdanställda i kommuner och regioner. Palliativ medicin och palliativ omvårdnad är inte ett självständigt tydligt ämne i många vårdyrkens grundutbildningar, vilket är en tydlig brist 61. Det gäller för läkarutbildningen på fyra av sju universitetsorter liksom grundutbildningarna till sjuksköterska, undersköterska, arbetsterapeut, fysioterapeut, socionom och dietist. Ju lägre grundkompetens inom det palliativa området, desto mer stöd behövs från specialiserade palliativa verksamheter.
Befintliga resurser
Den befintliga palliativa vårdens struktur och resurser spelar stor roll för det totala behovet av specialiserat palliativt stöd. Patienterna har rätt att välja var de vill vårdas, men det förutsätter att tillräckliga organisatoriska och kompetensmässiga palliativa resurser finns på plats 62. När det gäller patienter med mer komplexa vårdbehov behöver specialiserad palliativ slutenvård, specialiserad palliativ konsultverksamhet och specialiserad palliativ hemsjukvård finnas tillgänglig oavsett bostadsort, diagnos, vårdform och ålder. Dessutom måste vården identifiera patientens komplexa behov så att den specialiserade palliativa vården blir involverad.
Större tillgänglighet till specialiserad palliativ konsultkompetens innebär att fler kan få stöd tidigare i sjukdomsförloppet, oavsett var i vårdkedjan de vårdas. Det konsultativa förhållningssättet ger förutsättningar för kunskapsspridning som också gynnar andra patienter med livshotande sjukdomar inom den allmänna palliativa vården. Sammanfattat bedöms palliativa konsultteam vara kostnadseffektiva och ett viktigt komplement i vården av många patienter med palliativa behov 63.
Samtliga dessa specialiserade palliativa vårdformer bör finnas tillgängliga för hela befolkningen, oavsett var man bor, vilken obotlig diagnos man drabbats av eller hur gammal man är. Det som då enbart skulle styra är graden av komplexitet i patientens eller de närståendes behov, i relation till vad allmän palliativ vård kan hantera. Uppgifter från Svenska palliativregistret visar stor variation mellan regionerna när det gäller tillgång till olika former av specialiserad palliativ vård (8–28 % av alla dödsfall 59. Vad som är absolut ”rätt” nivå går inte bestämt att säga. I en brittisk studie 64 hade 21–52 % av patienterna fått specialiserad palliativ vård i någon form före dödsfallet. I en kanadensisk studie från delstaten Ontario var andelen nära 26 % 65.
Ett räkneexempel: Om 25 % av alla döende personer behöver specialiserat palliativt kompetensstöd, under kort eller lång tid, motsvarar det cirka 22 000 individer per år. Under 2021 rapporterades 10 000 dödsfall till svenska palliativregistret från specialiserade palliativa enheter för hemsjukvård och slutenvård. Ytterligare 3 000 personer som vårdades i allmän palliativ vård fick stöd av palliativa konsultteam 59. Det skulle kunna tolkas som att de nuvarande specialiserade verksamheterna bara når 59 % (13 000 av 22 000) av de patienter som skulle behöva detta kompetensstöd under livets sista veckor eller månader.
När behovet av specialiserade palliativa verksamheter ska beräknas måste också hänsyn tas till befolkningstäthet och restider. Ju glesare mellan invånarna och ju längre restider inom upptagningsområdet, desto högre bemanningsfaktor krävs per 100 000 invånare.
Önskvärda palliativa vårdinsatser
Var man är i sjukdomsförloppet och i samband med vilka diagnoser, spelar också roll för dessa beräkningar. Traditionellt har den palliativa vården främst begränsats till vård i livets slutskede, dvs. de sista dagarna, veckorna eller möjligen månaderna i livet, och varit mest inriktad på personer med cancersjukdom. I och med den moderna medicinens utveckling är det allt vanligare att patienter lever länge med sina obotliga sjukdomar, ibland i flera år. Allt fler studier pekar på fördelar med att den specialiserade palliativa vården involveras tidigt i förloppet, parallellt med konventionella vårdinsatser 6667. Palliativa vårdinsatser har också gett positiva effekter för andra diagnoser, till exempel svår hjärtsvikt 68, i form av lindrigare symtom, bättre livskvalitet och minskade kostnader 6970. En specialiserad palliativ mottagning på varje sjukhus är en strukturell förutsättning för att vården ska kunna erbjuda tidig palliativ konsultation parallellt med fortsatt sjukdomsinriktad behandling. Allmän tillgång till både palliativa mottagningar och konsultteam kommer förstås att öka behovet av specialiserad palliativ kompetens framöver – läkare, sjuksköterskor och andra vårdprofessioner.
Det är patientens behov som avgör om det behövs något specialiserat palliativt stöd. Ju komplexare behov, desto större anledning att kontinuerligt involvera den specialiserade palliativa vården. Denna involvering kan gå från telefonkonsultation till bedömning på plats och upprepade ställningstaganden vid besök på en specialiserad palliativ mottagning, och slutligen till att den specialiserade vården tar över vårdansvaret 6271.
Rekommendationer för dimensionering av specialiserad palliativ vård
I dag finns ingen generell svensk rekommendation för dimensionering av den palliativa vården. Det som finns är en rekommendation från European Association of Palliative Care (EAPC) 26 och en från den kanadensiska palliativmedicinska organisationen 62 som båda till stor del bygger på nuläget kompletterat med värderingar och konsensus bland experter.
De europeiska rekommendationerna 26 anger följande dimensionering som riktmärke:
- 8–10 specialiserade palliativa slutenvårdsbäddar per 100 000 invånare, som bemannas med 0,15 läkarspecialist per bädd och 1–1,2 sjuksköterska per bädd (för att kunna bemanna dygnet runt, alla dagar)
- ett specialiserat palliativt hemsjukvårdsteam per 100 000 invånare, med minst läkare, sjuksköterska och psykosocial kompetens, och helst också fysioterapeut, arbetsterapeut och dietist
- ett specialiserat palliativt konsultteam per sjukhus med 250 bäddar, och en specialiserad palliativ mottagningsverksamhet, samt stöd till inneliggande patienter oavsett klinik och till patienter i kommunala vårdformer
- tillgång till palliativmedicinsk kompetens 24 timmar om dygnet och 7 dagar i veckan, året runt.
De kanadensiska rekommendationerna 62 betonar vikten av att primärvården är en huvudaktör i den palliativa vården, och därmed vikten av stöd från specialiserad palliativ konsultfunktion vid behov. Vid de specialiserade enheterna anses sjuksköterska, kurator och läkare vara de mest centrala funktionerna. Man lyfter också att läkare i de specialiserade teamen måste ha minst 30 % av arbetstiden avsatt till icke patientrelaterat arbete såsom utbildning, administration (utvärdering, kvalitetsutveckling, rutiner, vårdprogram etcetera) och forskning. För sjuksköterskor och andra professionsföreträdare på specialiserade enheter menar man att andelen bör vara minst 10 % av arbetstiden.
Bemanningsriktlinjerna ska baseras helt på patienternas behov. Tillgänglighet dygnet runt betonas starkt.
Följande dimensionering anges som ett riktmärke i Kanada:
- Specialiserat palliativt konsultteam: För 25 remisser per månad behövs 1 läkare, 1 sjuksköterska och 0,5 kurator.
- Specialiserad sjukhusavdelning eller slutenvårdsenhet: 1 läkare per 5–6 bäddar. För 8–10 bäddar behövs dagtid 2 sjuksköterskor + 1 undersköterska, och kvälls- och nattetid behövs 2 sjuksköterskor.
- Specialiserad palliativ mottagning: 0,2 läkare, 0,2 sjuksköterska och 0,2 kurator per mottagningsdag + tid för icke patientrelaterat arbete 62.
Ovanstående rekommendationer baserar sig även på erfarenheter från andra länder. Dessa uppskattningar är troligen i underkant eftersom patienterna kan ha palliativa behov som ännu inte upptäckts.
I Storbritannien visar en nationell rapport att knappt 10 % av alla som dör vårdas inom specialiserad palliativ slutenvård och 20 % av palliativa hemsjukvårdsteam, medan 21 % får stöd av palliativa konsultteam eller vid specialiserade palliativa mottagningsbesök (samma person kan ha fått stöd av flera funktioner) 64.
Olika obotliga sjukdomars förekomst och dödstal
Varje år avlider cirka 90 000 invånare i Sverige, och 70 000 patienter behöver någon form av palliativ vård. En uppskattning är att upp emot 22 000 patienter behöver stöd av specialiserad palliativ kompetens under kortare eller längre perioder. Tabell 2 nedan visar antalet dödsfall 2023, enligt Socialstyrelsens dödsorsaksregister, till följd av någon av de vanligaste diagnoserna hos patienter som har palliativa vårdbehov.
Tabell 2. Översikt över olika obotliga sjukdomars förekomst och dödstal
|
Diagnoser |
Antal dödsfall 2023 enligt dödsorsaksregistret |
Ungefärligt antal nya fall/år enligt diagnosregisterdata |
|
Cancer |
23 687 |
Drygt 70 000 |
|
Demens |
10 133 |
20 000–25 000 |
|
Hjärtsvikt |
3 351 |
7 500 |
|
KOL |
2 953 |
12 000–15 000 |
|
Motorneuronsjukdom |
415 |
300–400 |
|
Summa |
40 539 |
|
För andra hjärt- och kärlsjukdomar än hjärtsvikt registrerades 24 176 dödsfall 2023, medan 6 099 personer avled i andra neurologiska sjukdomar än motorneuronsjukdomar, 3 623 personer avled i andra lungsjukdomar än kronisk obstruktiv lungsjukdom (KOL), 3 334 personer avled i matsmältningsorganens sjukdomar, cirka 2 500 personer vardera avled i infektionssjukdomar och diabetes, och 1 300 personer avled i njursjukdomar 72. Även bland dessa bör det ha funnits ett antal individer som hade så pass komplexa palliativa behov att de hade behövt specialiserat palliativt konsultstöd.
Förutom de cirka 22 000 av de patienter som årligen behöver stöd av någon form av specialiserad palliativ kompetens, vårdas majoriteten (dvs. cirka 50 000 patienter) uteslutande inom allmän palliativ vård.
Om palliativ vård tidigt ska integreras med annan konventionell sjukdomsinriktad vård, för cancerpatienter och andra grupper, krävs ytterligare förstärkning av palliativ kompetens och resurser. Målsättningen är att alla invånare ska kunna erbjudas ett förutsägbart och jämlikt utbud av palliativa vårdtjänster över hela landet, baserat på ovanstående fakta.
Figur 1. Ansvarsfördelning mellan allmän och specialiserad palliativ vård utifrån de palliativa behovens komplexitet
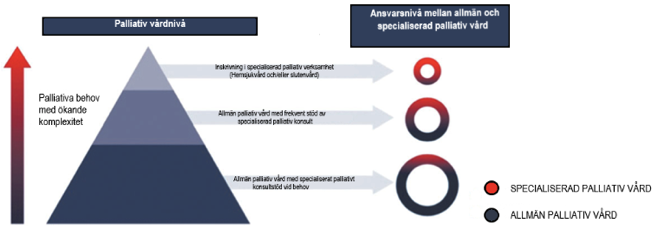
Källa: Palliative care Australia, Palliative Care Service Development Guidelines, 2018.
Figuren är översatt till svenska av kapitelförfattaren. Originaltitel: Relative involvement of primary team versus specialist team based on patient needs and complexity.
