När döden är nära
Rekommendationer
- Varje vårdenhet som vårdar döende patienter bör ha väl utarbetade rutiner för symtomlindring i livets slutskede. Rutinerna bör även omfatta existentiella och religiösa aspekter och stöd till närstående.
- Alla vårdenheter som vårdar döende patienter bör rapportera samtliga dödsfall till svenska palliativregistret, och regelmässigt lämna ut registrets närståendeenkät för löpande kvalitetsutveckling.
I detta kapitel presenteras en kort sammanfattning av viktiga vårdåtgärder i livets slutskede.
Flera olika kriterier kan vara relevanta för att identifiera att en person är vid brytpunkten till palliativ vård i livets slutskede. Med denna brytpunkt menas att patientens vård helt inriktas på symtomlindring. Vanligen bedöms patienten ha kort tid kvar i livet, kanske bara någon vecka. Det är viktigt att den medicinska bedömningen av patienten värderas kontinuerligt av vårdteamet, eftersom brytpunkten och diskussioner om målen för vården kan se olika ut för olika sjukdomsdiagnoser. De kriterier man brukar framhäva när döden är nära förestående, dvs. sent palliativt skede, är att patienten är sängbunden, har sväljningssvårigheter, endast kan dricka små mängder vätska, har försämrad cirkulation och andning och är medvetandesänkt och oklar i perioder 576.
Läkaren i samråd med övriga vårdteamet behöver gemensamt bedöma patienten, säkerställa symtomlindring samt samtala med de närstående om det faktum att döden är nära. Detta bör ha föregåtts av tidigare samtal vid allvarlig sjukdom. Vårdteamet runt patienten måste vara informerat om att patienten är döende. Patientens särskilda önskemål om vården i livets slutskede ska tas i beaktning, och man behöver respektera andliga och existentiella behov hos patienten och de närstående 577. Förhandsbeslut om behandlingsbegränsningar ska vara tagna tidigare i förloppet och informerade till patient och närstående.
Ofta kan den döende vara orolig och ”plockig”. Denna oro är inte alltid lätt att tolka och kan vara uttryck för till exempel smärta, ångest, konfusion, urinretention eller tarmtömningskänsla. Om patienten inte kan komma upp på toaletten bör man överväga tappning eller kvarliggande urinkateter. Mänsklig kontakt är viktig, och ofta är kända röster från närstående lugnande eftersom de ger trygghet. Små studier har visat att ljud kan ge utslag på mätningar av hjärnaktivitet, även hos patienter som är okontaktbara 578.
Nationell vårdplan för palliativ vård är ett exempel på en strukturerad vårdplan i livets slutskede och kan användas för att identifiera en döendes vårdbehov och säkerställa att vård och omvårdnad ges utifrån patientens behov 579.
Behandling av symtom i livets slutskede
Symtombilden i livets slutskede är ofta ungefär densamma oavsett bakomliggande sjukdom. Smärta, dyspné, illamående, ångest och konfusion dominerar. Som tidigare beskrivits blir smärta ett allt vanligare symtom ju senare i livet patienten befinner sig. Ångest och konfusion är viktigt att uppmärksamma, men också att särskilja eftersom det finns skillnader i behandlingen.
Många patienter beskriver en rädsla för livets slutskede och de hotfulla symtom som de föreställer sig. Det är viktigt att beskriva för patienten och de närstående att det finns god och etablerad symtomlindring att få och att det vanligaste förloppet är att patienten blir allt tröttare, sover mer och mer och till slut glider in i medvetslöshet. De flesta får en stillsam död.
För att på bästa sätt följa symtombilden hos en patient som kanske inte längre är helt vaken är standardiserad symtomskattning avgörande, se avsnitt 12.1.4 Symtomskattningsinstrument.
Smärta
Innan de når livets slutskede har många patienter fått läkemedel som ett led i behandlingen mot olika symtom såsom smärta, andnöd, illamående, oro och ångest. Symtomens intensitet varierar betydligt mellan individer, från lätta till outhärdliga. Patienterna har ofta fått behandling peroralt och i varierande doser. Många fruktar en smärtsam död, och smärta är ett vanligt symtom i livets slutskede. Prevalensen varierar, men enligt en publikation är det 66 % av cancerpatienterna i sen palliativ sjukdomsförlopp som upplever smärta 517 , medan andelen är 52 % i en annan studie som rör alla diagnoser i genomsnitt 580. Patienter som redan före döendet får behandling med opioider behöver oftast samma dygnsdos så länge de lever, eller till och med en ökad dos under de sista dagarna i livet.
Skattning av smärta är viktig även om patienten inte kan uttrycka sig i ord. Det finns validerade instrument för detta inom demensvården, och de används även inom palliativ vård 581. Vid bedömning av smärta är det också svårt att differentiera mellan smärta och oro, och detta kräver stor erfarenhet och kompetens hos den personal som vårdar döende patienter.
Läkemedel
Peroral medicinering är oftast inte lämpligt pga. sväljningsproblem, illamående, nedsatt absorption och eventuell obstruktion i mag-tarmkanalen. Läkemedel kan då i stället ges transdermalt, subkutant eller intravenöst. Rektal administration rekommenderas inte pga. obehag för den döende patienten, och likaledes avråds från intramuskulära injektioner som kan vara smärtsamma. En subkutan kvarliggande liten kateter kan läggas. Den behöver bytas efter 5–7 dagar eller vid hudirritation; det är viktigt med daglig kontroll av insticksstället 582.
Det bör finnas en individuell ordination av läkemedel som vid behov kan ges i injektionsform för att lindra smärta, illamående, ångest och rosslighet. Dessa läkemedel finns inom vissa vårdenheter som ett ”palliativt kit” eller ”trygghetsordinationer vid livets slutskede”, och de kan användas oavsett diagnos till den döende 582 583 584.
Smärta
Morfin är förstahandsvalet bland opioider och absorberas väl subkutant. Till opioidnaiva patienter, dvs. patienter som inte tidigare fått opioider, startar man med 2,5–5 mg morfin subkutant. Om patienten redan har regelbunden opioidbehandling måste injektionsdosen beräknas utefter tidigare dygnsdos. Den basala dygnsdosen långverkande opioid peroralt kan ges som fentanylplåster enligt en omräkningsguide. Alternativt omräknas den perorala dygnsdosen opioider till morfinekvivalenter, och halva denna dos ges som morfin subkutant varje dygn. Morfin ges då som kontinuerlig infusion, om det finns tillgång till en sprutpump eller liknande, eller så ges dygnsdosen i uppdelade doser var 4–6:e timme. Bolusdoser bör alltid finnas tillhands vid genombrottssmärta. Vid otillräcklig smärtlindrande effekt av 1–2 bolusdoser givna inom en timme bör man göra en ny smärtanalys och kontakta läkare för att justera behandlingen.
Oro och ångest
Mot oro, ångest och andnöd ges midazolam 5 mg/ml subkutant. Detta är ett sederande läkemedel, ett s.k. bensodiazepinderivat, som upptas bra subkutant och även buckalt. Startdosen vid subkutan administration kan vara låg, ibland bara 1 mg (Inj Midazolam 5 mg/ml 0,2 ml sc), och dosen upprepas var 15:e minut tills effekt uppnåtts. Den dos som gett önskad effekt bör vara vägledande nästa gång patienten behöver midazolam. Preparatets verkningstid är kort, och om patienten behöver täta doser kan midazolam ges i kontinuerlig infusion, subkutant eller intravenöst, och även blandas med morfin. Midazolam har även effekt mot kramper och har numera ersatt diazepam vid krampanfall i livets slutskede. För snabb effekt ges då midazolam buckalt i munnen i doser på 5–10 mg i förfylld spruta 366.
Andnöd
Vid andnöd kan icke-farmakologiska åtgärder vara lindrande, såsom höjd huvudända, lägesändring eller fläkt som är riktad mot ansiktet. Syrgas kan prövas vid hypoxi (saturation <90 %) om det finns tillgängligt. Rosslig andning är ett vanligt symtom hos döende Första åtgärden är alltid lägesändring av patienten. Vidbehovsläkemedel såsom glykopyrron, kan ha viss effekt.
Illamående
Mot illamående används Inj.Haloperidol 5 mg/ml 0,2 ml. I detta läge bortser man från interaktioner och långtidsbiverkningar av neuroleptika eftersom det rör sig om få doser och kort tids behandling. Vid uttalad förvirring och delirium behöver patienten högre doser haloperidol, och det bör då ordineras särskilt av den ansvariga läkaren. Närvaro och trygghet är extra viktigt för döende och förvirrade patienter.
Exempel på trygghetslåda
En så kallad trygghetslåda kan innehålla
- morfin 10 mg/ml subkutant eller intravenöst vid behov (individuell dosering)
- furosemid 10 mg/ml 2–4 ml subkutant eller intravenöst vid behov
- glykopyrron 0,2 mg/ml 1–2 ml subkutant vid behov
- haloperidol 5 mg/ml 0,2 ml subkutant vid behov (upp till 1ml sc vid konfusion)
- midazolam 5 mg/ml 0,25–0,5 ml subkutant vid behov (individuell dosering).
Om vårdteamet inte har tillräcklig kompetens för att uppnå god symtomlindring bör annan expertis konsulteras, såsom ett specialiserat palliativt team, ett smärtteam, en andlig företrädare, paramedicinsk expertis eller en annan sjukhusenhet. I vissa fall kan palliativ sedering vara nödvändigt i livets slutskede om symtomlindring inte ger adekvat effekt, se avsnitt 19.3 Palliativ sedering.
Omvårdnad av den döende patienten innefattar regelbunden observation av symtomlindring enligt ovanstående men även god munvård och bedömning av hud och eventuella trycksår 579.
Törst och muntorrhet bör inte behandlas med intravenös vätska i detta skede på grund av risk för andnöd och lungödem, se Kapitel 10 om kloka palliativa val. Urinkatetrisering, alternativt tappning, kan göras vid misstanke eller tecken på urinretention eftersom detta kan skapa obehag som gör det svårt för patienten att komma till ro. Mänsklig närvaro är en viktig del i vården, liksom att stödja de närstående. Kvaliteten av vården bör regelbundet utvärderas och förbättras 585.
Vak
Rekommendationer
- Patienter som vårdas i livets slutskede ska kunna erbjudas närvaro av personal, så kallat vak, oavsett var patienten vårdas.
- Den som vakar bör vara personal som känner patienten väl och har möjlighet att kontakta sjuksköterska för symtomlindring.
- Det är viktigt att personalen är lyhörd för den döendes och de närståendes önskningar.
Alla patienter har rätt att möta döden på ett värdigt och tryggt sätt. Vid ett förväntat dödsfall ska ingen behöva dö ensam. Om de närstående inte kan eller orkar vaka över en patient i livets slutskede ska de erbjudas vak oavsett var patienten vårdas. Bäst är att låta den personal som känner patienten väl få denna uppgift och låta eventuell extra personal sköta den ordinarie vården. Vårdgivaren bör om möjligt se till att närstående kan finnas hos den döende, exempelvis genom möjlighet att sova kvar. Det bör finnas rutiner för vak inom alla vårdformer där döende patienter vårdas, eftersom behovet kan uppstå tämligen akut. Det är viktigt att den som vakar är uppmärksam på snabba försämringar hos patienten och kan kontakta sjuksköterska för symtomlindring.
Att vara lyhörd för patientens önskningar är avgörande inom palliativ vård. Om patienten inte kan uttrycka sina önskningar, bör man rådfråga närstående. Hörsel och känsel är sinnen som bevaras länge och har stor betydelse för den döende. Vissa patienter har stark integritet och vill inte att man rör dem. Därför är det viktigt att vårdpersonalen alltid informerar om vad som sker, till exempel vid omvårdnadsåtgärder, även om patienten är okontaktbar, eftersom hörseln är ett av de sista sinnena som försvinner.
Palliativ sedering
Palliativ sedering är en avsiktlig sänkning av en patients medvetande i livets slutskede, för att lindra ett lidande som inte bedöms kunna lindras tillräckligt med andra metoder. Denna behandling förutsätter hög kompetens i vårdteamet och ingår organisatoriskt i specialiserad palliativ vård. Palliativ sedering syftar varken till att förlänga eller förkorta patientens liv.
Palliativ sedering kan ges intermittent eller kontinuerligt fram till patientens död, inom slutenvården eller i hemmet. Sedering av patienter när ventilationsstöd avvecklas (antingen på intensivvårdsavdelning, inom slutenvård eller i hemmet) kan räknas som palliativ sedering eftersom den ges i syfte att lindra patientens symtom i anslutning till döendet. Ofta kan man inleda med ytlig och/eller intermittent sedering som sedan övergår i kontinuerlig sedering om patienten har behov av det.
Följande är exempel på situationer som inte bör räknas som palliativ sedering (och som inte följer definitionen ovan):
- administrering av lugnande och smärtstillande läkemedel som har sedering som biverkan men som inte syftar till att sedera patienten
- administrering av läkemedel som ges för att möjliggöra ordinär nattsömn, exempelvis en insomningstablett eller lugnande medicin till natten
- sedering för andra syften, exempelvis för att möjliggöra intubering på intensivvårdsavdelning i samband med planerad organdonation
- sedering för att kunna genomföra ingrepp i livets slutskede (till exempel palliativt syftande kirurgiska ingrepp)
- behandling med läkemedel som inte påverkar vakenhetsgraden, även om patienten inte är vaken. Vakenhetssänkningen bedöms då orsakas av sjukdomen och döendet, inte av läkemedel.
Preparatval och monitorering
Symtomlindrande läkemedel såsom opioider och neuroleptika ska inte medvetet överdoseras för att sänka vakenheten eftersom det innebär risk för oönskade biverkningar, till exempel konfusion, hallucinos eller illamående. Vid palliativ sedering är intentionen att sänka vakenhetsgraden, och lämpliga läkemedel för detta syfte ska användas.
Både intermittent och kontinuerlig sedering kan vanligen genomföras med midazolam. Det sederingsdjup som eftersträvas ger god symtomlindring samtidigt som man undviker en onödigt djup medvetandesänkning. Ibland kan propofol utgöra ett alternativ. Propofol ska i första hand reserveras för patienter som vårdas inom slutenvård eller på specialiserad palliativ vårdenhet. Övriga preparat som har använts för palliativ sedering är dexmedetomidin ,midazolam samt levomepromazin. I sällsynta fall då kontinuerlig djup palliativ sedering ges i patientens bostad eller på ett särskilt boende ska ett specialiserat palliativt vårdteam ansvara för behandling och monitorering. Det ska finnas adekvat kompetens rörande behandlingen i teamet så att god säkerhet bibehålls under hela dygnet. Parallellt med sederingen bör annan tillräcklig symtomlindring ges, exempelvis smärtlindrande medel.
Vid kontinuerlig sedering krävs god tillsyn av den symtomlindrande effekten och tecken till biverkningar. Behandlingen ska monitoreras och utvärderas genom validerade instrument som främst mäter sederingsdjup och symtomfrihet och som inte innebär några ytterligare provtagningar, blodtrycksmätningar eller saturationsmätningar.
Grunder för ställningstagande och samråd
För att få tillgång till palliativ sedering ska patienten befinna sig i livets slutskede och lida av svåra och refraktära symtom, det vill säga symtom som inte går att lindra tillräckligt på annat sätt. Lidandet kan vara av olika slag, och både fysiskt, psykiskt, socialt och existentiellt lidande förekommer i livets slutskede. Ofta är lidandet multifaktoriellt och omfattar samtliga dimensioner.
Kontinuerlig djup palliativ sedering kan övervägas om patienten befinner sig i livets absoluta slutskede. En vanlig gräns i olika riktlinjer är 2 veckor, men det är förstås svårt att förutspå exakt hur länge patienten kommer att överleva. Bedömningen att patienten befinner sig i livets slutskede (dvs. sista veckorna i livet) bör vara baserad på sjukdomsförloppet och observerade tecken på att döendeprocessen är inledd.
Palliativ sedering bygger på ett medicinskt ställningstagande av en specialistläkare i palliativ medicin som har god kännedom om patienten. Ställningstagandet grundas på en medicinsk indikation som utgår från patientens upplevelse och beskrivning av sina symtom men även på en objektiv bedömning av hur symtomen ger patienten sämre livskvalitet. Vården har inte skyldighet att ge palliativ sedering enbart baserat på patientens önskemål men måste vara lyhörd för patientens behov. Det kan utgöra en trygghet för patient och närstående att veta att det finns behandling att tillgå om symtomen skulle bli svårbehandlade med de mer konventionella metoderna och att behandlingen anpassas efter det aktuella behovet.
Inför ett ställningstagande om palliativ sedering bör man samråda med annan legitimerad yrkesperson inom hälso- och sjukvården, som har god kännedom om patienten. Om möjligt ska detta vara ytterligare en specialistläkare i palliativ medicin så att det kan säkerställas att samtliga konventionella metoder för symtomlindring är uttömda. Samråd och konsultation med en anestesiolog eller annan specialist kan utgöra ett steg i processen för att bedöma att andra behandlingsalternativ verkligen är uttömda, samt för att säkerställa kvalitet i form av preparatval och monitorering.
I normalfallet anses inte vare sig HLR eller fortsatt artificiell tillförsel av vätska eller näring gagna patienten i detta skede, men sådana ställningstaganden ska göras oberoende av ställningstagandet om sedering, och eventuella insatser behöver anpassas till patientens behov och förutsättningar.
Samråd med patient och information till närstående
Kontinuerlig djup palliativ sedering till livets slut innebär, utöver komplikationsrisken, att patienten tappar förmågan att interagera med sin omgivning ända in i döden. Det är alltså ett stort beslut och både patienten och läkaren behöver vara medvetna om vilka värden som står på spel. Patienten är dessutom sederad under en längre tid, och med annan indikation än exempelvis vid en operation, så kravet på informerat samtycke till sederingen och till alla sannolika åtgärder och effekter under pågående sedering behöver tas på stort allvar. Om det inte går att få ett informerat samtycke ska man säkerställa att palliativ sedering är i patientens bästa intresse. Om möjligt ska det i sådana fall grundas på ett förmodat samtycke, det vill säga stämma med vad man tror att patienten hade velat. Det senare kan i vissa fall vara svårt att veta, men närstående kan ge viktig information. Det optimala är att planera i förväg medan patienten fortfarande har bibehållen beslutsförmåga.
Närstående bör informeras om ställningstagandet, förutsatt att patienten inte motsätter sig detta, eftersom det kan innebära en stor förändring i deras sista tid med patienten om hen är okontaktbar ända fram till dödsögonblicket. Närstående har dock ingen rätt att påverka beslutet i någon riktning så länge patienten själv har kunnat vara delaktig. Närstående behöver få tillfälle att vara nära och ta avsked av patienten. I efterlevandesamtal med närstående kan man också gärna ta upp hur de upplevde tiden då patienten var sederad.
Dokumentation
Både beslutet om palliativ sedering och behandlingsgången ska dokumenteras, med information om nedanstående punkter:
- patientens huvuddiagnos
- refraktära symtom som utgör indikation för palliativ sedering
- uppskattad kvarstående livstid
- önskat sederingsdjup, beroende på indikationen
- planering för hur sederingsnivån ska bedömas och följas upp och vem som tar ansvaret
- andra medicinska behandlingar och omvårdnadsåtgärder som har provats
- kontakt med annan specialistläkare i palliativ medicin och eventuellt med anestesiläkare
- läkemedel som patienten behandlas med i nuläget samt administrationssätt
- eventuella behandlingsbegränsningar under sederingen
- intermittent eller kontinuerlig sedering
- om intermittent, hur länge behandlingen ska fortgå
- palliativ vårdnivå: allmän, specialiserad, specialiserad palliativ medicinsk konsultinsats
- vårdplats: eget hem, särskilt boende i kommunen, akutsjukhus, specialiserad palliativ vårdavdelning, annan slutenvårdsavdelning
- läkare som är patientens fasta vårdkontakt
- uppgift om vem som fattar beslut om sedering, och i samråd med vem.
Skiljelinje mot dödshjälp
Palliativ sedering går ut på att lindra lidande och inte att förkorta patientens liv, och är därmed något helt annat än dödshjälp. Även läkemedelsdoser, eftersträvat sederingsdjup och monitorering skiljer sig åt mellan palliativ sedering och dödshjälp. Om patienten i samband med palliativ sedering inte får den vård och omsorg som behövs för att leva tills sjukdomen leder till döden skulle det kunna utgöra dödshjälp. Palliativ sedering enligt definitionen i detta avsnitt har dock inte visat sig förkorta livet på patienten.
586 587 588 589 590 591 592 593 594 595 596 597 598
Figur 7.Algoritm för palliativ sedering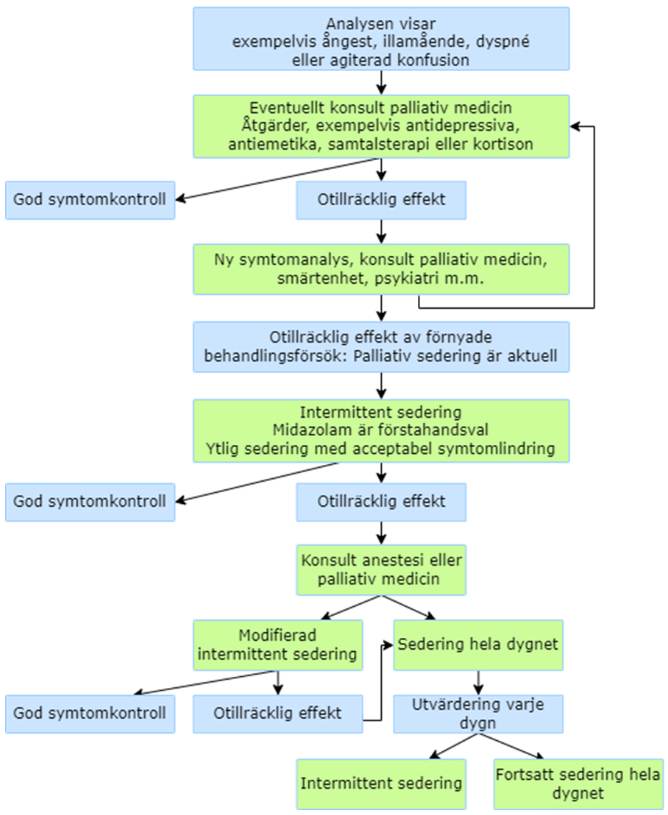
Efter dödsfallet
Åtgärder efter dödsfallet
Att fastställa när döden har inträtt är en läkaruppgift. Enligt Socialstyrelsens författningssamling (SOS FS 2005:10, kap. 3 § 1–2) ska fastställandet av en människas död göras vid en klinisk undersökning där alla följande kriterier ska vara uppfyllda: ingen palpabel puls, inga hörbara hjärtljud, ingen spontanandning och ljusstela, ofta vidgade pupiller. Den läkare som skriver dödsbeviset ansvarar för att ett dödsorsaksintyg skrivs. Dödsbeviset skickas till Skatteverket inom tre arbetsdagar, och dödsorsaksintyget till Socialstyrelsen inom tre veckor. Om en klinisk obduktion anses behövas ska man be de närstående om lov, även om de inte kan vägra obduktion. Läkaren ansvarar för att den avlidne är identifierad och förses med identitetsband.
Vid förväntade dödsfall kan den kliniska undersökningen göras av legitimerad sjuksköterska om en läkare kort tid före dödsfallet har undersökt patienten och bedömt att patienten är i livets slutskede. Efter dödsfallet kontaktas läkaren som skriver dödsbevis och ansvarar för att ett dödsorsaksintyg skrivs.
Det är läkaren som ansvarar för att ta reda på om den avlidne har något explosivt implantat samt ska begära att det tas ut. Om den avlidne bär på någon känd smitta såsom Jacob Creutzfeldts sjukdom eller hiv ska detta anges på bårhusremissen som följer med den avlidne till bårhuset 322.
Rutiner för omhändertagande av den avlidne och de närstående bör finnas på alla enheter som vårdar döende patienter. Vårdas den döende i det egna hemmet bör man i god tid före förväntat dödsfall informera de berörda enheterna om vem som ska tillkallas när döden inträffat. I Vårdhandboken finns en detaljerad, praktisk beskrivning av hur man tar hand om den döda kroppen och hanterar de närståendes avsked samt avslutande rutiner, se Dödsfall och vård i livets slutskede (vardhandboken.se).
Utgångspunkten är att ta hand om den avlidne så värdigt som möjligt, med respekt och empati. Ibland har den avlidne före sin död förmedlat vad som är viktigt vid dödsfallet. Om inte får man fråga om de närstående har speciella önskemål. Det kan gälla kulturella eller religiösa aspekter eller andra mer privata önskemål. Sådana uppgifter ska dokumenteras. Det är inte möjligt att här ge en detaljerad beskrivning av olika religioners och kulturers seder i samband med dödsfall, och tillämpningen av seder och bruk varierar dessutom mellan familjer. Därför är samtalet med de närstående så viktigt.
Samtal med närstående bör ske i samband med dödsfallet. Många får dock frågor och funderingar först senare och efter begravningen, så de närstående bör alltid erbjudas efterlevnadssamtal.
Det är viktigt att de närstående får möjlighet att ta farväl av den avlidne, även om de inte är närvarande vid dödsögonblicket. Ett personligt avsked kan arrangeras vid ett senare tillfälle, då med hjälp av begravningsbyrå. Men ingen ska tvingas se den avlidne mot sin vilja, och det kan finnas tillfällen då det inte är möjligt på grund av kroppens skick. Kroppen bör ställas i ordning med samma omsorg även om ingen närstående ska komma och ta avsked 226.
Det är sjukvårdens ansvar att den avlidne förs till bårhus och rutiner för detta skiljer sig åt lokalt. Oftast är det dock inte så bråttom.
Det som påminner om sjukdom och behandling ska avlägsnas, till exempel infarter och sonder. Kroppen ska tvättas och kläs på ett värdigt sätt enligt den dödes eller familjens önskemål. Rutiner för att ta bort pacemaker och andra implantat skiljer sig åt lokalt men det är läkarens ansvar att se till att detta åtgärdas före eventuell kremering.
Transport av kroppen
Den avlidne kan vara kvar på sjukhuset eller boendet en kortare tid, i enlighet med vad som gäller i lokala anvisningar. Närstående bör få möjlighet att ta ett sista farväl.
På sjukhus ombesörjs transporten av kroppen oftast av vaktmästare. Vid dödsfall på vård- och omsorgsboende, annan enhet utanför sjukhus och i hemmet finns lokala rutiner för transport till kylrum. De närstående kan kontakta en begravningsbyrå för kistläggning på plats (kistläggning i hemmet) och sedan transport till en bisättningslokal.
Begravning
Begravningsavgift betalas av alla som är folkbokförda i Sverige och som har kommunal beskattningsbar inkomst. Denna täcker bland annat kostnaden för bisättning, kremering, begravningsceremoni i kyrkan eller begravningsceremoni utan religiösa symboler, gravsättning och gravplats i 25 år. Dödsboendet står för kostnader som till exempel rör transport till bisättningslokal, kista, gravsten och tjänster av begravningsbyrån. Saknas pengar i dödsboet gör folkbokföringskommunen en bedömning av hur mycket pengar dödsboet kan få hjälp med.
