Bildtagning
Mammografisjuksköterskans kompetens och utbildning
Krav och kompetens
Strålskyddslagen och Strålsäkerhetsmyndighetens föreskrifter ställer krav på att bildtagande personal har den kompetens som behövs så att undersökningen utförs på ett sätt som ur strålskyddssynpunkt är tillfredsställande för både patienter, personal och eventuella personer som deltar för att ge hjälp eller stöd (strålskyddslag 2018:396, SSMFS 2018:5) 9293. Vid bildtagning behövs bland annat kunskap om vilka faktorer som påverkar bildkvaliteten och stråldosen så att man får önskad diagnostisk information med så låg stråldos som möjligt. Röntgensjuksköterskor har formell kompetens men ska genomgå utbildning i bröstpositionering och användning av mammografiutrustning innan de utför arbetsuppgifter på egen hand. Vid behov kan screeningenheten utbilda allmänsjuksköterskor i strålskydd och bildtagning. I vårdprogrammet används mammografisjuksköterska som ett samlat begrepp av dessa yrkesgrupper.
Om mammografisjuksköterskan har delad tjänstgöring mellan mammografiavdelningen och annan avdelning, arbetar deltid eller är timanställd, bör arbetet på mammografienheten vara av den omfattningen att bildkvaliteten inte sjunker. För att utvärdera och upprätthålla kompetens och god bildkvalitet rekommenderas ett systematiskt kvalitetsarbete med återkommande individuell återkoppling 9495.
Upplärning i bildtagning
Det bör finnas en lokalt upprättad, skriftlig läroplan som utgår från det nationella vårdprogrammet för bröstcancerscreening med mammografi. Utbildning i bildtagning sker under handledning.
Målet med utbildningen i bildtagning är att få god bildkvalitet till låg stråldos. I utbildningen ingår kriterier för de olika mammografiprojektionerna, vikten av reproducerbarhet av undersökningen mellan olika screeningomgångar och en god presentation av undersökningens olika bilder samt förmåga att avgöra om en bild är bedömbar och vad som är relevant information för dem som ska granska undersökningen (se avsnitt 12.4 Screeninggranskning).
Undersökning med mammografi
Det finns flera faktorer som påverkar bildkvaliteten och stråldosen, men en förutsättning är att kvinnan kan och vill medverka vid undersökningen. Kvinnans anatomi, rörelseförmåga och hälsotillstånd kan påverka möjligheten till optimal bildtagning, och det behövs god kommunikation mellan mammografisjuksköterskan och kvinnan för att få bilder med hög kvalitet.
Bemötande
Mammografisjuksköterskans bemötande är avgörande för kvinnans upplevelse av screeningen. Personalen ska skapa en vänlig och professionell atmosfär där kvinnan känner sig trygg och kan slappna av. Under tiden ska mammografisjuksköterskan informera, dokumentera och kunna svara på frågor. Oftast är undersökningstiden begränsad, så detta ställer höga krav på närvaro, effektiv kommunikation och lyhördhet.
Information vid undersökningstillfället
Kvinnor som kommer på sin första screeningundersökning bör informeras om syftet med screeningsprogrammet, och få en översiktlig beskrivning av det. Vid varje undersökningstillfälle ska kvinnan informeras om hur undersökningen går till, hur viktig kompressionen är och att hon ska stå stilla och vara avslappnad vid bildtagning. Personalen ska även förklara att kvinnan ska söka vård om hon får nytillkomna symtom från brösten, och inte vänta till nästa screeningomgång. Mammografisjuksköterskan ska vidare förklara hur och när kvinnan får svar på screeningundersökningen samt ge uppskattad tid till nästa screeningomgång eller meddela om det var sista screeningomgången. Vid sista screeningomgången ska kvinnan även få information om att söka vård vid nytillkomna symtom.
Bröstschablon och frågeformulär
Relevant klinisk information från screeningbesöket ska lämnas till granskande läkare med hjälp av en bröstschablon och ett frågeformulär i picture archiving and communication system, PACS (figur 2).
Figur 2. Bröstschablon och frågeformulär
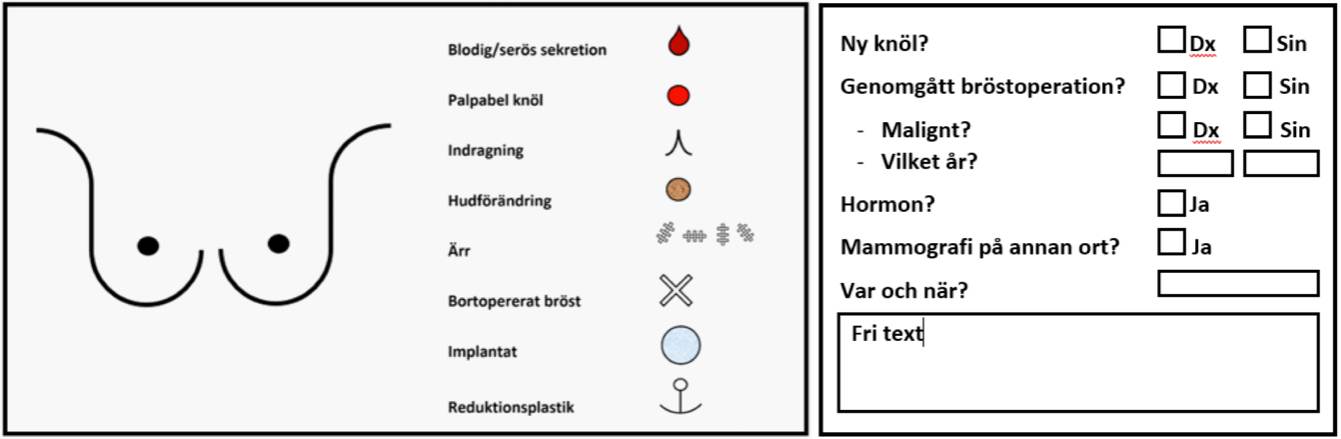
Bildtagande personal gör en visuell inspektion av brösten i samband med screeningundersökningen, helst när kvinnan står upp med lyfta armar. På en bröstschablon markeras fynd som kan påverka granskningen eller tala för bröstcancer, såsom tidigare kirurgi, hudförändring, indragning eller eksem. Alla kvinnor ska tillfrågas om eventuella symtom från brösten, och på schablonen noteras symtom som kan tyda på bröstcancer. Sådana symtom kan vara knuta i bröstet eller i armhålan, förstorat och hårt bröst, tecken på inflammation med rodnad i huden, med eller utan apelsinhud, indragning i huden eller bröstvårtan, samt blodig eller klar sekretion från bröstvårtan. Vid symtom från bröstet kan personalen också göra en förenklad klinisk undersökning.
I frågeformulärets fritextfält kan ytterligare relevant information noteras, såsom symtomduration eller att kvinnan fått information om att vända sig till vårdcentralen om hon uppgett symtom och inte blir återkallad. Brist på sådan information kan medföra att kvinnan blir återkallad i onödan. Informationen ska vara kortfattad och utan icke vedertagna förkortningar. För att underlätta rapporteringen kan personalen ha tillgång till standardformuleringar med vanligt förekommande relevant information såsom indragen mamill eller trattbröst. Standardformuleringar underlättar arbetet för bildtagande personal och minskar variationen i fritexten, vilket bidrar till att granskande läkare får tydlig information.
Undersökningsteknik
Projektioner
Mammografi vid bröstcancerscreening innefattar två projektioner per bröst: kraniokaudal (CC) och mediolateral-oblik (MLO). De två projektionerna kompletterar varandra. MLO ger mest omfattande avbildning av bröstets anatomi, inklusive en del av axillen, men övre mediala kvadranten är inte alltid fullgott visualiserad. CC-projektionen ger bättre avbildning av mediala delen av bröstet.
Bildgranskningen är enklare och säkrare om bilderna är positioneringstekniskt uniforma mellan screeningomgångarna, oavsett vem som har tagit bilderna. För god reproducerbarhet av undersökningen mellan screeningomgångarna krävs att positioneringskriterierna följs.
Generella bildkriterier och positionering
- Mammografibilderna ska vara märkta med kvinnans namn och personnummer, sidoangivelse och uppgift om projektion.
- Smycken, kläder och glasögon bör avlägsnas. Andra kroppsdelar såsom näsa, käke och hår ska inte vara med i bildfältet.
- Bilderna ska tas utan hudveck. Ett hudveck vid bildtagning kan ge upphov till smärta, och vid granskning kan det misstolkas som en indragning.
- Kompressionen ska vara tillräcklig för att minska stråldosen och få god bildkvalitet (se 11.3.5 Bröstkompression).
- Korrekt positionering är viktigt för att få god visualisering av bröstet och reproducerbara bilder mellan screeningomgångar (se bilaga för positioneringsteknik; Positionering).
- Inadekvata bilder bör tas om (se 11.6 Omtag av bilder).
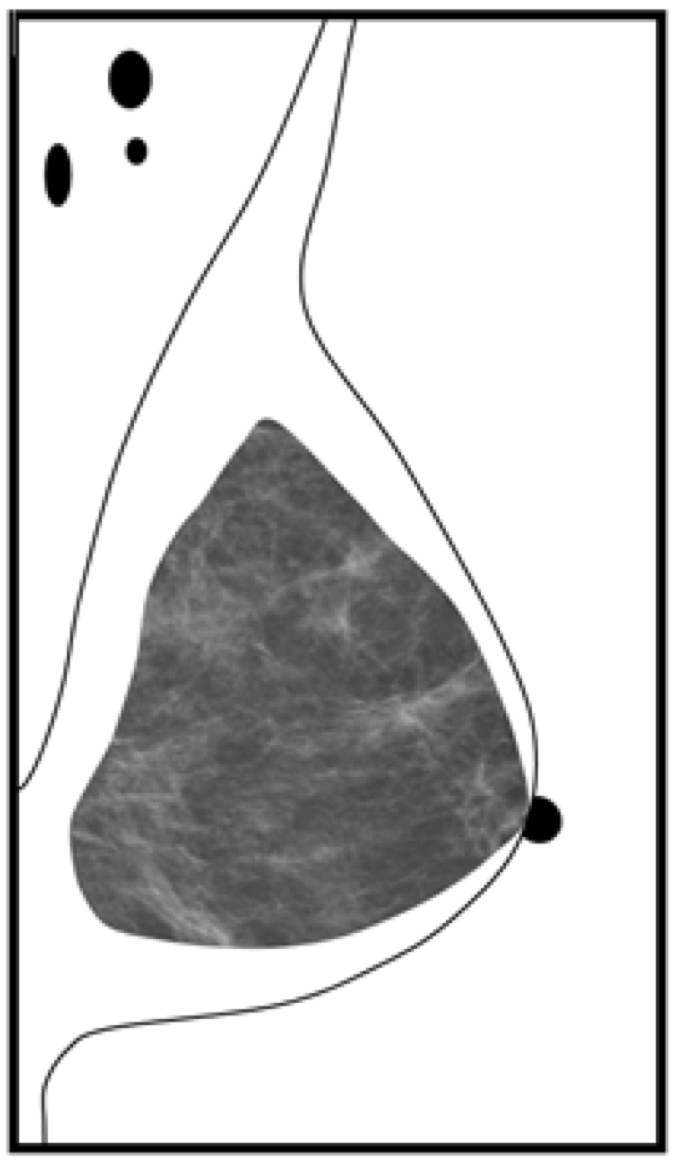
Kriterier för kraniokaudal positionering
- Bröstet ska vara väl framdraget och centrerat på detektorplattan.
- Pektoralismuskeln ska helst vara synlig. Om det inte är möjligt ska den retroglandulära fettvävnaden vara visualiserad.
- Mamillen ska vara i profil.
- Mediala övergången ska vara synlig.
- Laterala övergången ska vara med så långt det är möjligt.
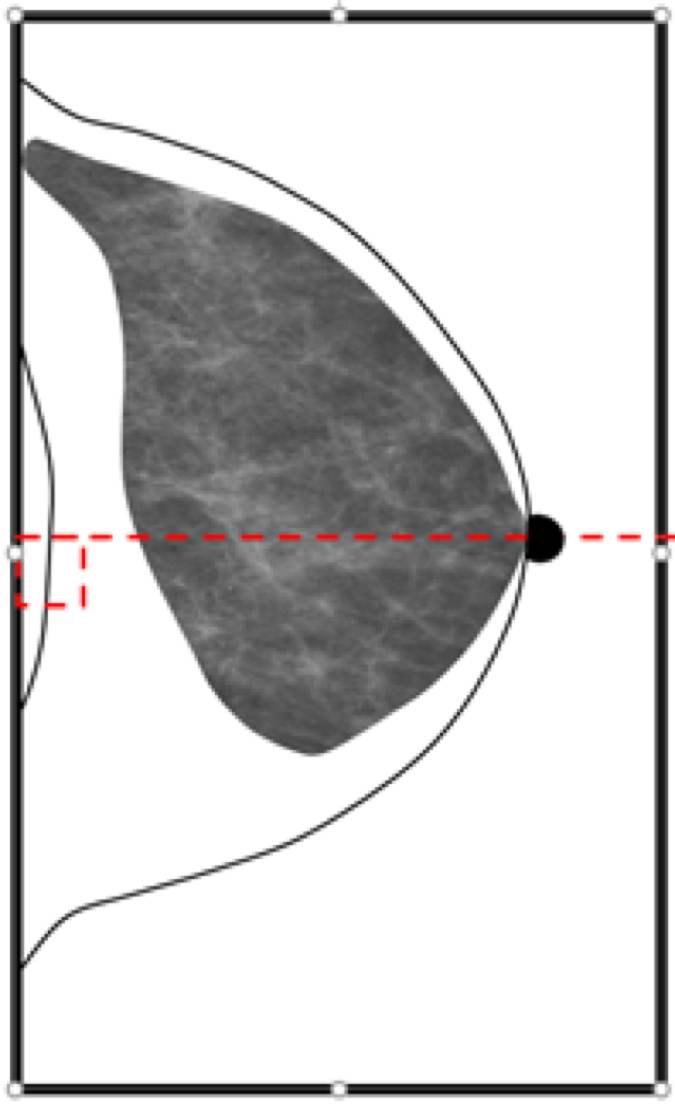
Kriterier för mediolateral-oblik positionering
- Bröstet ska vara väl framdraget så att det retroglandulära fettet visualiseras.
- Pektoralismuskeln ska vara avslappnad och visualiseras ned till mamillnivå.
- Mamillen ska vara i profil.
- Den inframammara övergången ska vara synlig.
- En så stor del av axillen som möjligt ska visualiseras.
- Som riktmärke bör gradantal vid vinkling vara mellan 45 till 60 grader.
Bröstkompression
Bröstkompression leder till bättre bildkvalitet genom att separera vävnadstrukturer och minska rörelseoskärpa. Dessutom bidrar kompressionen till minskad stråldos och minskad mängd sekundärstrålning, vilket i sin tur leder till bättre bildkvalitet.
Pålagd kraft vid kompression mäts i enheten Newton (N). Den kraft som appliceras vinkelrätt på en given area ger upphov till ett tryck och mäts i enheten kilopascal (kp). Kraftens fördelning är relaterad till bröstets area och trycket blir följaktligen mindre i ett stort bröst än i ett litet bröst. Tryckfördelningen påverkas också av bröstets täthet (densitet) och hur den täta vävnaden är fördelad i bröstet. Ett bröst med hög täthet är kompakt och får oftast mindre kontaktyta än ett bröst med låg täthet. Kraften fördelar sig därför sämre vid hög täthet och trycket blir högre. Även pektoralismuskelns storlek och läge påverkar tryckfördelningen, framför allt i MLO-projektionen. Kompressionskraften ska därför anpassas till individen.
Komprimerad brösttjocklek mäts i millimeter (mm). Komprimerad brösttjocklek används av röntgenutrustningen för att anpassa exponeringsparametrar vid bildtagning. Den används även vid stråldosberäkningar, i urval för diagnostiska standardnivåer (DSN) och i kvalitetskontroller.
Adekvat kompression och kompressionsplatta
Bröstkompression kan för en del kvinnor upplevas som obehagligt och smärtsamt 96. Därför bör kompressionen göras i dialog med kvinnan, och hennes smärtupplevelse bör alltid respekteras. En smärtsam undersökning kan göra att kvinnan inte vill delta igen samt öka risken för rörelseoskärpa och omtag.
Det finns inga evidensbaserade riktlinjer för hur mycket bröstet ska komprimeras. Europeiska riktlinjer anger att bröstet ska vara ordentligt komprimerat, men inte mer än vad som är nödvändigt för att uppnå god bildkvalitet 94. Lämplig kompression beror inte bara på tillräcklig kraft och bröstets förmåga att komprimeras utan även på bröstpositioneringens kvalitet. Bristfällig positionering kan också leda till att högre kompressionskraft än nödvändigt används. En tumregel är att inte applicera mer kraft om bröstet inte längre minskar i tjocklek. Varje pålagd 10 N (1 kg) bör minska tjockleken med minst 1 mm, annars bör kompressionen avslutas. Kompressionen bör vara mindre för kvinnor med implantat, eller med inopererad medicinsk utrustning (t.ex. pacemaker).
Kompressionsplattans storlek anpassas till bröstets storlek. En liten kompressionsplatta ger mindre ljus- och strålfält och bör användas till små bröst. Vid osäkerhet i valet av platta bör man använda den större bildplattan för att få tillräckligt bildfält och minska risken för omtag.
En flexibel kompressionsplatta kan omfördela kompressionskraften från pektoralismuskeln till bröstet, vilket kan ge ett högre centralt tryck med lägre brösttjocklek utan att öka smärtan 97. Någon skillnad i självskattad smärta vid kompression påvisades dock inte i en studie på 288 kvinnor som genomgick bröstkompression med rigid kontra flexibel kompressionsplatta. Däremot gav den rigida kompressionsplattan bättre kontrast i det retroglandulära området 98.
Stråldos och bildkvalitet
Optimering
Risken för strålningsinducerad bröstcancer beräknas vara liten i jämförelse med screeningens fördelar i åldersintervallet 40–74 år 99. Det är dock fortsatt viktigt och ett krav att optimera både röntgenutrustning och bildtagningsteknik så att önskad diagnostisk information erhålls med så låg stråldos som möjligt 9293. Det är många faktorer som påverkar stråldosen till bröstet och bildkvaliteten: bröstets storlek och täthet, positioneringsteknik och kompression, kvinnans förutsättningar samt valet av exponeringsparametrar på mammografiutrustningen som är en balans mellan bildkvalitet och stråldos till bröstet.
Diagnostisk referensnivå
Strålsäkerhetsmyndigheten anger en nationell diagnostisk referensnivå (DRN) för bröstcancerscreening 93. Screeningenheten ska kontinuerligt rapportera diagnostisk standardnivå (DSN) till Strålsäkerhetsmyndigheten, för varje mammografiutrustning, och jämföra mot referensnivån. Om den överskrids ska orsaken utredas 93. Syftet med DSN är att identifiera behov av att optimera undersökningsmetodiken eller mammografiutrustningens prestanda. Men även när referensnivån inte överskrids måste det säkerställas att bildkvaliteten är tillförlitlig och att stråldosen inte är onödigt stor. Referensnivån bygger på nationellt inrapporterade DSN och kan komma att revideras när Strålsäkerhetsmyndigheten gör en ny nationell kartläggning av stråldos vid bröstcancerscreening.
Anpassad bildtagning
Vissa grupper behöver särskild hänsyn vid screeningbesöket, både avseende information och undersökningsteknik.
Gravida och ammande kvinnor
Ur strålskyddssynpunkt är graviditet eller amning inget hinder för bröstcancerscreening med mammografi, vilket är viktigt att informera om 100. Stråldosen till fostret är försumbar och påverkar heller inte bröstmjölken. Kvinnor som ammar kan gärna amma ur brösten före undersökningen, för att få så god bildkvalitet som möjligt, för att minimera stråldosen till bröstet och för att minska mängden bröstmjölk som kan rinna ur när bröstet komprimeras. Brösttätheten ökar under graviditet och amning, vilket kan leda till lägre sensitivitet.
Kvinnor med funktionsnedsättning
Bröstcancerscreening med mammografi kan ibland vara svår att genomföra för både kvinnan och mammografisjuksköterskan. Det kan bero på brister i kommunikation och förståelse men också på fysiska och kognitiva hinder. Assistans av en kollega eller medföljare kan ibland underlätta, men undersökningen får aldrig upplevas som ett övergrepp och ibland måste den avbrytas. Om man redan i ett tidigt skede bedömer att det blir svårt att genomföra hela undersökningen kan det vara bra att börja med MLO-bilderna som ger den största täckningen av bröstet. Gradantalet vid vinkling bör anpassas till kvinnan för att avbilda så mycket parenkym som möjligt.
Kvinnor med implantat
Det finns ingen tydlig evidens för hur många mammografiprojektioner som bör tas för kvinnor med bröstimplantat 101, men rekommendationen är att göra två projektioner med Eklunds teknik (även kallat push-back) och där en eller två standardprojektioner kan göras i tillägg, baserat på regionalt beslut 102103104. Med Eklunds teknik förskjuts implantatet dorsalt, och delen av bröstet utan implantat sträcks ut och komprimeras (figur 3). Detta ger en bättre visualisering av bröstvävnaden och bättre bildkvalitet 103104. Standardprojektioner kan ge bättre visualisering av den posteriora delen av bröstet 103. Eklunds teknik kan tillämpas oavsett om implantatet är subpektoralt eller subglandulärt placerat. Kraftigt inkapslade implantat kan dock vara svåra att förskjuta för att få tillräckligt goda bilder.
Figur 3. Eklunds teknik vid bröstimplantat
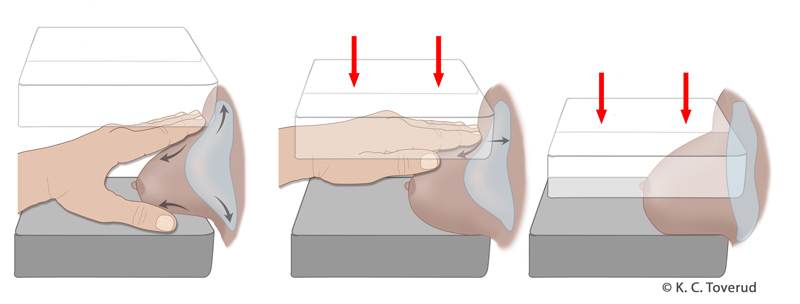
Bröst med implantat bör komprimeras med viss försiktighet. För att minimera risken för rörelseoskärpa kan det underlätta om kvinnan får tydlig information om vikten av att stå stilla och hålla andan vid exponering. Risken för ruptur av implantat är dock mycket låg. I USA har 66 implantatrupturer efter mammografiundersökning rapporterats till FDA, vilket får relateras till att 3,5 miljoner amerikanska kvinnor har bröstimplantat 105106.
Kvinnor som genomgått kirurgi
Efter bröstbevarande kirurgi tas standardprojektioner av båda brösten. Efter mastektomi kan s.k. ärrbilder tas i enlighet med regionala rutiner. Vid inopererade medicinska produkter såsom pacemaker eller implanterbar defibrillator tas standardprojektioner, men kompressionen bör göras med försiktighet. Det är viktigt att ge information om kompressionen före undersökningen så att kvinnan känner sig trygg och avslappnad. Vid tveksamheter eller frågor om kompression av den inopererade produkten bör kvinnan kontakta produktens tillverkare inför bröstcancerscreening med mammografi 107.
Omtag av bilder
I direkt anslutning till undersökningen bör bildtagande personal bedöma bildernas kvalitet och ta ställning till om en eller flera bilder behöver tas om. Tidigare undersökningar kan användas som referens vid osäkerhet. Extrabilder som tas utöver de som ingår i standardundersökningen ska bifogas hängningen i PACS, och ligga direkt efter standardbilderna eller i stack per projektion. Andelen omtag av bilder samt tekniskt omtag (se 12.5.3 Tekniskt omtag) är ett mått på bildtagande personals förmåga att ta bilder av tillräcklig kvalitet och bör utvärderas i screeningenhetens systematiska kvalitetsarbete 8. Bilder som är tagna med Eklunds teknik och extrabilder på grund av stora bröst betraktas inte som omtag.
Systematiskt kvalitetsarbete
Varje screeningenhet ansvarar för att bildkvaliteten utvärderas och dokumenteras kontinuerligt, utifrån positionering, omtagningar och stråldos samt att teknisk utrustning kontrolleras.
Positioneringskvalitet
Det bör finnas rutiner för att systematiskt utvärdera positioneringskvaliteten, med individuell återkoppling till mammografisjuksköterskorna. Det finns olika metoder att utvärdera och förbättra positioneringskvaliteten, varav en är PGMI (Perfekta, Goda, Moderata och Inadekvata bilder) 108. PGMI kan göras som ett stickprov på 15 undersökningar per mammografisjuksköterska, med individuell återkoppling minst 2 gånger per år. Lämpliga kvalitetsmål för PGMI-systemet är: > 75 % P eller G, > 97 % P, G eller M och < 3 % I 109.
PGMI utvecklades ursprungligen i Storbritannien, men där använder man i dag ett annat system för att utvärdera bildkvalitet (se NHS BSP mammographic image assessment tool). I det föreskrivs att minst 20 mammografiundersökningar ska utvärderas varannan månad. Det finns även andra metoder för att utvärdera bildkvalitet, och valet av metod beslutas på regional nivå.
Tekniska kvalitetskontroller av röntgenutrustning
Screeningenheterna ansvarar för teknisk kvalitetskontroll av mammografiutrustningen. Det bör finnas rutiner för sådana kontroller som uppfyller Strålsäkerhetsmyndighetens krav på funktion och strålsäkerhet 93. Dessa innefattar leveranskontroll innan utrustning tas i bruk samt konstanskontroll vilket utgörs av regelbundna kontroller som säkerställer att utrustningen fungerar som förväntat. Utrustningen ska även kontrolleras efter ingrepp som kan ha påverkat utrustningens egenskaper innan den åter tas i klinisk drift.
