Immunrelaterade biverkningar vid behandling med checkpointhämmare
Bakgrund och vanliga orsaker
Immunbehandling med checkpointhämmare har under senare år introducerats för flera cancerformer och visat mycket goda resultat. Därför kommer allt fler patienter ha pågående behandling med dessa läkemedel.
Checkpointhämmarna ökar T-cellssvaret hos patienten, vilket kan medföra immunrelaterade biverkningar:
- CTLA-4-hämmare (ipilimumab) har vanligen mer uttalad toxicitet än PD1- och PDL1-hämmarna i singelbehandling.
- Kombinationsbehandling med PD-1- och CTLA-4-hämmare ger mer frekvent förekommande och mer uttalade biverkningar än singelbehandling med dessa läkemedel.
- Kombinationsbehandling med checkpointhämmare och målriktade läkemedel och/eller cytostatika kan ge högre frekvens av immunrelaterade biverkningar jämför med PD1-hämmare i singelbehandling.
- Immunrelaterade biverkningar kan uppkomma efter avslutad behandling, ibland upp till 6–12 månader. Immunrelaterade biverkningar kan även bli kroniska.
Symtom
Alla organ kan påverkas och ibland flera organ samtidigt. De vanligast förekommande biverkningarna omfattar symtom från:
- huden (utslag, klåda)
- tarmen (kolit)
- endokrina organ (hypofysit, tyreoidit)
- levern (hepatit)
- njurar (nefrit)
- lungorna (pneumonit).
Andra allvarliga men ovanligare biverkningar inkluderar
- hjärta (myokardit)
- benmärg
- neurologiska symtom
- binjurar
- bukspottkörtel.
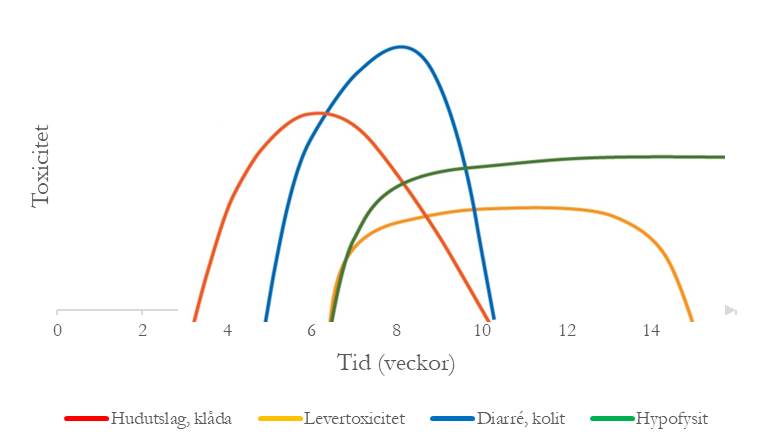
Vanligen uppträder toxicitet inom några veckor till de första månaderna efter behandlingsstart, men de kan även utvecklas långt efter behandlingens avslut – flera månader och i några rapporterade fall upp till ett år (figur 1). Symtomen kan komma och gå under en längre period. Biverkningar i samband med kombinationsbehandling uppkommer ofta tidigare. Checkpointhämmare ger sällan upphov till svåra infusionsrelaterade reaktioner.
Figur 1.Toxicitet vid immunbehandling med checkpointhämmare
Inledande handläggning
Vid misstanke om immunrelaterade biverkningar bör man omedelbart kontakta behandlande klinik eller jourhavande onkolog vid närmsta sjukhus, ev. universitetssjukhus. Provtagning och utredning styrs av patientens symtom och ev. misstanke om organspecifikt engagemang.
Om patienten har pågående behandling med checkpointhämmare är det viktigt att även kontakta behandlande klinik eller jourhavande onkolog vid akut handläggning av annan orsak, eftersom immunrelaterade biverkningar ibland kan vara svåra att skilja från andra akuta tillstånd såsom sepsis.
Det är viktigt att snabbt handlägga immunrelaterade biverkningar. Den initiala dosen prednisolon är vanligen 0,5–1 mg/kg. Grad och typ av biverkning avgör fortsatt behandling.
Många gånger krävs ett multidisciplinärt omhändertagande.
Observandum
Det är viktigt att snabbt handlägga immunrelaterade biverkningar. Flera organ kan vara påverkade och biverkningarna kan även uppkomma sent, även upp till ett halvår efter avslutad behandling.
Vissa prover, t.ex. kortisol, måste tas innan steroidbehandling insätts och enligt särskilda provtagningsrutiner. Vid misstanke om hypofysit med hormonsvikt behövs utredning med utökad provtagning och ibland MRT skallbas. Se även länkar nedan.
Översikt fortsatt handläggning
Vanligen behövs ett uppehåll i immunbehandlingen beroende på dosen och durationen av steroider. Om patienten har immunrelaterade biverkningar men inte svarar på steroidbehandling efter de första dygnen krävs förnyad kontakt med behandlande klinik eller jourhavande onkolog för att ta ställning till att justera steroiddosen eller sätta in annan immundämpande behandling.
Länkar
För bedömning och handläggning av biverkningar i samband med immunbehandling med checkpointhämmare hänvisas till länkar nedan.
Bedömning och hantering av biverkningar vid behandling med checkpointhämmare - cancercentrum.se.
