Bilaga 4 Nationella rekommendationer för levertransplantation vid kolorektala levermetastaser
Bakgrund
Den franska randomiserade Transmet-studien presenterade vid ASCO 2024 en övertygande överlevnadsvinst för levertransplantation (Ltx) jämfört med fortsatt palliativ behandling av inoperabel lever-begränsad metastasering vid CRC (1). Resultaten är i nivå med data från tidigare norska fas II studier på väl selekterade patientcohorter (2). Studiegruppen för den då pågående svenska randomiserade SOULMATE studien (3) bedömde mot bakgrund av dessa resultat att det inte var etiskt försvarbart att driva SOULMATE studien vidare, varför inklusionen stängdes i september 2024. Samtidigt har det nationella vårdprogrammet för tjock- och ändtarmscancer reviderats (2025).
Det svenska införandet av behandlingsmetoden levertransplantation som alternativ till palliativ behandling till en mycket selekterad patientgrupp förutsätter en standardiserad nationell utförande- och uppföljningsprocess, vilken presenteras i detta dokument och är i nära linje med internationell konsensus (4). Syftet med detta är att vägleda vårdgivare som handlägger metastaserad tjock-och ändtarmscancer i Sverige och likrikta handläggningen av patienter som kan aktualiseras för bedömning avseende levertransplantation.
Dokumentet är framtaget i samband med remissrundan för uppdatering av det nationella vårdprogrammet för tjock-och ändtarmscancer (2025), och innehållet har förankrats nationellt inom vårdprogramgruppen, med berörda professionsföreningar, regionala processledare för kolorektalcancer och flera andra representativa vårdaktörer inklusive enheterna för nationell högspecialiserad vård (NHV) levertransplantation.
Författare
För SOULMATE-studiegruppen och enheterna för NHV levertransplantation:
Helga Hagman med.dr, onkolog, Skånes universitetssjukhus
Carl Jorns, docent, transplantationskirurg, Karolinska universitetssjukhuset*
Mia Karlberg, med.dr, onkolog, Karolinska universitetssjukhuset
Per Lindnér, professor, transplantationskirurg, Sahlgrenska universitetssjukhuset
Veronica Reivell, doktorand, transplantationskirurg, Sahlgrenska universitetssjukhuset
Andreas Schult, hepatolog, levertransplantationsteamet, Sahlgrenska universitetssjukhuset*.
* sektionsansvariga vid levertransplantationsenheterna (2025).
Referenser
- Adam et al The Lancet2024; 404(10458): 1107 – 1118
- Dueland et al, JAMA Surg. 2023;158(9):e232932
- Reivell et al, Trials 2022 Sep 30;23(1):831
- Bonney et al. Lancet Gastroenterol Hepatol. 2021 Nov;6(11):933-946
Vägledning till vårdgivare
Detta är en processbeskrivning för patientselektion, utredning, behandling och uppföljning av levertransplantation (Ltx) vid icke-operabla/-abladerbara levermetastaser av tjock-och ändtarmscancer (KRLM).
I nationellt vårdprogram tjock-och ändtarmscancer (2025) beskrivs handläggning av metastaserad sjukdom inklusive KRLM i kapitel 14.
De patienter som aktualiseras för bedömning vid NHV levertransplantation och sätts upp på väntelista för transplantation kommer att erbjudas inklusion i ett mer utförligt uppföljningsprotokoll inom ramen för en nationell fas IV-studie, preliminärt kallad SOULMATE FOUR.
Remisskriterier för ställningstagande till möjlig levertransplantation
Remisskriterier inför ställningstagande till levertransplantation vid KRLM:
- <75 år
- ECOG 0-1
- Patient med histologiskt verifierad kolorektalcancer (adenocarcinom) och levermetastaser som inte är möjliga att kurativt åtgärda med leverresektion/ablation* efter respons på systemisk onkologisk behandling i minst 4 månader
- Inga aktuella eller tidigare tecken på extrahepatisk metastasering i M1 position enligt MR/DT buk + DT thorax och PET (PET-DT)**
- Vid tidigare opererad primärtumör skall radikal onkologisk resektion (R0) vara utförd utan tecken på lokalrecidiv
- Vid synkrona levermetastaser skall primärtumören bedömas operabel eller potentiellt operabel med radikalt syftande onkologisk resektion*
- Onkologisk behandling given i minst fyra månader med minst partiell respons (PR) eller stabil sjukdom (SD) av sjukdomen
- eGFR ≥ 40 ml/min
- Acceptabel samsjuklighet***
- Ingen annan malignitet utöver kolorektal cancer senaste 5 åren utöver tidigare behandlad lågrisk tumör så som lokaliserat basaliom
- BRAF vildtyp (ej muterad) i primärtumör eller metastas
- Vid dMMR: kontraindikation för checkpointhämmare alternativt cancersjukdomen refraktär för immunterapi
- Patientens samtycke till kurativ strategi och till att eventuellt utredas för möjlighet till att genomgå levertransplantation
* Resektabilitet enligt bedömning vid regional MDT konferens inklusive leverkirurgisk kompetens för bedömning av KRLM (Kolorektala levermetastaser).
** Misstänkta patologiska lymfkörtlar i buken måste uteslutas med exploration och PAD. Lymfkörtelmetastaser i hepatoduodenala ligamentet räknas som lymfkörtelmetastaser i M1 position.
*** Följande ska uteslutas för att transplantation ska kunna aktualiseras: allvarlig hjärt-kärlsjukdom eller annan livsbegränsande samsjuklighet, graviditet (kvinna), extrahepatisk malignitet, aktivt missbruk av alkohol eller andra substanser, aktiv infektion (inför transplantation), bristande följsamhet till medicinska rekommendationer.
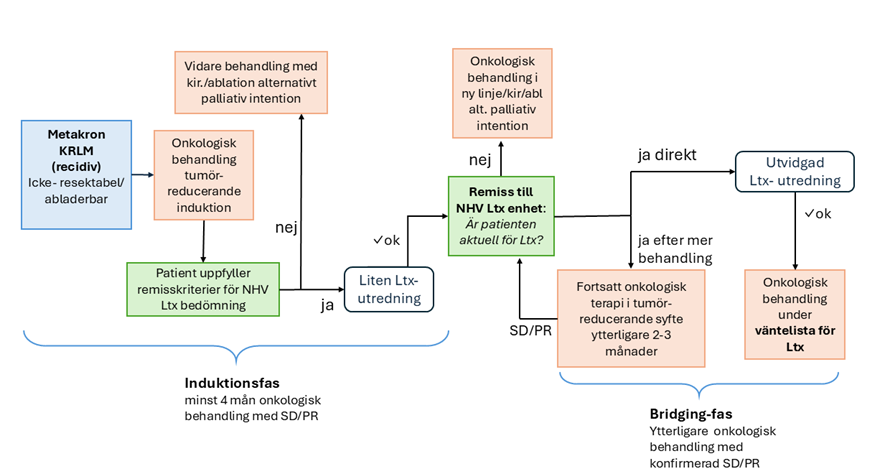
1. Ställningstagande till levertransplantation
Patient som uppfyller remisskriterierna efter bedömning vid regional stadium IV kolorektal MDK/organspecifik HPB MDK kan remitteras till NHV levertransplantationsenhet vid Sahlgrenska eller Karolinska universitetssjukhuset för primär bedömning av selektionskriterier. Inremitterande klinik (onkologisk eller kirurgisk enhet) informerar patienten och vidtar planering för fortsatt behandling och utredning på lokal vårdnivå. Remissvägar till NHV levertransplantationsenhet utarbetas enligt lokala/regionala rutiner.
Samtidigt kan onkologisk behandling fortgå, förslagsvis enligt rekommendationer i nationellt vårdprogram (NVP) tjock-och ändtarmscancer kap 14, ”behandling av patienter med gott allmäntillstånd och behov av tumörkrympande effekt” . Se avsnitt 2. nedan för riktlinjer kring onkologisk behandling.
För handläggning av patienter med synkron KRLM (stadium IV vid diagnos) se avsnitt 3–4 nedan.
För handläggning av patienter med metakron sjukdom (recidiv) se avsnitt 4.
Särskilda överväganden inför remiss till NHV levertransplantationsenhet
Tidigare kurativt opererad/onkologiskt behandlad extrahepatisk metastasering är enligt dessa aktuella riktlinjer ett exklusionskriterium för Ltx. Patient med tidigare kirurgiskt/ablativt/medicinskt åtgärdad levermetastasering som recidiverat intrahepatiskt kan remitteras för bedömning inför Ltx enligt övriga selektionskriterier.
Vid osäkerhet kring misstanke om extrahepatisk metatasering vid lokoregional MDK diskussion kan NHV levertransplantationsenhet konsulteras för bedömning.
Information till patienten
Patienten ska liksom inför annan potentiell kurativ behandling ge sitt samtycke till remiss för bedömning avseende Ltx, och informeras om att krav på uppfyllda selektionskriterier enligt dessa rekommendationer finns innan Ltx eventuellt kan aktualiseras.
Patienten bör informeras om att Ltx är ett alternativ till palliativ behandling av inoperabel/icke-abladerbar KRLM, det vill säga att Ltx inte primärt är ett alternativ till annan kurativ kirurgisk/ablativ behandling av KRLM. Lokal tumörkirurgisk åtgärd är förstahandsalternativ och bör övervägas om möjligt vid respons under behandlingstiden, enligt nationella riktlinjer i NVP tjock- och ändtarmscancer.
Patienten bör också tidigt informeras om att avhållsamhet från alkohol är nödvändigt under behandlingstiden och efter eventuell Ltx. Övriga prehabiliterande råd, särskilt förebyggande av sarkopeni, liksom rehabilitering efter onkologisk behandling och efter eventuell kirurgi bör initieras enligt lokala riktlinjer.
Ett delat beslutsfattande i samråd med patienten ska prioriteras genom en informerad, öppen risk-nytta diskussion. Patienter som blir aktuella för utvidgad Ltx bedömning kommer att informeras mer detaljerat vid bedömningsbesök till NHV levertransplantationsenhet inför eventuell uppsättning på transplantationslista.
2. Onkologisk behandling – induktionsbehandling och bridging
Plan för induktionsbehandling i tumörkontrollerande syfte
Patienten bör behandlas med primärt syfte att uppnå bästa möjliga tumörkrympande effekt och tumörkontroll, såväl avseende levermetastaser som primärtumör, förslagsvis enligt rekommendationer i NVP tjock- och ändtarmscancer avsnitt 14.4.3, se rekommendationer för ”behandling av patienter med gott allmäntillstånd och behov av tumörkrympande effekt”. Se även riktlinjer för behandling vid synkron primärtumör (avsnitt 3) nedan.
Om möjligt bör längre behandlingspaus undvikas när intentionen är potentiellt kurativ, undantag görs vid behov av paus i samband med primärtumörkirurgi, se avsnitt 3. Planerad paus av cytostatikabehandling bör inte ske tidigare än 4 månader efter start av induktionsbehandlingen. Undvik om möjligt lågintensiv underhållsbehandling med singel kemoterapiregim (+/- bevacizumab) om patienten är potentiell kandidat för transplantation, innan patienten sätts upp på väntelista för transplantation, för att inte riskera progress. Behandlingsregim med god chans till fortsatt behandlingsrespons bör övervägas i första hand.
Behandling som ges efter induktionsfasen (minst 4 månader), och efter primärtumörkirurgiskt ingrepp kallas bridging terapi inför Ltx. Samma antitumorala bridging behandling kan fortsätta för patienter som uppfyller transplantationskriterierna och är uppsatta på levertransplantationsväntelista, se avsnitt 5.
Observera! Bevacizumab eller annan angiogeneshämmande antikropp ska sättas ut senast 6 veckor innan planerat kirurgiskt ingrepp och således minst 6 veckor innan patienten förmodas kunna sättas upp på väntelista för Ltx. Nära samråd med NHV levertransplantionsenheten är av vikt för att tydliggöra denna beslutslogistik.
Utvärdering av behandlingen
Cytostatikabehandling utvärderas förslagsvis med 8–10 veckors intervall, med MR lever/buk + DT thorax (-buk), utan att behandlingen pausas innan eller i samband med utvärdering.
Vid SD eller PR ska utvärderingen inkludera PET-DT thorax buk och MR lever senast efter 4-6 månaders behandling, och innan första remiss till NVH levertransplantationsenhet.
Responsutvärdering bör konfirmeras via regional stadium IV/HPB MDK. Vid PD bör patienten värderas onkologiskt för konsekutiv behandlingslinje, om möjligt med sikte på respons (SD/PR), med ny utvärdering enligt ovan.
Responsvärdering inför uppsättning på Ltx väntelista ska baseras på två konsekutiva radiologiska utvärderingar i samma behandlingslinje, så kallad konfirmerad respons, med 2-3 månaders mellanrum. CEA respons är också ett selektionskriterium, se avsnitt 4 nedan.
Vid PR som möjliggör lokal leverkirurgisk intervention/ablation av KRLM i detta skede kan patienten handläggas vidare vid regional enhet för leverkirurgi då kriterier för Ltx enligt nedan (icke kirurgiskt åtgärdbar/abladerbar KRLM) inte uppfylls.
Särskild hänsyn vid dMMR
Vid dMMR bör patienten om möjligt erhålla checkpointhämmare, och om patienten progredierar på checkpointhämmare eller inte bedöms tåla sådan kan cytostatikabehandling ges i senare linje. Patienter med pågående respons på checkpointhämmare ska inte erbjudas Ltx, inte heller vid SD/PR under behandlingspaus efter checkpointhämmare.
Checkpointhämmare är en effektiv behandlingsmetod för KRLM vid dMMR, med chans till god klinisk respons och långvarig remission, och i vissa fall ses komplett respons (CR). Ltx bedöms därför inte vara ett bättre alternativ för dMMR patienter som är aktuella för ytterligare immunterapi. Behandling med immunterapi kan dessutom leda till sena immunrelaterade biverkningar (irAE) upp till ca 6 månader efter avslutad behandling med checkpointhämmare, vilket innebär att Ltx inom denna period skulle kunna leda till för stora risker för patienten.
Patienter som bedöms ha uttömt möjligheten för (ytterligare) immunterapi mot cancersjukdom kan värderas för cytostatikaterapi och/eller annan målriktad behandling, och bedöms då som potentiella kandidater för Ltx enligt övriga kriterier i detta protokoll.
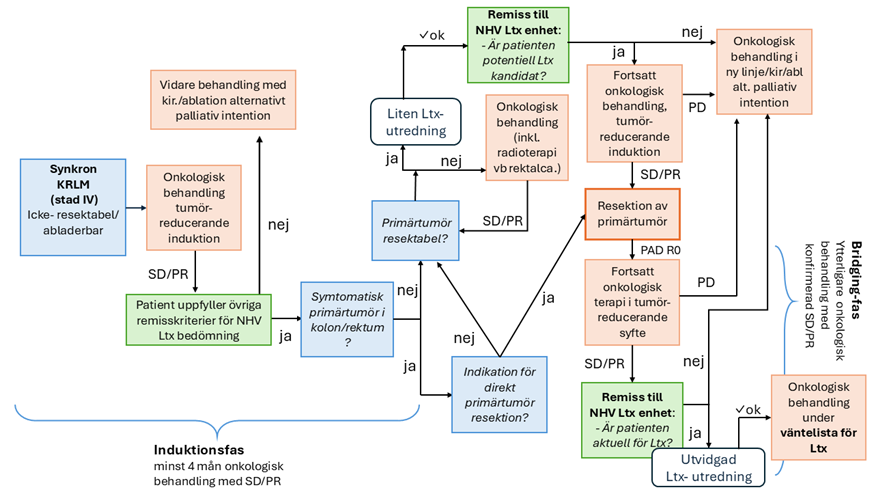
3. Synkron KRLM – remiss till NHV Ltx enhet inför kirurgi av primärtumör
Vid synkront metastaserad rektalcancer kan strålbehandling av primärtumör aktualiseras enligt rekommendationer för neoadjuvant behandling med särskilt beaktande av behovet av kontroll avseende levermetastaserna (se rekommendationer i NVP tjock-och ändtarmscancer).
Vid lokalt avancerad kolorektal primärtumör som kräver omfattande kirurgiskt ingrepp där risken för lokalrecidiv är stor och/eller där risken för kirurgiska komplikationer/långvarigt läkningsförlopp är stor bör detta särskilt noga beaktas i de multidisciplinära besluten, och risk-nytta värdering avseende eventuell kurativ strategi inkluderande Ltx ska övervägas noga.
Ställningstagande till primärtumörkirurgi inför beslut om Ltx – remiss till NHV Ltx enhet
Regional stadium IV kolorektal/organspecifik HPB MDK bedömer om primärtumören är potentiellt eller primärt resektabel. Innan definitivt beslut om elektiv primärtumörkirurgi fattas ska patienten diskuteras vid NHV levertransplantationsenhet Sahlgrenska/Karolinska MDK genom remiss till NHV levertransplantationsenheten. Inför detta bör liten transplantationsutredning genomföras på hemorten, och svar bifogas remissen.
Undantag görs vid symtomgivande primärtumör som kan ha mer akut operationsindikation vid synkron sjukdom, då NHV levertransplantationsenhet inte behöver konsulteras före beslut om resektion av primärtumör.
- Frågeställning på remiss till NHV levertransplantation: Förutsättningar för levertransplantation av kolorektala levermetastaser (KRLM)? Är patienten lämplig för Ltx, om primärtumör kan opereras radikalt?
- Remissen bör innehålla information enligt remisskriterier ovan, inklusive information om liten transplantationsutredning, se nedan.
Liten transplantationsutredning
- Lab allmän: Blod, lever-status, krea, elektrolyter, PK/APTT, CRP, B-Peth
- EKG
- Patient med riskfaktor för hjärt-kärlsjukdom (över 50 år/hypertoni/rökare/diabetes/lipidrubbning) ska göra UKG och Arbets-EKG;
Alternativt (t.ex. om patienten inte kan genomföra arbets-EKG på grund av skada/handikapp/extremitet smärta) görs myokardscint/UKG med farmakologisk stressor - Vid positivt stress-test och/el stark misstanke om ischemisk hjärtsjukdom görs koronarangiografi
- Patient över 60 år samt alla rökare, ex-rökare eller med (och vid misstanke om) lungsjukdom ska göra spirometri
Transplantationsenheten bedömer patienten vid NHV regional HPB MDK Sahlgrenska /Karolinska sjukhuset enligt ovan. Frågeställningen besvaras med antingen:
- patienten bedöms inte uppfylla förutsättningar för att rekommenderas Ltx, varpå frågeställningen besvaras med rekommendation om fortsatt palliativ behandlingsintention, alternativt om möjligt annan kurativt inriktad behandling.
- klartecken till att patienten kan vara möjlig kandidat för Ltx, med rekommendation om följsamhet till behandling och utredning enligt detta dokument. Om klartecken ges från NHV levertransplantationsenheten kan kirurgisk behandling av primärtumör planeras via inremitterande.
I samband med primärtumörkirurgi bör lokal kolorektal MDK alt. Regional stadium IV kolorektal/organspecifik HPB MDK planera för en begränsad onkologisk behandlingspaus. Maximalt ca 10 veckors kemoterapi-paus bör eftersträvas under tiden för åtgärd av primärtumören, för att undvika risk för extrahepatisk progress i cytostatikafritt intervall.
Onkologisk behandling efter primärtumörkirurgi (synkron KRLM) – ”bridging”
Efter radikal primärtumörkirurgisk åtgärd ska patienten snarast möjligt återuppta onkologisk systemisk terapi med syfte att uppnå tumörkontroll (SD/PR). Denna behandling kallas bridging terapi inför Ltx. Samma antitumorala bridging behandling kan fortsätta för patienter som uppfyller transplantationskriterierna och är uppsatta på levertransplantationsväntelista, se avsnitt 5.
Patienten bör under bridging fas inte ha pågående behandling i mer än tredje linjen (förutsatt att kronologisk linje här definieras som ny linje vid progress av föregående), inför ställningstagande till Ltx/uppsättning på väntelista. Vid tidigare antitumoral behandling som avslutats på grund av toxicitet och regimen på grund av biverkningar/komplikation inte kan återupptas räknas byte till ny regim alltså undantagsvis inte som en ny behandlingslinje i detta fall.
Observera särskilt övervägande avseende tidig utsättning av angiogeneshämmare, se onkologisk behandling ovan (avsnitt 2).
Utvärdering efter primärtumörkirurgi
En ny DT thorax-buk kontroll ska genomföras efter primärtumörkirurgi som ny baslinjeutvärdering, och behandlingen utvärderas enligt ovan efter 2 (–3) månaders systemisk terapi med DT-thorax buk och MR lever. PET ska vara genomförd innan första remissen till Ltx-enheten och kompletterande PET utförs senare vid behov efter klinisk indikation. Utvärderingen ska kompletteras med provtagning för CEA, se avsnitt 4 nedan.
Patienten ska därefter bedömas ånyo vid regional MDK stadium IV kolorektal /organspecifik HPB MDK. Vid radikalt opererad primärtumör (R0) och avsaknad av PD vid denna utvärdering (efter minst 2 månaders systemisk behandling postop primärtumörkirurgi) bör behandlingen fortsätta utan uppehåll. Om KRLM ännu bedöms icke- åtgärdbara med kirurgi/ablation, remitteras patienten åter till NHV levertransplantationsenheten, se avsnitt 4.
4. Metakron KRLM eller utvidgad Ltx bedömning vid radikalt op primärtumör
För patienter med radikalt opererad primärtumör och onkologisk behandlingsrespons av KRLM, där regional stadium IV kolorektal /organspecifik HPB MDK bedömt KRLM icke- kurativt behandlingsbara med kirurgi/ablation, ska övriga remisskriterier vara uppfyllda innan remiss skrivas till NHV levertransplantationsenhet vid Sahlgrenska/Karolinska sjukhuset för ställningstagande till Ltx (se avsnitt 1 och 2 ovan).
Innan denna remiss bör en liten transplantationsutredning ha genomförts, se ovan (avsnitt 3).
Särskilda överväganden vid försvinnande levermetastaser
Vid radiologiskt försvunna levermetastaser (disappearing lesions in liver/
klinisk komplett remission, cCR) bör diskussion föras från fall till fall vid regional MDK HPB och lämplighetsbedömning avseende Ltx förs i samråd med NHV- levertransplantationsenheten. Selektion för eventuell aktiv uppföljning och ställningstagande till leverresektion/ablation alternativt Ltx bör avgöras med hänsyn till flera faktorer inkl onkologisk respons, tumördynamik, prediktiva/prognostiska faktorer, radiologiska fynd, risker med upprepade leveringrepp, och i samråd med patienten.
Selektionskriterier inför beslut om uppsättning på väntelista inför Ltx
Onkologisk behandling för KRLM ska ha givits med respons (SD/PR) i minst 6 månader totalt (och under minst 2 månader efter primärtumörkirurgi vid synkron sjukdom, så kallad bridging fas) inför uppsättning på väntelista till Ltx. Behandlingen utvärderas med 2 månaders intervall med DT-thorax buk och MR lever. PET ska vara genomförd innan första remissen till Ltx-enheten och kompletterande PET utförs senare vid behov efter klinisk indikation.
Patienten bör inte ha pågående behandling i mer än tredje linjen under bridging fasen inför ställningstagande till Ltx/uppsättning på väntelista (förutsatt att kronologisk linje här definieras som ny linje vid progress av föregående). Vid tidigare antitumoral behandling som avslutats på grund av annan orsak än progress och regimen på grund av biverkningar/komplikation inte kan återupptas räknas byte till ny regim alltså inte som en ny behandlingslinje i detta fall (vilket är ett undantag från linjedefinitionen enligt nationella vårdprogrammet för kolorektal cancer). Progress i tre behandlingslinjer är ett prognostiskt dåligt tecken.
Selektionskriterier för Ltx baseras på Transmet och SECA studierna och inkluderar provtagning för CEA i blod. CEA > 80 ng/ml efter minst 6 månaders systemisk behandling utgör ett prognostiskt ogynnsamt tecken. Responsutvärderingen ska därför inkludera CEA bedömning. CEA < 80 ng/ml, eller minst 50% minskning jämfört med högsta nivå är ett krav för att aktualisera patienten för Ltx. Minskning av CEA värdet bedöms i relation till det högsta CEA värdet som uppmätts under hela sjukdomstiden (från diagnos).
Observera att kvarvarande/annan kolorektal primärtumör ska uteslutas med koloskopi och bedömningen ska inte vara äldre än 12 månader från beslut om uppsättning på Ltx väntelista.
Ställningstagande till levertransplantation – remiss till NHV Ltx enhet vid opererad primärtumör
- Frågeställning på remiss till NHV levertransplantation:
Är patienten aktuell för Ltx? Utvidgad transplantationsutredning? - Remissen bör innehålla information enligt selektionskriterier nedan, inklusive information om liten transplantationsutredning (se avsnitt 3).
Transplantationsenheten bedömer patienten vid NHV regional HPB MDK Sahlgrenska/Karolinska sjukhuset enligt ovan. Frågeställningen besvaras:
- Om patienten inte bedöms uppfylla kriterier för Ltx rekommenderas fortsatt palliativ behandlingsintention, alternativt annan kurativt inriktad behandling via hemortssjukhuset.
- Om remissen besvaras med jakande svar informerar inremitterande vårdgivare patienten och påbörjar efter instruktioner utvidgad transplantationsutredning enligt rutin vid NHV levertransplantationsenhet. Patienten kallas sedan till NHV levertransplantationsenheten för bedömning inför att sättas upp på väntelista till Ltx, se avsnitt 5 nedan.
MDK HPB vid NHV-enheten och NHV levertransplantations-MDK bedömer om selektionskriterier för att sättas upp på väntelista Ltx är uppfyllda och patienten ger informerat samtycke till Ltx vid besök på NHV-enheten. Vid denna tidpunkt sker även skriftligt samtycke för deltagande i den observationella SOULMATE FOUR studiens uppföljningsprotokoll om detta kan aktualiseras.
Se ruta med selektionskriterier för Ltx listning på sida 15.
Flödesschema Ltx vid metakront metastaserad KRLM (recidiv)
Flödesschema Ltx vid synkront metastaserad KRLM
Selektionskriterier för att sättas på väntelista till Ltx
Selektionskriterier inför beslut om väntelista för Ltx:
- ≤ 75 år
- ECOG 0-1
- Patient med histologiskt verifierad kolorektalcancer (adenocarcinom) och levermetastaser som inte är möjliga att kurativt åtgärda med leverresektion/ablation*
- Inga tecken på extrahepatisk metastasering i M1 position enligt MR /DT buk + thorax ≤ 2 mån och PET (PET-DT) ≤ 6 mån**
- Primärtumör opererad med radikal onkologisk resektion (R0) utan tecken på lokalrecidiv
- Acceptabel samsjuklighet***
- Ingen annan malignitet utöver kolorektal cancer senaste 5 åren utöver tidigare behandlad lågrisk tumör så som lokaliserat basaliom.
- Inga tecken på kolorektal primärtumör i tarm (koloskopi ≤ 12 mån)
- BRAF vildtyp (ej muterad) i primärtumör eller metastas
- Vid dMMR: kontraindikation för checkpointhämmare alt. cancersjukdomen refraktär för immunterapi
- Minst 4 mån sedan evt. behandling med checkpointhämmare
- Onkologisk systemisk behandling för KRLM given med respons i minst 6 månader (bridging terapi)
- Respons (SD eller PR) ska vara bekräftad med två konsekutiva utvärderingar (med 2-3 månaders mellanrum) för aktuellt pågående kemoterapilinje
- Pågående onkologisk behandling i linje ≤ 3 (där konstaterad progress funnits i tidigare linjer)
- CEA < 80 ng/ml, el. minst 50 % minskning jämfört med högsta nivå under sjukdomen
- Patientens samtycke till att genomgå levertransplantation
- Transplantationsutredning (utvidgad) genomförd, ingen kontraindikation för Ltx***
* Resektabilitet enligt bedömning vid regional MDT konferens inklusive leverkirurgisk kompetens för bedömning av KRLM (Kolorektala levermetastaser)
** Misstänkta patologiska lymfkörtlar i buken måste uteslutas med exploration och PAD. Lymfkörtelmetastaser i hepatoduodenala ligamentet räknas som lymfkörtelmetastaser i M1 position.
*** Följande ska uteslutas för att transplantation ska kunna aktualiseras: allvarlig hjärt-kärlsjukdom eller annan livsbegränsande samsjuklighet, graviditet (kvinna), extrahepatisk malignitet, aktivt missbruk av alkohol eller andra substanser, aktiv infektion, bristande följsamhet till medicinska rekommendationer.
5. Handläggning vid klartecken för patienten att sättas upp på väntelista för levertransplantation
Målsättningen är att patienten bör transplanteras inom 3 månader från listning.
Behandlande onkologisk enhet följer upp patienten noggrant avseende respons och symtom i syfte att optimera prehabilitering och patientens förutsättningar att klara av Ltx, samt minimera risk för sjukdomsprogress efter listning.
Onkologisk behandling under tiden på Ltx väntelista
Cytostatikabehandling (och/eller EGFR-hämmande målstyrd antikropp) ges fortsatt som så kallad bridging terapi under väntetid till transplantation. Välj den senast aktiva regim som tidigare gett upphov till respons och god tolerans. Behandling med minimalintensiv regim, så kallad underhållsbehandling, kan övervägas om progressrisken bedöms liten, då i första hand singel kemoterapiregim med fluoropyrimidin och/eller EGFR-hämmare vid RAS vildtyp.
Tidigare erfarenheter i de norska studierna är att behandling med bridging-regim (exklusive angiogeneshämmare) är en säker behandling under väntetiden. Överväg frikostigt behandling med g-csf för att minska risk för långdragen neutropeni, med tanke på att patienten kan erbjudas transplantation innan eller i nadir-fasen efter senaste kuren.
Observera! Tillägg av bevacizumab eller annan angiogeneshämmande antikropp bör sättas ut minst 6 veckor innan patienten förväntas kunna sättas upp på väntelista (minst 6 veckor innan förväntad/möjlig tid för operation).
Uppföljning och utvärdering under bridging – tiden patienten står på väntelista
Utvärdering av tumörsjukdomen under tiden patienten står på väntelista bör ske efter 2 månader från senaste DT thorax-buk för att utesluta tumörprogress, och därefter med 8 veckors intervall (så länge patienten ännu är aktivt listad).
Intrahepatisk tumörprogress under tid på väntelistan är ett hinder för Ltx. Vid intrahepatisk progress av levermetastaser jämfört med den senast föregående DT- undersökningen skall patienten omgående diskuteras vid NHV-enheten för att eventuellt inaktiveras från väntelistan. Patienten kan då om möjligt återuppta annan antitumoral systemisk behandling med syfte att uppnå PR/SD, och om respons konstateras senare kan patienten reaktiveras på väntelista, såvida inte extrahepatisk sjukdom föreligger. Enbart biokemisk CEA progress under tid på väntelista utgör inte absolut hinder för Ltx.
Vid nytillkommen, av regional MDK bekräftad, extrahepatisk metastasering, eller vid andra nytillkomna exklusionskriterier för Ltx hos patient som står på väntelista för Ltx ska patienten inte genomgå Ltx. NHV-enheten Ltx Sahlgrenska/Karolinska ska då omgående kontaktas och patienten flyttas ur väntelistan och handläggs vidare av ansvarig onkologisk enhet.
6. Levertransplantation
Processflödet för patient på väntelista som kallas in för Ltx följer klinisk rutin, inklusive postoperativ vård.
Tydlig återremittering inklusive epikriskopia från NHV levertransplantationsenhet bör skickas till ansvarig lokal kolorektalkirurgisk enhet för uppföljning, se nedan. Den ansvariga onkologiska enheten (ofta inremitterande instans) bör också få epikriskopia.
Patienten bör diskuteras vid lokal/regional kolorektal MDK post-Ltx för att tydliggöra planerad uppföljning och ansvarsfördelning. Information till patienten om vidare uppföljningsrutin på hemorten bör tillgodoses.
7. Handläggning postoperativt, uppföljning efter Ltx
Onkologisk behandling postoperativt
Effekten av adjuvant cytostatikabehandling efter Ltx för KRLM är oklar, och det saknas ännu evidens för att selektera patienter för denna postoperativa terapi. Adjuvant cytostatika efter levertransplantation vid KRLM rekommenderas inte i Sverige, baserat på att nyttan enligt vetenskapligt underlag inte bedöms överväga riskerna. Dessutom ska den preoperativa systemiska induktionsbehandlingen enligt rekommendationer i detta dokument ha givits i totalt minst 6 månader, vilket troligen minskar värdet av att ge ytterligare behandling i adjuvant syfte.
Cancerspecifik uppföljning och rehabilitering vid kolorektalkirurgisk enhet
Den cancerspecifika uppföljningen sker på ansvarig kolorektalkirurgisk enhet, enligt rekommendationer för uppföljning av kurativt behandlade patienter med kolorektalcancer.
Patienten ska efter Ltx av NHV levertransplantationsenheten remitteras tillbaka till den lokala kolorektalkirurgiska enheten för uppföljning med DT och CEA kontroll samt för rehabiliterande insatser. Patienten bör enligt rutin ha namngiven kontaktsköterska vid kolorektalkirurgisk enhet för samordning och stöd.
Patienter bör genomgå DT thorax-buk var tredje månad det första året + CEA. Därefter bör DT thorax-buk + CEA kontroll genomföras var sjätte månad upp till 5 år efter levertransplantation.
Återrapportering av resultat av tumörspecifika kontroller ska ske löpande från kolorektalkirurgisk enhet till ansvarig NHV levertransplantationsenhet Sahlgrenska/Karolinska sjukhuset.
Uppföljning efter levertransplantation vid NHV levertransplantationsenhet
Sedvanlig immunsuppressionbehandling vid levertransplantation inleds enligt ordination från NHV levertransplantationsenheten Sahlgrenska/Karolinska postoperativt. Patienten remitteras av NHV levertransplantationsenheten efter transplantation till hepatologspecialist för behandling och uppföljning av immunsuppressiv behandling, eller följs enligt NHV-enhetens rutiner. Målsättningen är att inkludera M‑TOR inhibitor i den immunsuppressiva behandlingen inom 1–3 månader.
Patienter följs utöver detta enligt klinisk rutin vid NHV levertransplantationsenheterna Sahlgrenska eller Karolinska med kliniska besök och blodprover. Patient bosatt utanför Göteborg- och Stockholmsregionerna följs enligt rutin av lokoregional gastroenterolog/hepatologspecialist, i samråd med NHV levertransplantationsenhet, med vissa besök på NHV-enheten.
NHV levertransplantation ansvarar för resultatuppföljning efter levertransplantation enligt detta uppföljningsprotokoll (inklusive inmatning av CRF-studiedata i det preliminärt planerade observationella SOULMATE-FOUR protokollet).
Patient bosatt utanför Göteborg- och Stockholmsregionerna kräver resultatuppföljning genom tätt samarbete med utomlänsregionen.
Resultat och kvalitetsdatauppföljning sker inom ramen för svenska register (SCRCR, SweLIV, SLTR, Socialstyrelsen).
Resultatuppföljning för inklusion i planerade observationella studien SOULMATE FOUR (preliminärt 2025):
- Överlevnad (PFS/OS)
- Recidiv (PFS/DFS)
- Livskvalitet (QoL)
- Hälsoekonomi
- Translationella analyser (biobank).
Recidivsituation efter Ltx
Vid recidiv av kolorektal cancer efter Ltx bör patienten diskuteras på regional MDK kolorektal/organspecifik MDK, och patienten bör därefter remitteras till MDK vid NHV levertransplantationsenhet för bedömning och gemensamt ställningstagande till vidare behandling. Vid begränsat recidiv efter Ltx bör patienten bedömas för ställningstagande till kurativt inriktad behandling (onkologisk, kirurgisk/ablativ).
Vid recidiv av levermetastaser i transplantatet kan eventuell kirurgisk åtgärd utföras vid NHV levertransplantationsenhet. Vid recidiv av lungmetastaser ska patienten värderas för eventuell kurativ åtgärd enligt sedvanlig lokoregional rutin.
Vid recidiv där behandlingsintentionen bedöms palliativ bör patienten erbjudas palliativ onkologisk terapi, och behandling ges med särskild hänsyn till patientens övriga immunsuppressiva behandling, i samråd med ansvarig levertransplantationsenhet och med ansvarig hepatolog.
Förkortningar
CEA = carcinoembryonalt antigen
CR = komplett respons (enligt klinisk rutin, helst enligt RECIST 1.1)
dMMR = defekt mismatch repair, mikrosatellitinstabilitet (MSI-H)
DT = datortomografi
eGFR = estimerat glomerulär filtration ratio (njurfunktion, se egfr.se)
Ltx = levertransplantation
MDK = multidisciplinär konferens
NHV = nationell högspecialiserad vård
NVP = nationellt vårdprogram
OS = total överlevnad
PD = tumörprogress (enligt klinisk rutin, helst enligt RECIST 1.1) och/eller klinisk tydlig sjukdomsprogress
PET = positronemissionstomografi
PFS/DFS = progressionsfri överlevnad (eng. disease free survival, DFS)
PR = partiell respons (enligt klinisk rutin, helst enligt RECIST 1.1)
SCRCR = Svenska Kolorektalcancerregistret
SD = stabil sjukdom (enligt klinisk rutin, helst enligt RECIST 1.1)
SLTR = Svenska levertransplantationsregistret
SweLIV = Svenska registret för cancer i lever, gallblåsa och gallvägar
UKG = ultraljudskardiografi (hjärtultraljud)
