Bakgrund och orsaker
Cancer utan känd primärtumör (CUP) är en heterogen diagnosgrupp av morfologiskt bekräftad metastaserande cancer där primärtumören förblir okänd trots adekvat utredning eller där omfattande utredning inte bedöms relevant för behandlingsbeslutet.
Utredningen omfattar en utförlig anamnes och status, DT torax-buk och adekvat vävnadsprov för histopatologisk typning.
Omfattningen av utredningen bör vara individuell och relateras till den eventuella nytta som patienten kan ha av ytterligare undersökningar och eventuella behandlingar. Om patienten inte förväntas klara av en möjlig behandling så finns det ingen indikation för ytterligare diagnostik. I vissa fall tillåter inte patientens allmäntillstånd provtagning med biopsi, och i andra fall avböjer patienten ytterligare diagnostik. Det är viktigt att involvera patienten i besluten om vilka undersökningar som kan och bör göras, och att informera patienten om syftet och den eventuella nyttan.
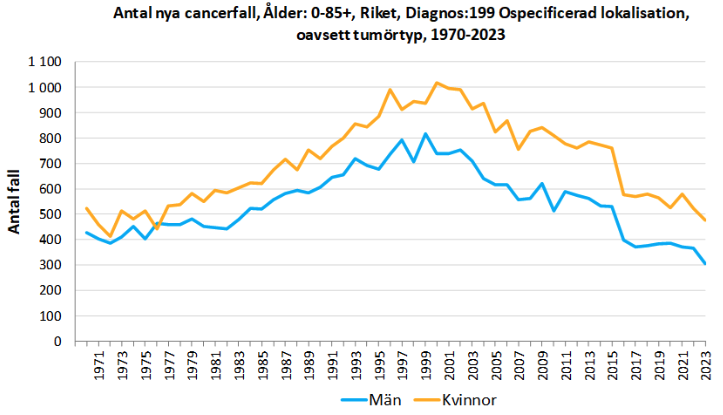
Incidensen av CUP har sjunkit sedan början på 2000-talet (se Figur 1). Det bedöms framför allt bero på bättre diagnostik och att mer diagnostik utförs då även äldre patienter bedöms kunna ha nytta av och tolerera onkologisk behandling.
Figur 1. Antal nya fall av CUP under åren 1970–2023
Epidemiologi
CUP anges utgöra cirka 1–2 % av all malignitet. Diagnosen är dock dåligt definierad, vilket kan medföra risk för felrapportering 12.
Figur 2.Andel tumörer som är CUP av samtliga tumörer under åren 1970–2023
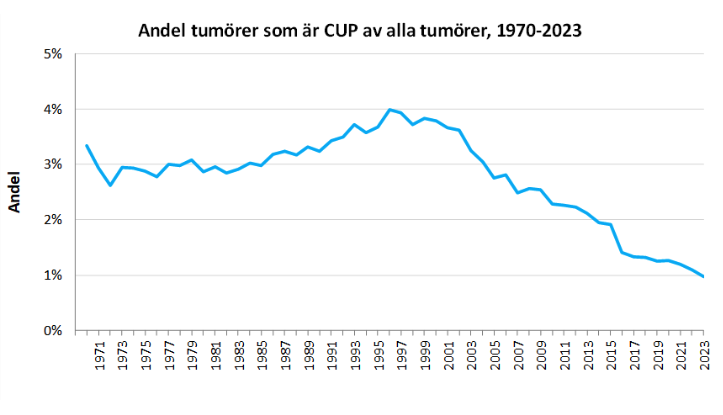
Skillnader i incidensen över tid kan bero på definitioner, utredningsrutiner, befolkningssammansättning och variationer som rör socioekonomisk nivå, obduktionsfrekvens eller osäkerhet i rapporteringen.
I Sverige insjuknar årligen knappt 800 individer i CUP. Tidigare ökade antalet fall i Sverige, framför allt bland äldre. De senaste åren har dock incidensen sjunkit 3, vilket antas bero på dels minskat tobaksbruk, dels mer strukturerade utredningar med förbättrad patologisk och radiologisk diagnostik. Det finns inga stora regionala skillnader i incidens 3.
Histopatologiskt är adenokarcinom den vanligaste cancerformen. Därefter kommer skivepitelcancer, lågt differentierad inte typningsbar malignitet och neuroendokrina tumörer. Om primärtumören upptäcks för dessa patienter så hittas den oftast i lungorna eller i bukspottkörteln 4.
Melanom och sarkom utan primärtumör räknas inte in i CUP 4.
Prognos
Prognosen för CUP är varierande med en 1-årsöverlevnad på cirka 20 % 35. Det finns undergrupper med relativt god prognos och ibland potentiellt botbar sjukdom. Dessa måste identifieras och behandlas (se Kapitel 6 Kategorisering av tumören). I dessa undergrupper ses drygt 10 % långtidsöverlevnad 4.
Gynnsamma prognosfaktorer är
- gott allmäntillstånd
- singel- eller oligometastasering
- enstaka lymfkörtelmetastaser
Patienter med papillär peritoneal metastasering eller neuroendokrina tumörer har bäst prognos.
Ogynnsamma prognosfaktorer är
Etiologi
Sammanfattning
- CUP omfattar många olika tumörtyper utan gemensamma genetiska eller molekylära särdrag.
- CUP kan förklaras av
- subklinisk primärtumör som har metastaserat
- bortopererad malignitet (primärtumör) som har feltolkats som benign
- spontan regress av primärtumör
- ovanlig primärtumör som är feltolkad som en metastas
- tumörer som utgår från abnorm vävnad
- örändrad histologisk bild efter tumörprogression
Det finns en del hypoteser kring uppkomsten av CUP 891011. Inga säkra faktorer är kända, men alltmer data talar för att CUP är en rökningsrelaterad cancer. Sjukdomen är vanligare hos rökare 12, och i de fall där man så småningom hittar primärtumören är rökningsrelaterade cancersjukdomar starkt överrepresenterade, såsom lungcancer och cancer i bukspottkörteln. Trenden med en sjunkande incidens av rökningsrelaterade cancersjukdomar i Sverige följer samma mönster som trenden för CUP.
CUP-tumörer är heterogena och det saknas gemensamma cytogenetiska eller molekylärbiologiska drag. Molekylärpatologisk analys används för att påvisa likheter med kända tumörformer och på det sättet ge en sannolik diagnos 13. Läs mer i Kapitel 7 Kategorisering av tumören.
Det kan finnas flera skäl till att ett sannolikt ursprung till metastaser inte kan fastställas. En förmodad metastas kan i själva verket vara en primärtumör. Tumörens ursprung kan vara normal vävnad på platsen, till exempel. vid lågt differentierade tumörer, eller småcelliga tumörer som kan uppstå i de flesta organ 14.
Oväntade och ovanliga tumörer kan till exempel komma från organanlagsrester från fostertiden, såsom en mjölklist eller kvarvarande Müllerska gångar hos män Primära peritoneala karcinom kan likna äggstockscancer, vilket förklaras av att de inblandade vävnaderna har ett gemensamt embryologiskt ursprung. Andra exempel på avvikande vävnader är teratom, struma ovarii, extragonadala germinalceller, avvikande vävnad i bukspottkörteln och malignifierat skivepitel i urinblåsan.
Tumörprogression omvandlar någon gång vanliga tumörer i prostata, bröst, tarm och urinblåsa till mer ovanliga cancertyper med en annan histologisk bild såsom småcellig cancer 14.
Det händer att en malign tumör missas i samband med kirurgi, vilket kan bero på att man i samband med en patologisk anatomisk diagnos (PAD) har angett tumören som godartad (benign) eller att man kliniskt inte har upptäckt den maligna tumören (t.ex. i samband med en bröstreduktion eller kirurgi för att avlägsna nevi, polyper i mag-tarmkanalen eller malignt melanom). Dessa tumörer kan förstås över tid metastasera men bör upptäckas vid noggrann anamnes och eftergranskning av eventuellt preparat.
En subklinisk primärtumör kan växa långsamt alternativt inte växa alls eller ha gått i spontan regress, medan dess metastaser växer snabbare. En primärtumör kan alltså metastasera i samma takt som den tillväxer. En klassisk teori är att tumörers ”unit characteristics” varierar oberoende av varandra, exempelvis förmågan till okontrollerad växt, invasion och metastasering 1516. Metastasering utan påvisbar primärtumör skulle då förklaras av att metastaseringsförmågan och metastasernas tendens till tillväxt har överstigit primärtumörens tendens till lokal tillväxt. Mikroskopisk metastasering vid bröstcancer in situ kan vara i linje med den här teorin 17.
Påverkbara faktorer för att minska risken
Den europeiska kodexen mot cancer lyfter fram tolv råd som kan minska risken att drabbas av cancer.
Eftersom CUP är en mycket heterogen diagnosgrupp finns mycket begränsad kännedom om riskfaktorer, men rökning anses vara en riskfaktor för framför allt metastaser i andningsorganen, det vill säga lungor och luftvägar 12.
Det finns även vissa data som talar för att det finns en relation mellan CUP och diabetes, autoimmuna sjukdomar och möjliga familjära (ärftliga) samband. Sannolikt hänger detta ihop med diagnosspecifika riskfaktorer där man i de enskilda fallen inte kan specificera primärtumören 1819.
