Incidentalom
Bakgrund och orsaker
Incidentalom i binjuren är definitionsmässigt en förändring som har upptäckts som ett bifynd vid en radiologisk undersökning som inte var inriktad på binjuresjukdom, hos en patient utan känd malignitet. Begreppet ger ingen information om binjureförändringens egenskaper, utan närmare utredning krävs för att avgöra om den påverkar patientens hälsa genom att vara malign eller hormonproducerande. I obduktionsmaterial noteras binjuretumörer i ökande frekvens med åldern och ses hos cirka 6 % i gruppen 60–69 år 13. Frekvensen av rapporterade binjureförändringar vid rutinmässig DT och MRT är runt 1 %, men vid systematisk eftergranskning är binjureförändringar vanligare och har rapporterats hos 4,5 % av svenska patienter som genomgått DT 1415. Den absoluta majoriteten utgörs av binjurebarksadenom utan hormonöverproduktion eller av andra benigna tillstånd (cystor, myelolipom m.m.), men binjuretumörer som upptäckts på detta sätt kan också kräva behandling, t.ex. katekolaminproducerande feokromocytom, steroidproducerande barkadenom (kortisol eller aldosteron), metastas eller binjurebarkscancer. I arbetet med utredningsalgoritmer har tidigare mycket fokus lagts på risken för att en metastas eller binjurebarkscancer är orsak till det accidentella fyndet, det är dock ovanligt. I en studie av maligniteter utan känd primärtumör var det endast 0,2 % som hade isolerad binjuremetastas 16. Binjurebarkscancer är en sällsynt tumörform (1–2 fall/miljon invånare och år) och har vanligen uppenbara malignitetstecken vid upptäckt. Flera prospektiva studier har visat mycket låg risk för att ett incidentalom i binjuren ska vara binjurebarkscancer 1417, och för tumörer < 6 cm har den beräknats till färre än 1 fall på 10 000 lesioner 1417181920.
Utredning av incidentalom syftar till att minska sjuklighet och dödlighet till följd av hormonproducerande eller maligna tumörer. De initiala rapporterna angav en hög frekvens av allvarlig sjukdom (t.ex. feokromocytom och binjurebarkscancer) och därför rekommenderades täta kontroller under flera år, bl.a. i de första svenska rekommendationerna från 1996 21. Ovan nämnda studieresultat har dock medfört att rekommendationerna för binjureincidentalom har reviderats och förenklats i flera omgångar. Samtidigt har flera undersökningar av följsamheten till rekommendationer för utredning och uppföljning av incidentalom visat att endast 9–15 % av patienterna får adekvat biokemisk utredning och 28–36 % får adekvat radiologisk utredning 2223. Rekommendationerna för utredning och uppföljning av binjureincidentalom måste därför vara kända, uppfattas som rimliga av patienter och vårdgivare, och med hög säkerhet leda till att behandlingskrävande tillstånd identifieras utan att medföra överutredning eller överbehandling.
De nu aktuella rekommendationerna har anpassats till de europeiska riktlinjer som utarbetats av European Society of Endocrinology (ESE) och ENSAT 24. Rekommendationerna om radiologisk värdering har också baserats på en nyligen genomförd metaanalys av radiologiska metoder vid incidentalom 2526.
En betydande förändring jämfört med föregående upplaga av vårdprogrammet är den ändrade attenueringsgränsen för klassificering av incidentalom som benigna, från ≤ 10 HU och ≤ 4 cm till ≤ 20 HU och ≤ 4 cm. Detta baseras på aktuell litteratur 26 och förväntas leda till minskad förekomst av onödiga uppföljningar av benigna förändringar.
Utredning
Rekommendationer
- Incidentalom ≥ 1 cm bör genomgå strukturerad utredning för att utesluta eventuell hormonöverproduktion eller malignitet och för att fastställa bakomliggande diagnos (++) (vårdnivå B).
- Incidentalom < 1 cm behöver inte karakteriseras eller följas upp med DT eller MRT, och hormonutredning görs i första hand vid misstanke om aldosteronproducerande adenom, vilka kan vara under 10 mm men ändå ge signifikant sjukdom.
- Malignitetsvärderingen görs med radiologiska tekniker, främst DT eller MRT, medan eventuell hormonöverproduktion fastställs biokemiskt med blod-, urin- eller salivprover.
- Binjureförändringar som upptäcks hos patienter med känd extraadrenal malignitet inkluderas inte i incidentalombegreppet och följer en annan utredningsrekommendation än den som beskrivs här.
Figur 1. Algoritm för utredning av adrenala incidentalom
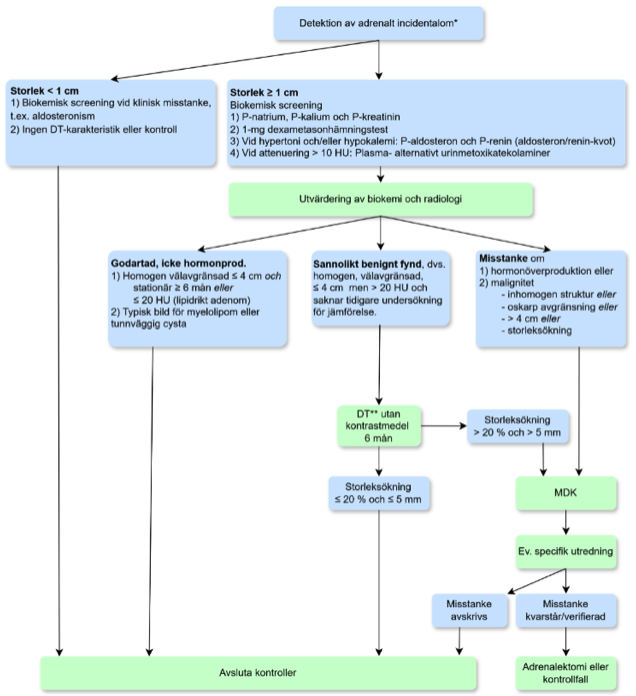
* Binjureexpansivitet som upptäckts hos vuxen patient utan känd malignitet och som genomgått utredning utan att misstanke om binjuresjukdom funnits. Observera att handläggningen bör individualiseras med beaktande av bl.a. patientens önskemål, ålder, allmäntillstånd och eventuella komplicerande sjukdomar. (HU = Hounsfield units)
** MRT att föredra hos gravida och unga individer.
Klinisk värdering
Anamnes och status inriktas på hypertoni, tidigare malignitet och tecken på överproduktion av bark- eller märghormoner. Dessutom anpassas handläggningen till patientens önskemål, allmäntillstånd och ev. komplicerande sjukdomar.
Bilddiagnostik
Rekommendationer
- Strukturerad radiologisk värdering av malignitetstecken bör genomföras, och beslut fattas om eventuellt behov av kompletterande undersökningar (vårdnivå B).
Radiologisk utredning av incidentalom sammanfattas i tabell 5, se även Radiologiska rekommendationer för utredning av binjuretumörer – Svensk urogenitalradiologisk förening (SURF).
Vid upptäckt av binjureincidentalom ska man alltid söka efter eventuella tidigare radiologiska undersökningar som inkluderar binjureområdet (DT, MRT eller PET-DT). Ingen vidare radiologisk uppföljning behövs om tidigare undersökningar visar att incidentalomet fanns redan för 6 månader sedan eller tidigare, och om storlek och utseende inte har förändrats sedan dess. I vissa fall finns binjureincidentalomet avbildat vid en tidigare DT- eller MRT-undersökning som gjordes för mindre än 6 månader sedan, och vid behov av prospektiv uppföljning kan tidsintervallet 6 månader räknas från denna tidigare undersökning.
DT-undersökning av incidentalom bör inkludera mätning av tumörens största diameter och dess attenuering, för att bestämma om det finns innehåll av mikroskopiskt fett (lipider) som vid binjurebarksadenom. En binjureexpansivitet utan synliga malignitetstecken med attenuering ≤ 20 HU och < 4 cm i nativ fas (eller efter intravenös kontrastmedelstillförsel) kan således betraktas som benign och representerar oftast lipidrikt adenom, men kan också utgöra cysta eller feokromocytom. Om attenueringen är > 20 HU rör det sig fortfarande med hög sannolikhet om ett benignt men lipidfattigt adenom eller annan benign förändring.
Lipidrikt adenom kan också skiljas från malign tumör vid MRT-undersökning med sekvenser som möjliggör bedömning av intracellulärt fett i kortikala adenom (chemical shift).
Tumörer som är större än 4 cm ska bedömas snarast på MDK för individuell handläggning. Det gäller även för lesioner som uppvisar maligna karaktäristika såsom tumörinfiltration, nekros eller blödning i binjuren, eller tecken på överväxt mot omgivande vävnader.
Om tumören har attenueringsvärde ≤ 10 HU kan man med hög sannolikhet utesluta feokromocytom 2426, och därmed också avstå från provtagning för mätning av katekolaminer. Det är därför viktigt att ange attenueringsvärdet i det radiologiska utlåtandet då värden > 10 HU innebär att katekolaminanalyser bör utföras.
Om tumören vid attenueringsmätning (DT) mäter > 20 HU behövs en kompletterande undersökning med icke kontrastmedelförstärkt DT för storlekskontroll och morfologisk analys, 6 månader efter den initiala undersökningen. Om tumörens storlek och utseende då inte har förändrats behövs ingen ytterligare radiologisk uppföljning.
Vid storlekstillväxt, ≥ 20 % och minst 5 mm som riktmärke, eller morfologisk förändring av tumören (t.ex. tecken på tumörinfiltration, nekros eller blödning i binjuren, eller överväxt mot omgivande vävnad), ska bedömning ske vid MDK inför eventuell adrenalektomi.
Myelolipom är en benign binjuretumör som sällan utgör ett differentialdiagnostiskt problem. Myelolipom har i regel ett typiskt utseende med innehåll av makroskopiskt synligt fett och kan då avfärdas från vidare utredning. I sällsynta fall kan det dock vara svårt att skilja myelolipom från liposarkom.
Binjuretumör som diagnostiseras hos patienter med känd tidigare eller aktuell cancer ingår inte i begreppet incidentalom. Många binjuretumörer hos cancerpatienter utgör emellertid inte metastaser utan benigna tumörer såsom barkadenom. Vid DT eller MRT har dom samma karakteristika som morfologiskt benigna tumörer med attenuering ≤ 20 HU vid DT eller ”chemical shift” vid MRT, alternativt avsaknad av tillväxt och morfologiskt oförändrat utseende vid jämförelse med minst 6 månader äldre DT eller MRT.
Beslut om prospektiv uppföljning av binjuretumör hos en cancerpatient bör tas vid MDK.
Tabell 5. Radiologisk handläggning av AI hos vuxna patienter utan känd malignitet eller klinisk misstanke om binjuresjukdom
|
Inga tecken på tumörinfiltration, nekros eller blödning i binjuren eller överväxt mot omgivande vävnad eller organ |
Fortsatt radiologisk utredning eller kontroll (Biokemisk screening ska alltid genomföras eller övervägas, men vid storlek < 1 cm endast vid klinisk misstanke om t.ex. aldosteronom.) |
|
< 1 cm |
Ska beskrivas i röntgenutlåtandet men ingen ytterligare radiologisk kontroll indicerad |
|
Vid upptäckt stationär ≥ 6 månader jämfört med tidigare undersökning |
Ingen ytterligare radiologisk kontroll indicerad |
|
1–4 cm och ≤ 20 HU |
Benign förändring (t.ex. lipidrikt adenom, benign cysta eller feokromocytom) – ingen ytterligare radiologisk kontroll indicerad. Feokromocytom kan uteslutas om ≤ 10 HU vid DT – ange därför alltid uppmätta attenueringsvärden. |
|
1–4 cm och > 20 HU utan eller med i.v. kontrastmedel |
DT utan i.v. kontrastmedel 6 månader efter upptäckt1 |
|
1–4 cm upptäckt vid MRT utan ”chemical shift”-teknik |
DT utan i.v. kontrastmedel eller MRT2 6 månader efter upptäckt1 |
|
1–4 cm och upptäckt vid ultraljud |
DT utan i.v. kontrastmedel inom 1 månad3
|
|
> 4 cm eller svårvärderade fynd då malignitet ej kan uteslutas |
Till MDK för individuell handläggning |
|
Övriga |
|
|
Benign cysta |
Ingen ytterligare radiologisk kontroll eller uppföljning indicerad |
|
Myelolipom |
Typiskt välavgränsad nodulär expansivitet med makroskopiskt fett i binjuren – ingen ytterligare radiologisk kontroll indicerad. |
1. Avsluta om ≤ 20 HU eller oförändrad storlek utan maligna tecken.
2. MRT att föredra hos gravida och unga individer. Utförs med ”chemical shift” om det saknas vid initial undersökning – om tydlig signalreduktion i-fas/ur-fas = lipidrikt adenom.
3. Som utgångsstatus för eventuella framtida storlekskontroller.
Bilddiagnostik av binjuretumör hos patient med aktuell eller tidigare malignitet
Även hos patienter med aktuell eller tidigare malignitet är binjuretumörer i regel benigna men handläggningen behöver då prioriteras. Den morfologiska bedömningen görs enligt ovan, och vid benignt utseende och attenuering > 20 HU vid DT med intravenös kontrastmedelförstärkning 26 kompletterar man snarast med DT utan kontrastmedelsförstärkning. Mäter tumören då fortfarande > 20 HU bör patienten i första hand utredas med [18F]FDG-PET-DT och diskuteras vid MDK.
Handläggning vid binjuremetastas diskuteras i kapitel 10.
Hormonutredning
Rekommendationer
- Biokemisk screening inriktas på eventuell överproduktion av bark- och märghormoner hos patienter utan hormonsymtom. Om anamnes eller status ger misstanke om endokrin sjukdom, följ etablerade utredningsvägar för respektive diagnos (++) (vårdnivå B).
- Uppföljande biokemiska kontroller är inte indicerade om det saknas tecken på endokrin sjukdom i anamnes, status och blodprover vid den första genomgången (+++).
Screening av symtomfria patienter med binjureincidentalom genomförs i första hand med poliklinisk blodprovstagning och omfattar följande:
- mätning av P-natrium, P-kalium och P-kreatinin
- 1 mg dexametasonhämningstest
- vid attenuering > 10 HU vid DT alternativt ingen fettsuppression vid MRT: mätning av fP-metoxikatekolaminer alternativt tU-metoxikatekolaminer
- vid hypertoni eller hypokalemi: analys av P/S-aldosteron och P-renin för beräkning av aldosteron:renin-kvot.
Hypokalemi ökar misstanken om kortisol- eller aldosteronproducerande tumör. Sviktande njurfunktion kan påverka tolkningen av övriga labbresultat och kan kräva försiktighet med intravenös kontrastmedelsförstärkning vid DT.
Eventuell hyperkortisolism påvisas eller utesluts med dexametasonhämningstest. Då tas 1 mg dexametason vid sänggåendet dag 1, kl. 22–23. Dag 2 kontrolleras S-kortisol kl. 8 på morgonen. S-kortisol ≤ 50 nmol/L utesluter i princip hyperkortisolism. Falskt högt S-kortisol efter dexametason kan ses vid bl.a. fetma, hög ålder, enzyminducerande läkemedel, östrogenbehandling, graviditet, missbruk, depression och stress. S-kortisol > 50 nmol/L behöver utredas vidare för misstänkt hyperkortisolism (se avsnitt 11.1 Bakgrund och orsaker).
Feokromocytom uppvisar i regel hög attenuering vid DT. Tre studier av patienter med feokromocytom fann endast en lesion med en attenuering ≤ 10 HU, vilket gav ett negativt prediktivt värde för feokromocytom vid lesioner med nativ attenuering ≤ 10 HU på 99,6 % 272829. Kontrastmedelsförstärkning leder i regel till högre attenuering, så feokromocytom kan med stor säkerhet uteslutas i alla lesioner med attenuering ≤ 10 HU. Vid attenuering > 10 HU genomförs biokemisk screening, oftast med plasmametoxikatekolaminer (ibland kallade plasmametanefriner) som har hög sensitivitet. Patienten bör vara fastande och inte ha brukat nikotin. Provtagningens specificitet ökar om patienten vilar i 20 minuter före provtagningen. Även här behövs ibland komplettering vid avvikande screeningprover för att få säker diagnos, se avsnitt 13.1 Bakgrund och orsaker.
P/S-aldosteron och P-renin i serum tas om patienten har hypertoni och/eller hypokalemi. Provet tas på förmiddagen med patienten sittande. Patienten bör inte vara stressad och ska därför ha vilat i 20 minuter innan provet tas. Aldosteronproducerande adenom är ofta små, så aldosteron:renin-kvoten bör bestämmas vid hypertoni eller hypokalemi även vid tumörer < 1 cm. Observera att flera blodtrycksmediciner kan påverka aldosteron:renin-kvoten. Se avsnitt 12.3.2 Konfirmerande test.
Om blodprovsanalyser tillsammans med anamnes och status inte ger avvikande resultat är risken för behandlingskrävande endokrin sjukdom försumbar i denna situation, och det behövs inga uppföljande kontroller. Onormala fynd motiverar ofta kompletterande utredning enligt etablerade rekommendationer för att verifiera eller avfärda misstanken om endokrin sjukdom. Den vanligaste avvikelsen är bristande hämning vid dexametasontest, och då gör man ofta ytterligare provtagning för att påvisa eventuell förekomst av ”mild autonom kortisolproduktion”. Detta tillstånd kallades tidigare ”subkliniskt Cushings syndrom” och har påvisats hos 5–30 % av alla patienter med binjureincidentalom 3031. I dag saknas konsensus om diagnoskriterier och dessa patienter bör utredas av en specialist [32]. För ytterligare information, se avsnitt 11.4.4.1 Cushings syndrom (CS).
Biopsi
Rekommendationer
Biopsi för att karakterisera oklar binjuretumör har ingen plats i incidentalomutredningen men kan övervägas för att verifiera misstanke om metastas från extraadrenal cancer (++).
Grunden för karakterisering av binjureincidentalom är klinisk värdering av patienten, radiologi och hormonutredning, vilka har hög sensitivitet och specificitet. En nålbiopsi ändrar i regel inte handläggningen eftersom den ger otillräcklig information för att man ska kunna skilja mellan binjurebarksadenom och binjurebarkscancer, men den medför risk för blödning, och vid feokromocytom finns risk för adrenerg kris 3334. Moderna studier har inte kunnat påvisa fler lokala återfall eller försämrad överlevnad vid oavsiktlig biopsi av binjurebarkscancer 3536.
Omvårdnadsaspekter vid utredning
Patienter med incidentalom kan delvis utredas på sjuksköterskeledda mottagningar. Sjuksköterskan och läkaren bör vara medveten om att patienten dessvärre inte alltid är införstådd med att hen har remitterats för utredning, eftersom det rör sig om ett bifynd vid annan undersökning.
Behandling
Rekommendationer
Vid påvisad hormonöverproduktion eller misstänkt malignitet rekommenderas adrenalektomi efter bekräftande utredning, samråd med patienten och MDK (vårdnivå C–D).
Behandlingsrekommendationen baseras på underliggande diagnos och diskuteras vidare i de diagnosspecifika kapitlen i vårdprogrammet. Generellt gäller att adrenalektomi är motiverat vid påvisad signifikant hormonöverproduktion eller misstanke om malignitet. Se även följande behandlingsavsnitt: 12.4 Aldosteronproducerande tumörer, 11.5 Kortisolproducerande tumörer, 13.4 Feokromocytom och paragangliom och 10.3 Binjuremetastaser.
Uppföljning
Rekommendationer
Den absoluta majoriteten av patienterna har benigna binjureadenom utan hormonöverproduktion och kan avslutas efter den beskrivna utredningen. Uppföljande kontroller är bara aktuellt i svårvärderade undantagsfall (+++).
